Лазерная коррекция зрения — очень востребованный современный способ восстановить зрительную функцию, улучшить остроту и качество зрения и видеть, наконец, мир чётко и во всех красках. Многие настолько воодушевляются перспективой хорошо видеть, что забывают узнать о возможных осложнениях и последствиях, и удивляются, когда качество зрения не достигло того уровня, который планировался. Что делать, если после лазерной коррекции один глаз видит плохо?
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Что представляет собой лазерная коррекция зрения?
Несколько десятилетий назад способов коррекции зрения стало больше. На смену пожизненному ношению очков пришли хирургические операции, позднее — контактные линзы. Настоящим офтальмологическим открытием стала лазерная коррекция, которая впервые была проведена в 1986 году.
СПРАВКА! Показаниями к ЛКЗ являются близорукость, дальнозоркость и астигматизм.
Во время процедуры специалист при помощи лазера изменяет кривизну роговицы, не проникая при этом в глубинные слои глаза, тем самым улучшая чёткость изображения и качество зрения.
Методики развивались, усовершенствовались и появлялись новые: менее травматичные, которые не требуют длительного восстановительного периода и позволяют вернуться к привычному образу жизни на следующий день после операции.
Фоторефракционная кератэктомия (ФРК)
ФРК — первая методика лазерной коррекции зрения. В настоящее время этот метод используется редко и считается устаревшим.
Мнение эксперта
Слонимский Михаил Германович
Офтальмолог высшей квалификационной категории. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей. Более 20 лет опыта работы.
Суть ФРК состоит в следующем: хирург, сделав местную анестезию, отделяет поверхностный слой роговицы с помощью специального шпателя. Затем в ход идёт эксимерный лазер, который позволяет «шлифовать» роговицу, удаляя клетки послойно до тех пор, пока не будет получена нужная кривизна. Такой эффект достигается благодаря способности лазера испарять воду из клеток роговицы.
Сама операция занимает несколько часов, реабилитационный период с болевыми ощущениями длится 2-3 дня, после чего человек восстанавливается минимум 1 месяц.
Ласик
Самый популярный метод коррекции зрения на сегодняшний день называется Ласик. Особенность операции заключается в том, что верхний слой роговицы снимается тоже при помощи лазера, что значительно уменьшает травматичность и сокращает восстановительный период. После сдвигания поверхностного слоя хирург придаёт роговице нужную кривизну и возвращает первичный лоскут на место.
После этого вмешательства человек восстанавливается в течение нескольких дней. Однако метод продолжает совершенствоваться и появляются ещё менее травматичные его разновидности.
Виды осложнений
Разрыв задней хрусталиковой капсулы. Данное осложнение считается одним из наиболее серьезных, так как связано с повреждением стекловидного тела, смещением хрусталика, реже, экспульсивным кровотечением. Если время лечения данного осложнения упущено, возможны следующие последствия: подтянутый кверху зрачок, образование помутнений стекловидного тела, возникновение вторичной глаукомы, смещение интраокулярной линзы кзади, отслойка сетчатки. Действия по устранению последствий этого осложнения полностью зависят от того, на каком этапе операции возник разрыв и его объема. Основные правила включают:
- Выведение хрусталиковых масс в переднюю камеру посредством введения за ядерные массы вискоэластика, что предотвратит грыжу стекловидного тела;
- Устранение дефекта в капсуле с помощью введения за хрусталиковые массы специального гланда;
- Удаление стекловидного тела витреотомом.
Возникшее осложнение может стать причиной невозможности имплантации интраокулярной линзы, так как остаточные массы хрусталикового вещества могут помешать визуализации глазного дна пациента. Имплантацию ИОЛ можно совместить с витрэктомией.
Заднее выпадение хрусталикового вещества. В процессе разрыва капсулы хрусталика может возникать дислокация фрагментов хрусталика в область стекловидного тела. Данное осложнение встречается довольно редко, но способно стать причиной развития вторичной глаукомы, отслоения сетчатки, хронических увеитов, отека макулы. Для устранения последствий осложнения первым этапом проводят лечение глаукомы и возникшего увеита, затем назначается операция витрэктомии, с целью устранения хрусталикового вещества.
Относительно сроков устранения последствий осложнения специалисты расходятся во мнениях. Одни считают, что удаление остатков хрусталика необходимо провести в течении недели, другие придерживаются точки зрения, согласно которой, сначала необходима нормализация внутриглазного давления и лечение увеита, а витрэктомия для очистки пространства от хрусталиковых масс может быть проведена спустя три недели.
Задняя дислокация интраокулярной линзы. При смещении заднекапсульных ИОЛ в сторону стекловидного тела может свидетельствовать, в первую очередь, о неправильной имплантацией линзы. Подобное осложнение способно стать причиной отслойки сетчатки, витреальной геморрагии, кистовидного отека макулы. Лечением его становится витрэктомия с целью удаления, репозиции или замены ИОЛ.
Супрахориоидальное кровоизлияние. Это грозное, но весьма редкое осложнение может быть обусловлено экспульсивным кровотечением вследствие разрыва цилиарных артерий. Факторами, способствующими его возникновению являются: пожилой возраст пациента, большая величина передне-заднего отрезка, глаукома, сердечно-сосудистые заболевания, хотя его точная причина до сих пор не ясна.
Признаками супрахориоидального кровоизлияния принято считать:
- Динамическое обмельчание передней камеры, повышение ВГД, пролапс радужки.
- Истечение стекловидного тела, появление в области зрачка темного бугорка, исчезновение рефлекса.
- В сложных случаях, через область разреза может вытечь содержимое глазного яблока полностью.
Состояние требует немедленных действий, включая закрытие разреза и выполнение задней склеротомии. Хотя рекомендованная операция может усилить кровотечение, что приведет к потере глаза. В послеоперационном периоде, пациенту назначаются стероиды для купирования воспаления (местно и системно).
Отек роговицы. Обратимое, связанное с хирургическим травмированием эндотелия осложнение. Повышенный риск его возникновения имеют пациенты с эндотелиальной дистрофией. Другими факторами его возникновения можно считать затянутое время операции и послеоперационное повышение ВГД.
Выпадение радужки. Это довольно редкое осложнение может сопровождать хирургию катаракты малых разрезов. Основными признаками выпадения радужки считают неравномерное рубцевание раны, кистевидный отек макулы, астигматизм, врастание эпителия, эндофтальмит.
В данном случае, тактика лечение зависит от сроков операции. Если выпадение выявлено сразу (в течении 2-х дней после вмешательства), то при отсутствии инфекции, проводят репозицию радужки и накладывают швы. Если операцию выполнили давно, выпавшую область радужки иссекают вследствие высокого риска развития инфекции.
Кистовидный отек сетчатки. Данное осложнение связано с разрывом хрусталиковой капсулы и выпадением либо ущемлением стекловидного тела. Оно может проявляться спустя несколько месяцев даже при отсутствии операционных осложнений.
Возможные осложнения после операции
Лазерная коррекция зрения обещает хорошие перспективы, и в большинстве случаев человек очень быстро возвращается к идеальному или близкому к идеальному зрению. Операция длится несколько часов, восстановительный период не превышает 2-3 дней, и после коррекции, как правило, не требуется ношение очков или контактных линз.
Как и любое медицинское вмешательство, ЛКЗ имеет свои противопоказания, а также вероятность рисков и осложнений. После полного обследования специалист должен рассказать о возможных неприятных последствиях операции и предупредить пациента, что не всегда удаётся достичь желаемого эффекта.
СПРАВКА! По статистике, осложнения возникают не более чем в 2,5% случаев.
Из-за некачественного оборудования или неквалифицированного специалиста
Осложнения, вызванные этой причиной, возникают примерно в 27% случаев от всех неприятных последствий. Как правило, такое случается, если человек не интересуется опытом врача или пытается сэкономить на операции.
Диагностика
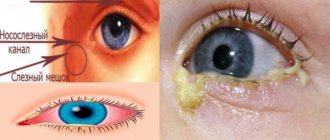
Чтобы точно установить причину тому, что глаз плохо видит после удара, необходимо исследовать глазное яблоко для выявления полученных повреждений, оценки состояния органов зрения и прогнозов возможных осложнений.
Для этого врач производит осмотр глаза пациента с применением специальных приборов, с помощью которых увеличивается изображение глазных структур. Это позволяет в деталях осмотреть орган зрения, адекватно оценить состояние глаза, степень повреждения.
Иногда результаты травмы не позволяют тщательно исследовать глазное яблоко, и в этом случае применяются дополнительные диагностические методы:
- Ультразвуковое исследование, МРТ (магнитно-резонансная терапия). Эти методы позволяют изучить, в каком состоянии пребывают ткани, расположенные за глазным яблоком, объем и локализацию кровоизлияний. Данные способы диагностики позволяют выявить степень смещения глазных структур, уровень их повреждения;
- КТ (компьютерная томография), рентгенография. Благодаря этим диагностическим методам удается изучить, насколько повреждены стенки орбиты и зрительный нерв, и повреждены ли они вообще. К тому же необходимо убедиться, что в глазное яблоко не попало инородное тело, для чего тоже используются эти способы исследования.
Отдалённые последствия
Отдалёнными называют последствия, которые возникают через 3 и более лет после операции. Врачи точно не могут установить причину этих осложнений и выделяют 2 наиболее вероятными:
- врачебные ошибки или неправильно произведённая операция;
- особенности организма;
- несоблюдение рекомендаций врача и неправильный образ жизни.
При появлении отдалённых последствий большинство специалистов рекомендуют произвести повторную коррекцию зрения.
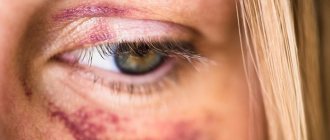
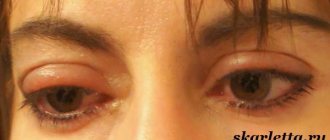
Один глаз видит хуже другого
Чаще всего это осложнение возникает тогда, когда перед операцией была разница в диоптриях двух глаз. Иногда бывает и такое, что острота зрения меняется несколько раз в день, что существенно ухудшает качество жизни человека. Такое состояние может сохраняться в течение полугода после операции.
Причины этого состояния:
- послеоперационные отёки;
- спазм глазных мышц;
- недостаточная коррекция и сохранение остаточной близорукости;
- гиперкоррекция;
- смещение или неправильная установка лоскута роговицы;
- воспаление роговицы из-за травмы или инфицирования.
Если человек после ЛКЗ отмечает, что один глаз видит хуже другого, проводится тщательная диагностика и назначается повторная коррекция зрения. Между первой и повторной операцией обычно проходит не менее 1-2 месяцев.
Полезная информация
Если завершающим этапом операции стало введение в глаз газа, то послеоперационный период будет сопровождаться некоторыми особенностями. В первые дни восстановления, острота зрения будет крайне низкой, из-за слабой способности газа пропускать свет к сетчатке. По мере того, как газ рассасывается (до двух недель), начнет светлеть верхняя зона поля зрения. Пациент станет отмечать, изменяющийся в зависимости от движений головой «уровень разделения сред». К 10 дню или немного раньше, газ в глазу уменьшится до 1/3 объема стекловидного тела. В этот момент, его единый пузырек, может разделиться на несколько. У определенных пациентов (это очень индивидуально), при расширении газа, может отмечаться повышенный уровень внутриглазного давления. Высокий офтальмотонус, нередко сопровождается болью и покраснением глаза. Такая ситуация требует скорейшего обращения к лечащему врачу!
Если операция проводится в два этапа, пациенту необходимо быть осведомленным о некоторых нюансах. После первой операции, в полость стекловидного тела помещается так называемая «тяжелая вода», функция которой — остановка кровотечения либо выравнивание сетчатки. До второй операции, обычно проходит 7-14 дней. В этот период не следует наклоняться, надолго опускать голову, спать на животе.
Если операцию закончили введением жидкого силикона, это нужно учитывать при подборе очков. Пока он в глазу, остроту зрения корректируют плюсовыми очками (обычно 4,0 — 6,0 дптр). Вещество извлекают из глазной полости, спустя два месяца после витрэктомии.
Пациентам следует помнить, что силикон в глазу, особенно в раннем послеоперационном периоде, нередко способствует ускорению катарактального процесса помутнения хрусталика, провоцирует повышение уровня ВГД.
На последнем этапе операции или после нее в орбитальную область глаза вводится противовоспалительный препарат («Дексаметазон», «Кеналог», «Дипроспан»). Количество его минимально (до 0,5 мл), однако, у ряда пациентов, особенно с диабетом, в течение нескольких первых суток после введения, может наблюдаться повышение сахара крови.
Что делать, если это произошло?
Человек, решаясь на лазерную коррекцию зрения, обычно заранее представляет, как в скором времени станет обладателем идеального зрения. Когда результаты не оправдывают ожидания, приходит разочарование и паника, что делать дальше.
Порядок действий при возникновении осложнений таков:
- Обратиться к врачу и подробно рассказать о симптомах.
- Получить консультацию и рекомендации.
- Чётко следовать всем указаниям врача.
После лазерной коррекции зрения пациент обязательно должен посещать врача для осмотра по установленному графику. Внеплановый визит необходимо осуществить в следующих случаях:
- сильная непрекращающаяся боль;
- слезоточивость;
- жжение и зуд;
- боль и неудобство при моргании, движении глаз;
- отсутствие улучшений или ухудшение зрения;
- сильный отёк и покраснение;
- резкая потеря зрения.
Офтальмолог должен установить причину дискомфорта или неудовлетворительного результата: это может быть или неправильный уход и несоблюдение рекомендаций, или неправильно проведённая операция.
Дальнейший ход действий:
- изменение образа жизни (отказ от физических нагрузок, нормализация рациона питания, ношение солнцезащитных очков);
- медикаментозное лечение (применение глазных капель и гелей, приём витаминов);
- повторная коррекция зрения.
В ряде случаев после соблюдения рекомендаций врача состояние нормализуется, иногда требуется дополнительное лечение аптечными средствами. Если улучшений не наблюдается, назначается ещё одна операция, но и она не гарантирует 100%-ного результата. Поэтому, решаясь на ЛКЗ, нужно учитывать все риски, о которых должен предупредить врач.
Полезное видео
Памятка, готовящемуся к операции LASIK: