Ювенильной макулярной дегенерацией или болезнью Штаргардта называют один из видов наследственной дистрофии макулярной области сетчатки. Заболевание выявляется в 12-20 летнем возрасте и проявляется прогрессирующим снижением остроты зрения обоих глаз.
В зависимости от местоположения патологии, принято выделять 4 формы ювенильной макулярной дегенерации:
- В области макулы;
- На средней периферии;
- В парацентральной области;
- В центральной и периферийной областях (смешанная форма).
Проводимые в настоящее время генетические исследования, доказывают, что ювенильная макулярная дегенерация и болезни Франческетти (жёлтопятнистое глазное дно), это фенотипические признаки одного заболевания.
Причины возникновения
Заболевание передается аутосомно-рецессивным путем наследования, редко аутосомно-доминантным. Посредством позиционного клонирования для ювенильной макулярной дегенерации определен основной локус вызывающего заболевание гена. Он экспрессируется в фоторецепторах и носит название АВСR. ABCR – это член суперсемейства т.н. АТФ-связывающего кассетного транспортёра, идентичный по последовательности человеческому гену RmP.
При аутосомно-доминантном пути наследования болезни, определена локализация генов мутации в хромосомах 13q, а также 6q14. Выявлено, что мутации ABCR присутствуют в субпопуляции больных с неэкссудативной формой макулодистрофии, связанной с возрастом и колбочко-палочковой дегенерацией, что позволяет предположить генетически обусловленный риск развития АМД у кровных родственников больных.
Симптомы заболевания
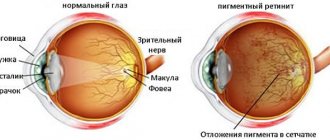
В пигментном эпителии сетчатой оболочки глаза возникает интенсивное накопление липофусцина. Процесс сопровождается ослаблением окислительной функции лизосом, с увеличением pH в клетках пигментного эпителия, что приводит к изменению их мембранной целостности.
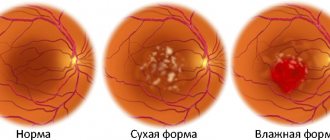
При центральной форме ювенильной дистрофии, по мере развития заболевания, офтальмоскопическая картина области макулы имеет следующий вид: «битого металла», далее «бычьего глаза», затем «кованой бронзы» и в последствие — атрофии хороидеи.
Офтальмоскопия на стадии феномена «бычий глаз», выявляет тёмный центр, который окружён широким кольцом гипопигментации и, следующим за ним, еще одним кольцом гиперпигментации. Сосуды сетчатки – без изменений, ДЗН с темпоральной стороны бледен, что обусловлено атрофией нервных волокон папилломакулярного пучка. Фовеолярный рефлекс отсутствует, как и макулярное возвышение.
Наличие пятен желтовато-белого цвета, обнаруживается в ретинальном пигментном эпителии заднего полюса глаза. Пятна имеют различную величину, форму и конфигурацию — это наиболее характерный симптом желто-пятнистого глазного дна. Со временем форма, цвет и размеры пятен могут изменяться. Желтоватые первоначально пятна, с четко очерченными краями, спустя несколько лет нередко становятся серыми, границы их смазываются или исчезают.
Стандартные методы лечения
В настоящее время не существует лечения болезни Штаргардта. Некоторые офтальмологи рекомендуют пациентам с болезнью Штаргардта носить темные очки и шляпы при ярком свете, чтобы уменьшить накопление липофусцина. Следует избегать курения, также и пассивного. Исследования на животных показывают, что высокие дозы витамина А могут увеличивать накопление липофусцина и потенциально ускорять потерю зрения. Поэтому следует избегать добавок, содержащих больше рекомендованной суточной нормы витамина А, или принимать только под наблюдением врача. Не нужно беспокоиться о том, что витамин А попадет в организм с пищей.
Ряд услуг и устройств могут помочь пациентам с болезнью Штаргардта выполнять повседневную деятельность и сохранять независимость. Средства для слабовидящих могут быть полезны для многих повседневных задач и варьируются от простых ручных линз до электронных устройств, таких как электронные читающие машины или системы увеличения видео с замкнутым контуром. Поскольку многие пациенты с болезнью становятся инвалидами по зрению к 20 годам, болезнь может иметь значительные эмоциональные последствия. Работа, общение, вождение автомобиля и другие занятия, которые раньше давались легко, могут стать трудными. Поэтому консультирование и трудотерапия часто должны быть частью плана лечения.
Диагностика заболевания
В процессе сбора анамнеза, выясняется время возникновения заболевания (возраст манифестации), что играет важную роль в диагностике.
При лабораторных гистологических исследованиях в центральной области глазного дна отмечают увеличение пигмента, атрофию прилегающего пигментного эпителия сетчатки, комбинированную атрофию и гипертрофию пигментного эпителия. Представление желтых пятен липофусциноподобным материалом.
В ходе инструментальных исследований, при периметрии у пациентов с ювенильной макулярной дегенерацией обнаруживают разной величины относительные либо абсолютные центральные скотомы, что зависит от сроков процесса и его распространенности — с раннего детства или юношеского возраста. В случае желто-пятнистого глазного дна, изменений в области макулы не отмечается, поле зрения, зачастую, не изменено.
Цветоаномалии у большинства больных с центральной локализацией паталогического процесса развиваются по типу дейтеранопии или красно-зелёной дисхромазии, нередко более выраженной.
Цветовое зрение в случае желто-пятнистого глазного дна может не изменяться. Пространственная контрастная чувствительность значительно изменена во всех диапазонах пространственных частот, значительно снижена в зоне средних и полностью отсутствует в зоне высоких пространственных частот (т.н. паттерн-колбочковая дистрофия). Контрастная чувствительность отсутствует в центральной зоне сетчатки в границах 6-10 градусов.
Острота зрения, поле зрения и цветовое зрение находятся в норме. Темновая адаптация, как правило нормальная или незначительно снижена.
На ФАГ, в случае типичного феномена «бычьего глаза», при нормальном фоне выявляются зоны «отсутствия» или в ряде случаев гинофлюоресценции, с присутствием видимых хориокапилляров, а также «тёмная» или «молчащая» хороидея. Отсутствие в макулярной области флюоресценции объяснимо накоплением липофусцина, который экранирует флуоресцеин. Участки с гипофлюоресценцией иногда становятся гиперфлюоресцирующими в соответствии с зонами атрофии пигментно-эпителиального слоя.
Современные возможности дифференциальной диагностики болезни Штаргардта
Болезнь Штаргардта является одной из наиболее распространенных центральных наследственных макулярных дистрофий и составляет до 7% всех ретинальных дистрофий. Несмотря на четко описанные в литературе клинические и офтальмоскопические критерии болезни Штаргардта и других наследственных дистрофий сетчатки, нередко одно и то же заболевание описывается различными врачами под разными наименованиями или, напротив, в единое понятие объединяются весьма далекие формы. Авторы обследовали 32 пациентов (64 глаза) с предполагаемым диагнозом «болезнь Штаргардта». При проведении дифференциальной диагностики диагноз был подтвержден в 31,3% случаев.
Modern possibilities of differential diagnosis of the disease Stargardt
Disease Shtargardt is one of the most common hereditary central macular dystrophy and up to 7% of all retinal dystrophies. Despite the well-described in the literature clinical and ophthalmoscopic criteria Shtargardt`s disease and other hereditary retinal dystrophies, often one and the same disease described by different doctors with different names or, alternatively, combined into a single concept of a very distant form. The authors examined 32 patients (64 eyes) with presumed diagnosis of the disease Shtargardt. In the differential diagnosis of the diagnosis was confirmed in 31.3% of cases.
Наследственные абиотрофии сетчатки характеризуются клиническим полиморфизмом и генетической гетерогенностью. В настоящее время описано около 50 клинических фенотипов наследственных абиотрофий сетчатки, представленных более 100 генетическими вариантами [1]. Проблема ранней диагностики наследственных дистрофий была и остается актуальной в медицинском и социальном отношениях. Это связано с тем, что наследственные дистрофии сетчатки, даже при своевременном выявлении и адекватном лечении, рано приводят к слабовидению, и, как следствие, возникают сложности в самообслуживании больных и их социальной адаптации [2].
Болезнь Штаргардта (БШ) является одной из наиболее распространенных центральных наследственных макулярных дистрофий и составляет до 7% всех ретинальных дистрофий [3]. БШ, как правило, диагностируется на первом или втором десятилетии жизни. Заболевание дебютирует снижением остроты центрального зрения, наличием абсолютной или относительной центральной скотомы, нарушением цветового зрения. Отмечается постепенное снижение частотных и амплитудных показателей фотопической электроретинографии (ЭРГ) на фоне сохранных скотопических компонентов ЭРГ. Клинически БШ характеризуется развитием атрофии фоторецепторного слоя и ретинального пигментного эпителия (РПЭ) в макулярной области с характерным металлическим блеском, отсутствием макулярного и фовеального рефлексов [4] (рис. 1).
Рисунок 1. Глазное дно левого глаза пациентки Ш., 17 лет. Левый глаз. Диагноз OU: болезнь Штаргардта. Зрение 0,8 н/к. Ослабление физиологического рефлекса в макулярной области. Изменения симметричные на обоих глазах. При проведении молекулярно-генетического исследования образцов ДНК найдена мутация Gly1961Glu в компаунд-гетерозиготном состоянии
В литературе нередко объединяют термины БШ и фундус флавимакулятус (ФФ), подчеркивая тем самым предполагаемое единство происхождения [5]. Так же, как и БШ, ФФ диагностируется на первом или втором десятилетии жизни. Отмечаются нарушения цветового зрения, преимущественно за счет зеленого и красного цветов, при периметрии относительные и абсолютные скотомы в проекции заднего полюса сетчатки. ЭРГ регистрирует снижение амплитуды волны b глобальной ЭРГ, частота ритмической ЭРГ снижена в 2-3 раза, амплитудные показатели локальной ЭРГ на красный цвет отсутствуют, на синий и зеленый — снижены. Характерными офтальмоскопическими признаками ФФ являются деколорация дисков зрительных нервов с височной стороны, незначительное сужение артерий, макулярный и фовеальный рефлексы незначительно деформированы, макула плоская, фовеа плохо дифференцируется, «металлический блеск», перераспределение пигмента, белые или желтовато-белые глубокие дефекты пигментного эпителия заднего полюса — «пятна», различающиеся в пределах одного глазного дна по форме, размеру, непрозрачности, плотности, а иногда и по видимой глубине. Среди различных геометрических форм преобладали круглые или линейные [1, 6].
Для БШ характерен аутосомно-рецессивный тип наследования, хотя описан и более редкий аутосомно-доминантный, не имеющий особенностей фенотипических проявлений [7].
Таблица 1.
Генетические варианты болезни Штаргардта
| Тип наследования | Локус | Ген |
| АР* | 1p21-p22 | ABCA4 |
| АР | 8q21-q22 | CNGB3 |
| АД** | 6q14 | ELOVL4 |
| АД | 4p | PROML1 |
Примечание: АР* — аутосомно-рецессивный тип наследования. АД** — аутосомно-доминантный тип наследования
Значительную роль в обеспечении ранней диагностики БШ играет проведение молекулярно-генетического анализа, направленного на поиск мутаций в уже известных генах [8]. Установлено, что мутации в гене АВСA4 являются причиной развития четырех клинически полиморфных абиотрофий сетчатки: БШ, ФФ, смешанной пигментной и центральной пигментной абиотрофии cетчатки.
Несмотря на четко описанные в литературе клинические и офтальмоскопические критерии тех или иных наследственных дистрофий сетчатки, нередко одно и то же заболевание описывается различными врачами под разными наименованиями или, напротив, в единое понятие объединяются весьма далекие формы [9].
Ошибка диагностики БШ — довольно частое явление в поликлинических условиях. По данным некоторых авторов из 40 больных, обследованных за один год, диагноз БШ был поставлен под сомнение у 12 (30%) [10].
Последние достижения в области обработки изображений на основе новых технологий, таких как оптическая когерентная томография (ОКТ) позволяют выявить ранее неидентифицируемые структуры. ОКТ высокого разрешения позволяет в естественных условиях дифференцированно оценивать состояние слоев сетчатки и обнаруживать микроструктурные изменения (рис. 2).
Рисунок 2. Оптическая когерентная томография левого глаза пациентки Ш., 17 лет. Диагноз OU: болезнь Штаргардта. Зрение 0,8 н/к. В области фовеа дефект наружных сегментов фоторецепторов. Резкое истончение фоторецепторного слоя. Истончение сетчатки парафовеально. Изменения симметричные на обоих глазах
Кроме качественного анализа, ОКТ позволяет провести количественную оценку толщины фовеа у пациентов с БШ [11]. Но анализ клеток РПЭ в естественных условиях до некоторых пор был невозможен. Сегодня регистрация аутофлюоресценции (АФ) предоставляет in vivo информацию об уровне и распределении липофусциновых гранул (ЛГ) в клетках РПЭ. Известно, что ЛГ накапливаются как с возрастом, так и при различных наследственных и дегенеративных заболеваниях сетчатки [12] (рис. 3).
Рисунок 3. Регистрация аутофлюоресценции на левом глазу пациентки Ш., 17 лет. Диагноз OU: болезнь Штаргардта. Зрение 0,8 н/к. Снижение физиологической гипоаутофлюоресценции в макулярной области. Диффузно рассеянные участки гипераутофлюоресценции в макулярной области, свидетельствующие о накоплении ЛГ в клетках РПЭ. Изменения симметричные на обоих глазах
Ценность диагностики, как известно, заключается в распознавании заболевания в наиболее ранней стадии. Например, при наличии признаков центральной дегенерации сетчатки зачастую ставится диагноз БШ, в то время как сходные клинические проявления характерны и для ряда других моногенных наследственных заболеваний сетчатки, например, колбочковой дегенерации и начальной стадии развития колбочко-палочковой дегенерации [12].
Клиническая картина заболевания в сопоставлении с результатами исследований и молекулярно-генетическим анализом помогают правильной постановке диагноза.
Цель. Анализ спектра нозологических форм центральных дистрофий сетчатки у пациентов с диагнозом БШ при направлении, оценка диагностической ценности комплекса современных исследований, включая высокотехнологичные.
Материалы и методы. Было обследовано 32 пациента (64 глаза), из них 19 женщин и 13 мужчин, с предполагаемым диагнозом болезнь Штаргардта. 27 семей имели единичные случаи заболевания, в одной семье — 2 больных сибса, и одна семья с аутосомно-доминантной формой в двух поколениях. По национальному составу исследуемую группу составляли русские (79%), чеченцы (9%), лезгины (3%), армяне (3%), цыгане (3%). Минимальный возраст пациента на момент обследования — 7 лет, максимальный — 52 года. Всем пациентам проводился комплекс клинических и молекулярно-генетических исследований. Клинические исследования включали визометрию, статическую периметрию, проверку зрения на цвета (полихроматические таблицы Рабкина), электрофизиологические исследования по международному стандарту, включающему регистрацию фотопической и скотопической ЭРГ, смешанной, мелькающей ЭРГ на 30 Гц (RETI-port/scan 21, Roland Consult, Germany). Дополнительно проводили оптическую когерентную томографию (Cirrus HD-OCT 4000, Carl Zeiss Meditec Inc.Dublin,USA), флюоресцентную ангиографию и регистрацию аутофлюоресценции на ретинальном ангиографе HRA-2 (Heidelberg, Германия). Всем пациентам проводилось молекулярно-генетическое исследование образцов ДНК, с целью поиска трех наиболее частых мутаций Gly863Ala, Ala1038Val, Gly1961Glu в гене ABCА4.
Результаты и обсуждение
По результатам наших исследований, все пациенты были поделены на 3 группы. В первую группу вошли пациенты (n=10, 31,3%) с подтвержденным диагнозом БШ. Вторую группу (n=10, 31,3%) составили больные, которым по результатам клинических исследований был поставлен диагноз ФФ. В третью группу (n=12, 37,5%) вошли пациенты с другими клиническими диагнозами.
Обследованные I группы имели типичную офтальмоскопическую картину БШ. По данным анамнеза, заболевание манифестировало снижением остроты центрального зрения в среднем в 14,5 лет (5-25 лет). На момент осмотра острота зрения составляла 0,25 (0,02-0,8). У всех выявлены нарушения цветного зрения на красный и зеленый цвета. В 9 случаях была зафиксирована абсолютная центральная скотома до 10º. Нормальная смешанная ЭРГ зарегистрирована у 7 пациентов (14 глаз), субнормальная — у 3 (6 глаз). У всех пациентов была зарегистрирована нормальная скотопическая ЭРГ. У всех пациентов выявлено уменьшение толщины сетчатки в области фовеа, которая составила 129±31,2 мкм. При регистрации аутофлюоресценции у всех пациентов было зарегистрировано снижение физиологической гипоаутофлюоресценции в макулярной области, с одновременным усилением патологической, имеющей, как правило, форму вытянутого овала. При оценке площади патологической гипоаутофлюоресценции она составила в среднем 1,91 мм² (от 0,36 до 5,43 мм²). В I группе из 10 пациентов мутации в гене ABCA4 были обнаружены у 5. Gly1961Glu в компаунд-гетерозиготном состоянии у 4 пациентов, Ala1038Val в гомозиготном состоянии у одного пациента.
Обследованные II группы имели типичную офтальмоскопическую картину ФФ. По данным анамнеза, у всех пациентов заболевание манифестировало снижением остроты центрального зрения в среднем в 14,1 год (5-30 лет). На момент осмотра острота зрения 0,15 (0,03-0,4). У всех выявлены нарушения цветного зрения на красный и зеленый цвета. Во случаях была зафиксирована абсолютная центральная скотома от 10º до 20. Смешанная и скотопическая ЭРГ у всех пациентов были субнормальные. У всех пациентов выявлено уменьшение толщины сетчатки в области фовеа, которая составила 125±21,8 мкм. При регистрации аутофлюоресценции у всех пациентов было зарегистрировано снижение физиологической гипоаутофлюоресценции в макулярной области, с одновременным усилением патологической, имеющей, как правило, форму вытянутого овала. При оценке площади патологической гипоаутофлюоресценции она составила в среднем 6,6 мм² (от 0,47 до 24,66 мм²). Во II группе из 10 пациентов при молекулярно-генетическом исследовании образцов ДНК мутации были обнаружены у 8. Все мутации были в компаунд-гетерозиготном состоянии: Ala1038Val — у 4, Gly1961Glu — у 3, Gly863Ala — у одного пациента.
В III группу вошли пациенты, нозологический спектр патологии которых представлен в таблице 2.
Таблица 2.
Распределение фенотипов заболеваний сетчатки и найденных мутаций у обследованных пациентов
| Клинический диагноз | Общее количество больных | Частые мутации в гене ABCA4 (количество больных) |
| БШ | 10 | 5 |
| ФФ | 10 | 8 |
| Смешанная пигментная абиотрофия | 2 | 2 |
| Ювенильный ретиношизис | 1 | — |
| Центральная хориоретинальная беспигментная абиотрофия сетчатки типа «бычий глаз» | 2 | — |
| Желтопятнистая центральная дистрофия в виде бабочки | 2 | — |
| Смешанная желтопятнистая абиотрофия сетчатки | 1 | — |
| Смешанная хориоретинальная абиотрофия | 1 | — |
| Макулит неясной этиологии, в стадии ремиссии (вторичная макулодистрофия) | 2 | — |
| Центральная пигментная абиотрофия | 1 | — |
| ВСЕГО: | 32 | 15 |
В III группе из 12 пациентов у 2 найдена мутация Ala1038Val, в компаунд-гетерозиготном и гомозиготном состоянии. Необходимо отметить, что оба пациента имели клинику смешанной пигментной абиотрофии сетчатки. У оставшихся 10 пациентов третьей группы искомые мутации не выявлены.
Выводы
1. При проведении дифференциальной диагностики БШ с другими наследственными и вторичными поражениями макулярной области с использованием всего необходимого спектра диагностического оборудования диагноз БШ был подтвержден всего в 31,3% случаев.
2. Оптическая когерентная томография и регистрация аутофлюоресценции являются необходимым и важным дополнением к стандартному комплексу диагностических исследований, проводимых при диагностике БШ, предоставляющие объективную информацию об уровне и характере патологического процесса in vivo.
С.А. Борзенок, М.Ф. Шурыгина, О.В. Хлебникова, В.А. Соломин
МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» МЗ РФ, г. Москва
Медико-генетический научный центр РАМН, г. Москва
Шурыгина Мария Федоровна — аспирант МНТК «Микрохирургия глаза» им. С.Н. Федорова
Литература:
1. Гудзенко С.В., Хлебникова О.В., Беклемищева Н.А. и др. ДНК-диагностика наследственных абиотрофий сетчатки, обусловленных мутациям в гене АВСА4 // Медицинская генетика. — 2006. — Т. 5, № 9. — С. 37-41.
2. Хватова А.В., Мухай М.Б. Основные принципы медико-генетического консультирования населения с наследственной офтальмопатологией в Тверской области // Офтальмология. — 2007. — Т. 4, № 4. — С. 55-62.
3. Kaplan J., Gerber S., Larget-Piet D. et al. A gene for Starg¬ardt’s disease (fundus flavimaculatus) maps to the short arm of chromosome // Nat. Genet. — 1993. — Vol. 5. — P. 308-311.
4. Зольникова И.В., Рогатина Е.В. Дистрофия Штаргардта: клиника, диагностика, лечение // Клиницист. — 2010. — № 1. — С. 33-37.
5. Наследственные и врожденные заболевания сетчатки и зрительного нерва / под ред. А.М. Шамшиновой. — М.: Медицина, 2001. — 528 с.
6. Klien B.A., Krill A.E. Fundus Flavimaculatus // American Journal of Ophthalmology. — 1967. — Vol. 64. — № 1. — P. 3-23.
7. Krill A.E., Deutman A. The various categories of juvenile macular degeneration // Trans. Am. Ophtal. Soc. — 1972. — Vol. 70. — P. 220-245.
8. Michaelides M., Hunt D., Moore A. The genetics of inherited macular dystrophies// Journal of Medical Genetics. — 2003. — Vol. 40. — P. 641-650.
9. Шершевская С.Ф. Основные формы первичных и вторичных дистрофий желтого пятна (клиника, диагностика и некоторые вопросы морфологии): автореф. дис. … д-ра мед. наук. — Новокузнецк, 1970. — 30 с.
10. Шамшинова А.М. Локальная электроретинограмма в клинике глазных болезней: автореф. дис. … д-ра мед. наук. — М., 1989. — 42 с.
11. Gerth C., Zawadzki R.J., Choi S.S. Visualization of Lipofuscin Accumulation in Stargardt Macular Dystrophy by High-Resolution Fourier-Domain Optical Coherence Tomography // Arch. Ophthalmol. — 2007. — Vol. 125. — P. 575.
12. Delori F.C., Keihauer C., Sparrow J.R. Origin of Fundus Autofluorescence // Atlas of fundus autofluorescence imaging. — Springer, 2007. — P. 17-25.
13. Терапевтическая офтальмология: руководство для врачей / под ред. М.Л. Краснова, Н.Б. Шульпиной. — М.: Медицина, 1985. — 558 с.
Профилактические рекомендации
В качестве меры профилактики, рекомендуется ношение солнцезащитных очков, что защитит от повреждающего макулу действия света, а также курсовой прием общеукрепляющих витаминов.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты хирургического вмешательства будут ответственны высококвалифицированные рефракционные хирурги – одни из лучших российских специалистов в данной области. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз, одни из лучших специалистов и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Яковлева Юлия Валерьевна