Как это делается
Массаж глаза при непроходимости слезного или носослезного канала Евгений Комаровский считает единственным щадящим и действенным лечением для малышей до одного года. Обычно, говорит доктор, этого вполне хватает.
Перед началом манипуляций маме нужно тщательно устранить с рук все проявления маникюра. Ногти нужно коротко подстричь, чтобы нечаянно не травмировать ими глазки малыша. Делать массаж нужно только чистыми руками, мыть их надо горячей водой с детским мылом, а потом желательно обработать универсальным антисептиком – например «Мирамистином ».
Для начала нужно освободить глазик крохи от скопившихся застойных выделений и гноя, если таковой имеется. Для этого берут ватные диски или делают тампоны. Для каждого глаза – свой тампон или диск, обработка одним диском обоих глаз категорически запрещена.
Раствор для обработки должен быть антисептическим. Такими свойствами обладает отвар аптечной ромашки, раствор фурацилина (слабый, в концентрации не более 1:5000). Осторожными движениями смоченным тампоном следует очистить глаз от выделений (по направлению к переносице, от внешнего края ко внутреннему).
Как только глаз очищен, можно аккуратно приступать к массажным манипуляциям. Для этого Комаровский советует указательным пальцем нащупать бугорок, расположенный во внутреннем уголке глаза, на стыке с переносицей. Это и есть слезный мешок. Палец следует немного сместить выше этой точки и сделать 8-10 движений вниз, по направлению к носу, по анатомическому пути самого слезноносового канальца. Между движениями не стоит делать пауз, пусть они следуют одно за другим.
На сам слезный мешочек Комаровский советует слегка надавливать вибрирующими движениями и только потом опускать палец вниз.
При первых движениях может выступить гной, который скопился в слезном канале. Если это произошло, следует остановиться и удалить гной описанным выше способом с применением антисептика. Затем можно будет продолжить массажную процедуру.
Процедуру можно повторять 5-7 раз в течение суток.
В острой стадии заболевания курс массажа длится не менее 14 дней. При рецидивирующих воспалениях глаз массаж можно сделать постоянной процедурой и делать его ребенку ежедневно (1-2 раза).
О том, как делать массаж слезного канало новорожденным вы узнаете из следующего видео.
Дакриоцистит у новорожденных составляет 6-7% от всех случаев глазных заболеваний. Нарушение оттока слезы провоцирует застой и воспаление слезного мешка (дакриоцистит), а затем конъюнктивит, из-за которого истинной причины заболевания родители не замечают. При этом месяцами борются с клиническими последствиями.
Постоянные слезы – обычное дело для новорожденного ребенка. Но если вы стали замечать беспричинное с одного или обоих глаз, после сна, присоединились признаки воспаления либо выделение гноя, а выбранное вами лечение не приносит результата, возможно, пора пересмотреть диагноз.
Непроходимость слезного канала наблюдается у всех новорожденных. Это анатомическая особенность развития эмбриона. При формировании дыхательной системы в утробе матери слезный канал закрыт тонкой эпителиальной перегородкой (пленкой), которая защищает дыхательную систему малыша от попадания околоплодных вод.
Когда малыш родился, набрал воздуха в легкие и первый раз заплакал, под давлением пленка разрывается, освобождая проходимость слезных канальцев.
Слеза продуцируется в железе, которая расположена под верхним веком. Она омывает все глазное яблоко и копится в уголках глаз возле носа. Там расположены слезные точки – это два отверстия, за которыми находятся слезные каналы, верхний (поглощает 20%) и нижний (80%). Через эти канальцы слезы вытекают в слезный мешок, а затем в носовую полость.
Закупорка, обструкция, стеноз, слизистая пробка или просто узкий слезный канал у ребенка, который приводит к застою слезы, а впоследствии воспаляется, называется дакриоциститом.
Слезы отвечают за увлажнение глаза, питание роговицы, содержат растворенные иммунные комплексы для борьбы с бактериями, которые попадают в глаз из воздуха. Вместе с липидным слоем слеза формирует глазную пленку, которая, помимо защиты от пересыхания, уменьшает трение между веком и глазным яблоком. Поэтому любое сужение или стеноз слезного канала нарушает процесс естественного слезообразования, естественной циркуляции, что приводит к осложнениям.
Последствия дакриоцистита у детей:
- гнойный, инфекционный конъюнктивит;
- снижение остроты зрения;
- флегмона слезного мешка;
- появление свищей слезного мешка;
- развитие и генерализация инфекции.
Описание заболевания
Дакриоцистит – это острое воспаление, локализованное в слезном мешке. Обычно патология развивается на фоне инфекционных болезней полости носа или области околоносовых пазух, из-за чего возникает сужение или закупорка носослезного канала. Это приводит к нарушению циркуляции и застою слезной жидкости, где со временем накапливаются болезнетворные микроорганизмы.
В большинстве случаев недуг поражает взрослых людей от 30 до 60 лет, но отдельно выделяют дакриоцистит у новорожденных, вызванный нарушением анатомического строения носослезного канала. В зависимости от клинических проявлений, выделяют острый или хронический дакриоцистит. А по своей природе заболевание может паразитарным, вирусным, бактериальным или развиваться вследствие механической травмы носовых пазух.
Дакриоцистит диагностируется лишь в 5% всех случаев патологий носослезного канала, при этом болезнь чаще встречается у женщин из-за особенностей анатомии этой области.
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный – это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Медикаментозное лечение
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Смотрите интересное видео с советами врача-педиатра о лечении болезни:
Массаж
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является . Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу-вверх необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Что говорит о массаже при воспалении слезного канала у детей самый известный педиатр страны – доктор Комаровский, можно посмотреть тут:
Операция
Оперативное вмешательство является самым радикальным способом при дакриоцистите у маленьких детей и применяется только в том случае, если предыдущие методы не сработали. Тогда хирургическим путем восстанавливается проходимость. Процедура происходит в условиях стационара, под местной или общей анестезией.
Если после консервативного лечения дакриоцистита слезный канал у новорожденного так и не открылся, применяют:
- Искусственный прокол слезного канала у новорожденных.
- Пластику канала при аномалии строения.
- Бужирование, зондирование слезного канала.
Самым популярным является зондирование. При этом в отверстие слезного канала вводится маленький тоненький зонд, который пробивает пробки, разрывает пленки, спайки, а также расширяет проходимость слезовыводящих путей. Процедура занимает несколько минут, безболезненная, но неприятная для новорожденного малыша. В некоторых случаях через пару месяцев зондирование повторяют.
Если ваши глаза слезятся и воспалены, то у вас может быть закупорен слезный проток. Закупорка слезных протоков может быть вызвана инфекцией или более серьезным заболеванием, например, опухолью. Обычно вылечить закупоренный слезный проток можно с помощью массажа, однако может потребоваться дополнительное лечение. Доктор может прописать антибиотики или порекомендовать операцию для устранения проблемы.
Основные симптомы
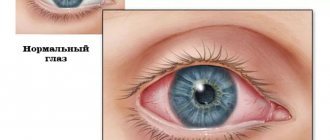
Диагностика заболевания обычно не представляет сложности из-за специфических клинических проявлений. Вне зависимости от формы и природы болезни, наблюдается непроизвольное и обильное слезотечение, выделение гнойных выделений из зараженного глаза, а также отек слезного мешка и выделение экссудата при пальпации этой области. Клиническая картина несколько отличается при остром и хроническом дакриоцистите:
- Если болезнь протекает в течение долгого времени, это приводит к гиперемии тканей слезного мешка и других близлежащих отделов. При этом кожа значительно истончается и имеет характерный синий оттенок. По мере развития болезни в пораженной области возникает припухлость, которая становится плотной на ощупь.
- Острый дакриоцистит характеризуется сильным покраснением кожных покровов слезного мешка, возникают сильные болевые ощущения при пальпации этой области, глазная щель не может полностью смыкаться. Плюс к этому, острая форма болезни нередко сопровождается субфебрильной гипертермией и головной болью. Если развился абсцесс, ткани слезного мешка желтеют и становятся мягкими. Подобная патология опасна последующим образованием внутреннего или внешнего свища.
Острый дакриоцистит
Дакриоцистит у новорожденных всегда сопровождается сильной припухлостью и выделением гноя характерного цвета при надавливании на слезные точки.
Тактика лечения
При дакриоцистите у младенца нужно обратиться к врачу как можно скорее. Если носослезный канал малыша забит, ребенку требуется помощь офтальмолога. Чем раньше будет выставлен диагноз и начато лечение, тем больше у малыша шансов избежать развития осложнений.
Консервативная терапия
Массаж слезного канала у новорожденных – основа консервативного лечения при дакриоцистите. Массаж проводится каждые 2-3 часа чисто вымытыми руками.
При проведении процедуры нужно придерживаться некоторых правил.
- Положите ребенка на спину или на бок и зафиксируйте голову.
- Надавите мизинцем на слезный мешок.
- Сделайте несколько массирующих движений у внутреннего уголка глаза. Представьте, что вы рисуете запятую, – и двигайтесь от угла глаза по направлению к носу. Нажимайте на слезный мешочек сильно, но нежно, чтобы не повредить тонкую кожу младенца.
- Повторите процедуру не менее 5 раз.
Массаж считается эффективным, если после процедуры из глаз малыша выделяется несколько капель гноя. Появившееся отделяемое следует аккуратно собрать ватным диском, смоченным в растворе фурацилина или кипяченой воде.
Одновременно с массажем назначаются антибактериальные препараты в виде капель. Лекарство закапывается в глаз сразу после массажа слезного мешка. Длительность лечения составляет не менее 2 недель.
Чего нельзя делать при дакриоцистите?
- Закапывать в глаза грудное молоко.
- Промывать глазки малыша чаем.
- Использовать антибиотики без назначения врача.
Любое из этих действий может привести к дополнительному инфицированию и ухудшить состояние ребенка.
Как можно помочь малышу? Промывать глазки раствором фурацилина, убирать корочки после сна и следить за тем, чтобы ресницы ребенка не склеивались от гноя. Тщательный уход за областью вокруг глаз поможет избежать вторичного инфицирования и развития осложнений.
Хирургическое лечение
Зондирование слезного канала у новорожденных проводится в том случае, если консервативная терапия оказалась неэффективной. В течение 2 недель родителям предлагается регулярно делать массаж ребенку. Если за это время состояние младенца не улучшилось, проводится промывание носослезного канала.
Зондирование выполняется под местной анестезией. Во время процедуры доктор вводит тонкий зонд в носослезный канал и прорывает мембрану. Далее в просвет канала вводится антисептический раствор. После процедуры назначаются антибактериальные капли и известный уже родителям массаж слезного мешочка.
Промывание слезного канала проводится в возрасте 2-6 месяцев. В некоторых случаях может потребоваться не одна процедура, прежде чем проблема будет полностью устранена. В промежутке между зондированиями продолжается массаж и закапывание антибактериальных растворов.
После достижения младенцем полугода мембранная пленка зарастает, и зондирование становится неэффективным. В такой ситуации может потребоваться полноценная операция под общим наркозом. При аномалиях развития носослезного канала хирургическое вмешательство проводится в возрасте 5-6 лет.
Непроходимость слезного канала, согласно данным медицинской статистики, диагностируется у 5% новорожденных. Есть основания предполагать, что патология встречается гораздо чаще, просто проблема может исчезнуть до обращения к врачу, не вызвав осложнений.
У всех людей в норме поверхность глазного яблока при моргании регулярно смачивается слезной жидкостью. Она продуцируется слезной железой, расположенной под верхним веком, а также дополнительными конъюнктивальными железами. Эта жидкость образует пленку, предохраняющую глаз от высыхания и инфицирования. В слезах присутствуют антитела и биологически активные компоненты с высокой антибактериальной активностью. Жидкость накапливается у внутреннего края глаза, после чего через особые канальцы попадает в слезный мешок, а оттуда уже по носослезному каналу стекает в полость носа.
Обратите внимание: Поскольку грудничок не может объяснить, что испытывает дискомфорт, родителям нужно уметь распознавать признаки развития патологии.
Подготовка
Схема массажа глазок у грудничка при таком диагнозе, как дакриоцистит, действительно очень проста, не требует специальных навыков и длительного обучения. Но при этом следует в точности придерживаться всех правил, иначе никакой пользы процедура не принесет, а только навредит еще больше. Начинается все с корректной подготовки массажиста и ребенка.
При проведении массажа глазок у новорожденного следует тщательно соблюдать правила гигиены: вымыть руки с мылом, очистить и продезинфицировать глазки ребенка, использовать только одноразовые гигиенические средства и свежеприготовленные препараты
Подготовительные этапы следующие:
Хронический дакриоцистит
- Тот, кто будет выполнять массирование глазок ребенка, должен хорошо вымыть руки с мылом в теплой воде, вытереть насухо, обрезать ногти под корень. Использовать антисептики для рук типа Мирамистина или Хлоргексидина не рекомендуется, так как эти препараты содержат спирт и могут раздражать глазки малыша. Как альтернатива – использование тонких стерильных перчаток из латекса, максимально плотно прилегающих к руке.
- Следующее правило подготовки к массажу – очистить глазки малыша от гноя и корочек. Для этого используются обычная теплая вода, настой ромашки или календулы, слабый раствор фурацилина. Промывать глазки можно ватным тампоном или ватной палочкой. Для каждого глазика используется новый ватный спонж. Очищают их по направлению от переносицы к внешнему уголку.
- После очищения глазок следует приготовить чистую кипяченую воду и чистые ватные спонжы: в процессе массажа будет выделяться гной, который потребуются тут же удалять.
Отвар ромашки поможет растворить корки на веках, удалить гнойное отделяемое, а также снимет раздражение и болевые ощущения у малыша при воспалении глазок
В отличие от обычного массажа тела, массаж глаз при дакриоцистите необязательно выполнять строго на твердой поверхности, когда малыш сыт, спокоен, не хочет спать и не капризничает. Здесь все, наоборот. Педиатры и офтальмологи рекомендуют приступать к процедуре, когда грудничок плачет. Дело в том, что при плаче слезные канальцы напрягаются, в сочетании с массированием канальцев мембрана прорывается легче и отток гноя происходит быстрее. Некоторые мамы приспосабливаются выполнять процедуру во время кормления и даже когда малыш засыпает у них на руках. Массаж не занимает много времени, а выполнять его лучше несколько раз в день при каждой удобной возможности.
Полезный совет: правильный раствор для промывания и очищения воспаленных глазок ребенка поможет не только корректно подготовиться к выполнению массажа, но и ускорить выздоровление. Ромашка, календула, череда обладают выраженным противовоспалительным свойством, дезинфицируют, успокаивают, снимают дискомфорт. Для приготовления лечебного настоя достаточно столовую ложку сухой травы или смеси трав в равных количествах залить стаканом кипятка и настоять под крышкой полчаса. Затем процедить и использовать для промывания глазок. Раствор фурацилина готовят из расчета одна таблетка, истолченная в порошок, на стакан воды. Полученный раствор затем нужно процедить, чтобы не осталось крупинок и осадка, которые могут дополнительно травмировать воспаленные глазки крохи.
Диагностика дакриоцистита
Для постановки диагноза врач при анализе жалоб выясняет время появления выделений из глаз, слезотечения и слезостояния, как симптомы изменялись с течением времени; какое проводилось лечение и как долго, с какого возраста оно было начато. Обязательно попросите врача показать технику выполнения массажа слёзного мешка.
При наружном осмотре врач определяет наличие слезостояния или слезотечения (при условии спокойного состояния ребёнка), наличие или отсутствие выпячивания у внутреннего угла глаза, осматривает кожу в области век: наличие покраснения и отёка; оценивает состояние и положение век (в частности рёберного края), рост ресниц, обращает внимание на наличие и состояние слёзных точек, оценивает характер отделяемого при нажатии на область слёзного мешка. По характеру последнего можно предположительно определить тип инфекционного агента
По объёму отделяемого можно судить о размере слёзного мешка. После выдавливания содержимого можно провести цветные пробы. Канальцевая проба помогает оценить присасывающую функцию слёзных точек, слёзных канальцев и слёзного мешка. Для этого в глаз закапывают 2 капли 3% колларгола. В норме краска в глазу должна исчезнуть в течение 5 минут – положительная проба. Если краска исчезает в течение 10 минут, то это говорит о замедлении оттока слёзной жидкости, при этом часты жалобы на слезостояние и слезотечение – замедленная проба. Если краска задерживается в конъюнктивальной полости более 10 минут, то проба является отрицательной, при этом отток слезы значительно нарушен. Носовая проба помогает оценить проходимость всей слезоотводящей системы. Для этого в глаз также закапывают 2 капли 3% колларгола. Ватную турунду вводят на глубину 2 см от входа в нос. Появление на ней краски в течение 5 минут после закапывания свидетельствует о нормальной функции слёзных путей – положительная проба, в течение 10 минут – замедленная проба, т.е. отток есть, но он несколько замедлен; появление краски позднее 10 минут свидетельствует о отсутствии оттока и говорит о полном нарушении проходимости слезоотводящей системы – проба отрицательная. При постановке цветных проб у младенца, он должен лежать на спине. При их проведении ребёнок, как правило, кричит, при этом удобнее наблюдать появление краски на задней стенке глотки. Трактовка результатов идентична таковой при носовой пробе. Обязательно проводится лабораторное исследование отделяемого, с целью выявления возбудителя и определения чувствительности к антибиотикам. К дополнительным методам исследования относятся эндоскопия полости носа, зондирование и промывание слёзных путей, которые применяются не только с диагностической, но и с лечебной целью.
Также при обследовании ребёнка с дакриоциститом необходим общий анализ крови и консультация педиатра, с целью исключения сопутствующей ОРВИ, аллергии или других заболеваний.
Длительность проведения массажа слезного канала у новорожденных
Массаж слезного канала у новорожденных призван облегчить состояние ребенка и избежать дальнейших осложнений, в результате которых понадобится более жесткое лечение, например, зондирование. Эта процедура выполняется под местной или общей анестезией. Если зондирование провести в нужное время, не затягивая, то боль не будет слишком сильной.
Чтобы массаж слезного канала был действенен, необходимо соблюдать следующие правила:
- длительность должна быть не менее 2-х недель, в среднем по 5 сеансов в сутки. Нельзя делать перерывы и переносить не сделанные в предыдущий день действия на следующий период;
- лучше всего делать массаж, когда ребенок плачет, это повышает давление внутри канальцев и облегчает его открытие;
- обязательно проводится консультация со специалистом, который может посоветовать, как правильно выполнять движения;
- лечение следует начинать как можно раньше. С возрастом пробка становится прочнее и избавится от гноя и слизи станет труднее и это может вызвать у ребенка сильные боли;
- при отсутствии положительного результата через 2 недели, врач после проведения осмотра может назначить процедуру зондирования как последний способ удалить гнойную пробку.
Самолечение, без проведения обследования может повлечь серьезные последствия. Сама процедура не сложная, но нужно делать все правильно, чтобы избежать травм и осложнений.
Причины возникновения непроходимости слезного канала следующие:
- не удаление пленки на слезном канале после рождения;
- дефект строения носовой кости, приводящий к сдавливанию слезоотводящего канала и его закупорке;
- проблемы с открытием отверстия, ввиду его неправильного развития у новорожденного;
- слепое окончание канала, отводящего слезы или его атрезия;
- развитие инфекции внутри слезного мешочка, которая вызвала отек и стала причиной непроходимости канала.
У детей старше полугода причиной нарушения оттока выделений может быть хроническая инфекция в носовой полости и околоносовых пазухах, а также травмы, приведшие к нарушению целостности слёзного канала.
Чтобы диагностировать дакриоцистит или непроходимость слезоотводящего канала, необходимо наблюдать следующие признаки:
- постоянное слезотечение. У больного малыша слезки текут без видимой причины из 1 или сразу 2-х глаз. Такое состояние может быть постоянным или периодическим;
- не просыхание слез. В глазках у малыша постоянно стоят слезы, как будто он вот-вот заплачет;
- выделение слизисто-гнойной жидкости. Вначале они в небольшом количестве скапливаются во внутренней части глаза. Их количество увеличивается после сна или плача малыша. Процесс развивается быстро и вскоре от гноя ребенок не может нормально смотреть, реснички слипаются. Это означает, что в организм попала инфекция;
- возникновение покраснения и отеков глаз, особенно внутренней их части;
- выделяемые слезы имеют вкрапления слизи и гноя.
Присутствие любого из этих признаков говорит о том, что ребенок болен, и его нужно немедленно лечить. После обследования и постановки диагноза, врач назначает лечение, одним из составляющих которого является массаж.
Лечение
У некоторых детей к концу второй недели жизни остатки эмбриональной ткани в слезных каналах исчезают самостоятельно, и проблема разрешается. В некоторых случаях пробка сохраняется, и без помощи детского офтальмолога не обойтись.
К врачу нужно обратиться как можно раньше, чтобы избежать тяжелого осложнения дакриоцистита новорожденных – флегмоны слезного мешка. Осложнение сопровождается повышением температуры тела, ребенок становится беспокойным, плачет, что еще больше усугубляет проблему. Отсутствие лечения дакриоцистита может привести к формированию свищей слезного мешка.
Прежде всего, ребенку назначается массаж слезного канала, который родители должны будут проводить ребенку дома регулярно. С помощью массажных движений в носовом протоке вызывается повышенное давление, что помогает разорвать эмбриональную перепонку и восстановить проходимость слезных путей.
Правила проведения массажа
Перед процедурой нужно тщательно вымыть руки, ногти коротко остричь.
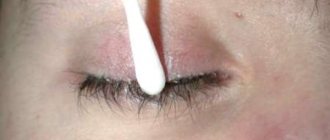
Ватным тампоном, смоченным в растворе фурацилина (1:5000) или в отваре ромашки, удаляют гной, протирая глазную щель от виска к носу, т. е. от внешнего края глаза к внутреннему. Марлевые тампоны не используют, потому что они оставляют ворсинки.
Сам массаж состоит из 5–10 толчкообразных движений, которые выполняются указательным пальцем. Нащупав пальцем во внутреннем уголке глаза маленький бугорок, необходимо найти его самую высокую точку, максимально удаленную от носа. Нажав на эту точку, нужно пальцем провести сверху вниз по направлению к носику ребенка. Движения повторяются 5–10 раз без перерыва.
При надавливании на слезный мешочек может выделяться гной. Его удаляют с помощью промывания и продолжают массаж.
В конце манипуляции в глаз малыша закапывают глазные капли.
Процедуру массажа нужно выполнять 4–7 раз в день на протяжении двух недель как минимум. Как правило, к 3–4-му месяцу проблема у ребенка разрешается.
В дополнение к массажу назначается промывание глаза и закапывание противовоспалительных капель. В качестве глазных капель чаще всего используют 0,25%-ный Левомицетин, Витабакт.
Если массаж не помогает
Если консервативное лечение не дает желаемого эффекта, проводят бужирование слезного канала.
К шестимесячному возрасту ребенку важно восстановить проходимость слезных путей, иначе тонкая мембрана уплотняется, и преодолеть преграду становится гораздо сложнее. Если массаж результата не дал, то малышу необходима хирургическая помощь – зондирование (бужирование) слезного канала
Операция проводится под местным наркозом и заключается в том, что врач вводит зонд в слезно-носовой канал, прорывая эмбриональную пленку
Если массаж результата не дал, то малышу необходима хирургическая помощь – зондирование (бужирование) слезного канала. Операция проводится под местным наркозом и заключается в том, что врач вводит зонд в слезно-носовой канал, прорывая эмбриональную пленку.
После процедуры назначается курс массажа и специальные глазные капли для профилактики образования спаек (в случае возникновения эти спайки приведут к рецидиву заболевания).
Если через полтора-два месяца глаза продолжают гноиться, то операцию повторяют.
В случае, если зондирование неэффективно, необходимо дополнительное обследование младенца для исключения аномалий развития слезно-носового канала, искривления носовой перегородки и другой патологии. В некоторых случаях ребенку может понадобиться дакриоцисториностомия – сложное оперативное вмешательство, которое выполняется по достижении малышом пяти-шестилетнего возраста.
Причины возникновения
Вне зависимости от формы и вида, дакриоцистит всегда образуется на фоне непроходимости носослезного канала. У взрослых недуг чаще вызывается приобретенными причинами, а у новорожденных болезнь может проявиться из-за некоторых врожденных аномалий:
- Нарушение или патология проходимости слезных путей;
- Недостаточная эластичность фетальной мембраны;
- Эмбриональные патологии складок слизистой оболочки слезного мешка.
Приобретенный дакриоцистит нередко диагностируется на фоне сахарного диабета любого типа, общего снижения иммунитета, а также у людей, работающих на производстве, связанном с резкими сменами температур. Помимо этого, выделяют ряд традиционных причин, вызывающих заболевание:
- Механическое повреждение пазух носа или носослезного канала;
- Последствия инфекционных или паразитарных заболеваний;
- Длительный или хронический гнойный конъюнктивит;
- Острое воспаление в гайморовой пазухе носа;
- Попадание инородных тел в слезный канал.
Топография слезных органов: 1 — слезная железа; 2 — слезное мясцо; 3, 4 — слезные канальцы; 5 — слезный мешок; 6 — носослезный проток; 7 — нижняя носовая раковина.
Особую группу риска составляют люди с хроническими болезнями органов дыхания. К примеру, дакриоцистит нередко развивается при гайморите или полипах в полости носа.
Лечение дакриоцистита
Лечение дакриоцистита направлено на восстановление нормальной проходимости слёзных путей, купирование воспаления и дезинфекции всей слёзоотводящей системы. Его необходимо начать как можно раньше.
Массаж при дакриоцистите новорожденных
При дакриоцистите новорождённых лечение начинают, как правило, с массажа слёзного мешка. Мать ребёнка должна в точности овладеть этой техникой, иначе массаж будет в лучшем случае не эффективен. Правильное выполнение массажа ведёт к полному выздоровлению у 1/3 детей в возрасте младше 2 месяцев, у 1/5 детей в возрасте 2-4 месяцев, и всего у 1/10 детей старше 4 месяцев. Для проведения массажа необходимо указательным пальцем вымытой правой руки провести 5-10 толчкообразных вертикальных движений от внутреннего угла глаза по направлению к крылу носа не доводя до него, при этом необходимо прижимать мягкие ткани к кости, как бы выдавливая содержимое в полость носа, при этом оно не должно выдавливаться в глаз, что недопустимо. Недопустимы и круговые движения в области слёзного мешка. Массаж необходимо проводить 5-6 раз в день перед кормлением. После проведения массажа закапывают назначенные капли, но не грудное молоко или чай и т.д., т.к. это может только ухудшить течение дакриоцистита. Но, если появилось покраснение, отёк или припухлость в области слёзного мешка, то массаж в этом случае строго противопоказан.
Медикаментозное лечение острого дакриоцистита
При остром дакриоцистите показано сухое тепло, УВЧ на область слёзного мешка, антибиотикотерапия (как местная, так и общая). При размягчении показано вскрытие и дренирование гнойника. При дакриоцистите применяют дезинфицирующие и антибактериальные средства.
Для начала, с целью очистки полости конъюнктивы, её необходимо промыть либо отваром ромашки, либо раствором фурациллина. Антибиотикотерапия напрямую зависит от результатов микробиологического исследования отделяемого и определения чувствительности. Как правило, у новорожденных в 95% случаев возбудителем является стафилококк, реже – стрептококк и синегнойная палочка. Из антибактериальных препаратов хорошо зарекомендовали себя тобрекс, вигамокс, детям старше 1 года часто применяется офтаквикс; также при дакриоцистите могут использоваться такие антибиотики, как левомицетин 0,3%, гентамицин 0,3%. Но новорождённым противопоказаны препараты ципрофлоксацина. Использование альбуцида крайне нежелательно, потому что во-первых препарат вызывает жжение при закапывании, а во-вторых ему свойственна кристаллизация, что может ещё больше затруднить отток жидкости в полость носа. Современным антисептическим препаратом является витабакт, обладающий антибактериальной активностью в отношении стафилококка, стрептококка, кишечной палочки, клебсиеллы, хламидии и др. Если назначаются несколько препаратов, то интервал между инстилляциями (закапываниями) должен составлять не менее 15 минут.
Если правильное выполнение массажа в течение 1-2 недель не приводит к выздоровлению, то необходимо проведение зондирования слёзных путей. Лучшим возрастом для этой процедуры является 1-3 месяца. При этом механически разрывается эмбриональная пробка при помощи специального зонда. Процедура выполняется под местной анестезией. Зачастую для полного восстановления проходимости достаточно одной такой процедуры, но иногда требуется и двукратное, а то и многократное проведение зондирования. При более позднем зондировании эффективность лечения снижается. Саму процедуру зондирования должен проводить опытный врач. Сразу после зондирования выполняют промывание слёзных путей.
После зондирования в течение 1-3 месяцев назначается медикаментозное лечение и проводятся повторные промывания.
При отсутствии эффекта от многократного зондирования у детей старше 5 лет применяют введение трубочек в слёзные пути, которые могут там находиться до 2 лет. При неэффективности лечения проводится сложная операция – дакриоцисториностомия, которая может проводиться снаружи (с разрезом кожи), либо через полость носа, последняя является наиболее малотравматичной.
Хронический дакриоцистит лечат только хирургическим путём (дакриоцисториностомия).
Врач офтальмолог Одноочко Е.А.
Что еще важно знать
У новорожденных в первые месяцы жизни вместо костей носовая перегородка состоит только из хрящей. Потому проводить массаж нужно особенно аккуратно и осторожно, чтобы не повредить их. При этом нужно следить, чтобы гной, вытекающий из глазок, не попадал в носовые проходы, ушки ребенка или в здоровый глазик.
Учитывать следует также то, что чем старше ребенок, тем болезненней для него процедура массажа и разрыв мембраны, закупоривающей слезный канал. В идеале, решить эту проблему нужно до того времени, как малыш достигнет шестимесячного возраста.
Не стоит пугаться, если даже после повторного курса массажа пленка, закупоривающая слезный канал, не разорвалась. Врач выполнит зондирование, освободит проход и очистит глазик от скопившегося гноя, после чего промоет его дезинфицирующим раствором. Однако зондирование не означает полное выздоровление. После операции потребуется продолжать выполнение массажа и использование антисептических средств, чтобы полностью купировать воспаление, удалить остатки гноя и предупредить рецидивы заболевания.
Резюме: Дакриоцистит относится к разряду несложных офтальмологических патологий у детей, но тем не менее воспаление нельзя оставлять без внимания. Его нужно обязательно пролечить, в противном случае гнойная инфекция может перейти на другие органы, в самых тяжелых случаях – на головной мозг. Через сколько проходит дакриоцистит, зависит от того, насколько внимательно и ответственно поведут себя родители. При своевременном обращении к врачу и последовательном лечении к 3-4 месяцам у ребенка восстанавливается проходимость слезных каналов и воспаление полностью прекращается.
Прогноз
Своевременное обнаружение дакриоцистита у новорождённого малыша врачом неонатологом или педиатром, а также срочное направление его к детскому офтальмологу являются залогом успешного лечения. Использование лечебного массажа и раннего зондирования слёзного канала в большинстве случаев позволяет достаточно быстро купировать воспалительный процесс.
Однако несвоевременное или неадекватное лечение дакриоцистита может спровоцировать язву роговицы, выход гнойного процесса за пределы слёзного мешка с развитием тяжёлых осложнений. В некоторых случаях дакриоцистит у детей приобретает хроническое течение.
Массаж при дакриоцистите новорожденных
При формировании органов слезный проток заполняется эпителиальной тканью, а выход мембранной пленкой. При рождении у новорожденного повышается давление, которое выталкивает слизистую массу из канала и разрывает мембрану.
Если ребенок слабенький или есть аномалии развития, пленка не разрывается. Это приводит к дакриоциститу. Дакриоцистит — распространенная проблема у грудничков. Основным методом лечения является массаж глаз. Он стимулирует отток жидкости и гнойного экссудата, скопившихся в слезном мешке.
Рекомендуем почитать: Дакриоцистит у взрослых
Эффективность массажа
Показаниями к выполнению массажа служат классические признаки дакриоцистита:
- слезотечение;
- отечность;
- гнойные выделения.
Процедура назначается офтальмологом, после проведения обычного осмотра новорожденного. Окулист дает рекомендации относительно техники массирующих движений.
Эффективность процедуры состоит в более быстром удалении остатков слез и гноя. Он предотвращает развитие инфекционного процесса.
Мягкое и щадящее механическое воздействие на железу — самый эффективный метод устранения закупорки канальцев и облегчения выхода жидкости. Способ позволяет предотвратить хронизацию процесса.
Подготовка к массажу
Особой подготовки к процедуре не требуется. Перед манипуляцией ребенок не нуждается в применении обезболивающих препаратов. Не нужно медицинское оборудование для выполнения массажа.
Процедура проводится на приеме офтальмолога. Изначально родители смотрят, как правильно выполнять массирование, затем окулист покажет, как правильно делать массаж новорожденному.
К процедуре готовится мама. Необходимо коротко остричь ногти и тщательно вымыть руки, желательно с антибактериальным мылом. Если руки холодные, согреть. На пальцы перед массажем наносят крем или масло, так его проще проводить. Понадобится косметический спонж и антисептическое средство.
Перед тем, как приступить к манипуляции веки малыша осторожно промывают. Косметический спонж смачивают антисептиком и протирают от наружного угла к переносице
Для каждого глаза используется отдельный спонж.
Пошаговая техника массажа при дакриоцистите
Выполнение процедуры следует выполнять осторожно, чтобы не навредить малютке. Массаж не следует проводить самостоятельно, если врач не показал, как это делается
В домашних условиях его выполнение разрешается только после обучения.
Офтальмолог должен провести первый сеанс самостоятельно, рассказать родителям о тонкостях процедуры.
Схема несложная. Главное — соблюдать рекомендации доктора. Пошаговая техника:
- Смазать палец кремом, не использовать много, чтобы у малыша не возникло раздражение. Выполняется массаж мизинцем, средним или указательным пальцем.
- Найти слезный канал. Он находится между внутренним углом глаза и бровью. Палец следует расположить выше внутреннего уголка.
- Выполнять скользящие движения с небольшим надавливанием от уголка зрительного органа по направлению к крылу носа. Сделать 10 повторений.
- Движения направляют на прорыв пробки. Таким образом, создается давление, которое пытается разорвать мембрану.
- Массирование заканчивается спиралевидными движениями, но в обратном направлении. Пальцем рисуют спиральки, одновременно надавливая на глазки. Двигаться от внутреннего уголка к бровям.
- Новорожденного положить на бок, повторить движения с 3 пункта по 5.
Во время процедуры выделяются слезы и гной. Убирать их чистым ватным тампоном, спонж чаще менять.
Важно не касаться слизистой оболочки, не оказывать дополнительного давления во время процедуры. Завершается сеанс закапыванием капель
Усилить эффективность массажа можно глазной гимнастикой. Свет в комнате не должен быть ярким до полного выздоровления.
Противопоказания
Воздействие на зрительные органы запрещается выполнять, если у ребенка есть гнойное воспаление, закупорка слезных мешков. Данные патологии присутствуют лишь при запущенной степени дакриоцистита либо при неправильной схеме лечения.
Массаж нельзя начинать ранее 14-х суток со дня рождения малыша. У большинства деток желатинозная пробка самостоятельно рассасывается и воспаление проходит. Если ко 2 неделе улучшение не произошло, прописывают лекарства и назначают массаж.
К другим противопоказаниям относят:
Если данных противопоказаний нет, заболевание хорошо поддается лечению без госпитализации.