Определение заболевания
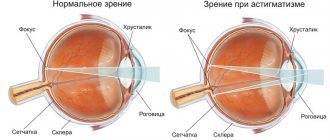
Синдром Фукса, также известный как гетерохромный циклит Фукса – это постепенно развивающийся хронический передний негранулематозный увеит, то есть воспаление сосудистой оболочки глаза. У молодых людей проблема чаще всего затрагивает только один глаз, у детей патология также диагностируется и редко бывает двухсторонней. Может присутствовать гетерохромия, но часто она отсутствует или попросту сложно определяется, особенно у пациентов, имеющих карие глаза.
Заболевание встречается примерно у 4% от всех страдающих от увеита, но его очень часто неправильно диагностируют. Чтобы это избежать, нужно проводит диагностику только с расширенным зрачком и при дневном свете.
Лечение в Италии
Русский Медицинский Сервер / Лечение в Италии / Центр лечения редких заболеваний в Милане / Гетерохромный иридоциклит Фукса — лечение в Италии
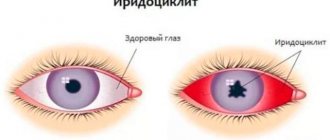
Иридоциклит — это воспаление сосудистой оболочки переднего отдела глазного яблока; по сути, иридоциклит представляет собой передний увеит. Чаще всего заболевание развивается в активном трудоспособном возрасте (20 – 40 лет) и имеет хроническое рецидивирующее течение.
Напомним, передний отдел сосудистой оболочки глаза включает радужку и ресничное тело, воспаление радужной оболочки носит название ирит, а воспалительный процесс в области ресничного (цилиарного) тела называется циклитом. Из-за близкого расположения и наличия общей сети кровоснабжения изолированное воспаление какой-то одной из структур сосудистой оболочки переднего отдела глаза практически не наблюдается, и обычно речь идет о сочетанном воспалении, т.е. об иридоциклите.
Воспалительный процесс при иридоциклите обычно односторонний. Выраженность симптомов заболевания зависит от причины болезни, а также от состояния иммунной системы больного. Первыми признаками иридоциклита обычно являются боль различной интенсивности, больные также предъявляют жалобы на ухудшение зрения (появление «пелены» перед глазами). При остром иридоциклите боль достаточно быстро нарастает и может стать нестерпимой. Отек радужной оболочки вызывает сужение зрачка, появляется светобоязнь.
Характерный признак иридоциклита – усиление болевых ощущений при надавливании на глазное яблоко. Видимые сосуды слизистой оболочки глаза расширены, цвет радужной оболочки вследствие воспаления может стать красным, ржавым или зеленоватым, при этом рисунок радужки сглаживается, детали не различимы.
Очень часто (примерно в 70% случаев) иридоциклит принимает хроническое рецидивирующее течение. В этом случае симптомы заболевания выражены слабее, нередко возникают осложнения, самое частое из которых – сращения (синехии). При иридоциклите сращения обычно затрагивают область зрачка, он сужается и деформируется. Крайним проявлением этого процесса является полное заращение зрачка и высокий риск потери зрения вследствие развития обскурационной амблиопии.
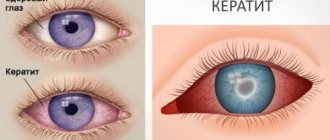
Причины, вызывающие иридоциклит, многообразны, могут носить эндогенный или экзогенный характер. Часто иридоциклит развивается вследствие травматического повреждения глаза (ранения, контузии, офтальмологических операций), воспаления радужки (кератита). Иридоциклит могут вызывать перенесенные вирусные, бактериальные или протозойные заболевания (грипп, корь, ВПГ, стафилококковая и стрептококковая инфекция, туберкулез, гонорея, хламидиоз, токсоплазмоз, малярия и др.), а также имеющиеся очаги хронической инфекции в носоглотке и ротовой полости (синусит, тонзиллит).
Причиной иридоциклита могут быть ревматоидные состояния (ревматизм, болезнь Стилла, аутоиммунный тиреоидит, болезнь Бехтерева, синдромы Рейтера и Шегрена), обменные нарушения (подагра, диабет), системные заболевания неизвестной этиологии (саркоидоз, болезнь Бехчета, синдром Фогта-Коянаги-Харады). Распространенность иридоциклита среди пациентов с ревматическими и инфекционными заболеваниями составляет около 40% случаев.
Возникновению иридоциклита способствуют развитая сосудистая сеть глаза и повышенная восприимчивость радужки и ресничного тела к антигенам и ЦИК, попадающим из внеглазных очагов инфекции или неинфекционных источников сенсибилизации.
При развитии иридоциклита, помимо непосредственного поражения сосудистой оболочки глаза микробами или их токсинами, происходит ее иммунологическое повреждение с участием медиаторов воспаления. Воспаление сопровождается явлениями иммунного цитолиза, васкулопатиями, дисферментозом, нарушениями микроциркуляции с последующим рубцеванием и дистрофией.
Немаловажное значение в развитии иридоциклита принадлежит провоцирующим факторам — эндокринным и иммунным расстройствам, стрессовым ситуациям, переохлаждению, чрезмерной физической нагрузке.
Гетерохромный иридоциклит Фукса — обычно (но не всегда) односторонний, хронический, рецидивирующий, практически бессимптомный передний увеит у молодых пациентов, зачастую осложняющийся развитием катаракты и глаукомы (75 и 15% соответственно).
Патогенетической основой иридоцикпита Фукса является иммунная реакция с участием CD8+ Т-клеток, вызванная хроническим инфицированием вирусом краснухи.
Наиболее характерной жалобой является прогрессирующее изменение цвета радужки, встречающееся у 70% пациентов. Исходно темная радужка светлеет за счет атрофии стромы. Голубые глаза, напротив, темнеют из-за начинающего просвечивать сквозь атрофировавшуюся строму пигментного эпителия.
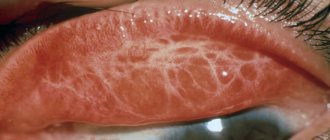
Гетерохромия отсутствует у 6% пациентов с двусторонним поражением, и тогда особую диагностическую ценность приобретает атрофия стромы радужки. К другим жалобам относятся легкое снижение остроты зрения, плавающие помутнения, дискомфорт в глазу. Боли и перикорнеальная инъекция при этой патологии встречаются редко. Характерной, но не обязательной находкой являются множественные мелкие, звездчатые преципитаты на эндотелии нижней трети роговой оболочки, формирующие треугольник Арльта. При гониоскопии визуализируются новообразованные сосуды.
Лабораторная диагностика состоит из определения антител к вирусу краснухи в камерной влаге (специфичность 100%), олигокпонального IgG (чувствительность 87%), а также модифицированного индекса Goldmann-Witmer (индекс уровня антител к антигену вируса краснухи, превышающий 40, в сочетании с характерной симптоматикой является весьма информативным).
Дифференциальная диагностика должна осуществляться с другими причинами острого переднего увеита (ВПГ, вирус опоясывающего лишая, токсоплазмоз, глаукомоциклитический криз Краупа-Познера-Шлоссмана) и гетерохромии.
Местное использование глюкокортикоидов при минимальном воспалении, характерном для иридоциклита Фукса, не имеет очевидных показаний, так как при незначительном воздействии на лежащий в основе заболевания аутоиммунный процесс гормональная терапия ускоряет появление катаракты и глаукомы. В связи с этим более оправданным представляется тщательное динамическое наблюдение за пациентами, агрессивная терапия (а нередко и хирургия) вторичной глаукомы, а также по показаниям — факоэмульсификация с периоперационной местной и системной гормональной терапией и витрэктомия. Прогноз для зрения благоприятный даже в случаях многолетнего течения воспаления.
! Несмотря на то, что многие из описанных в данном разделе болезней считаются неизлечимыми, в Центре лечения редких заболеваний в Милане постоянно ведется поиск новых методов. Благодаря генной терапии удалось добиться выдающихся результатов и полностью излечить некоторые редкие синдромы.
Обратитесь к консультанту на сайте или оставьте заявку — так вы можете узнать, какие методы предлагают итальянские врачи. Возможно, данное заболевание уже научились лечить в Милане.
+7 (925) 50 254 50 – срочное лечение в Италии
ЗАПРОС в КЛИНИКУ
Симптомы
Ключевой симптом данного синдрома заключается в гетерохромии радужки. Это проявляется, помимо прочего, в том, что радужная оболочка поражённого глазного яблока выглядит более светлой.
Напротив, у пациентов со светлыми глазами может проявляться обратная гетерохромия.
По мере развития проблемы могут проявляться другие симптомы, в частности, помутнения перед глазами, образования на передней части радужной оболочки (так называемые тельца Рассела), нарушения пигментации и другое.
Дифференциальная диагностика
Пигментную глаукому необходимо отличать от других видов офтальмогипертензии:
- Первичная открытоугольная глаукома иногда сопровождается гипрпигментацией, однако пигмент сконцентрирован при этом в нижнем секторе угла. Возраст пациентов также обычно выше, и у них не удается выявить характерных трансиллюминационных дефектов в радужной оболочке и веретено Крукенберга.
- При псевдоэксфолиативной глаукоме пигмент может откладываться в трабекулах, но трансиллюминационные дефекты обнаруживают в радужке по краю зрачка, а не по периферии. Возраст пациентов обычно превышает 60 лет. Кроме того, в половине случае этот тип глаукомы имеет односторонний характер и не приводит к развитию миопии.
- При артифакии также может возникать пигментная глаукома, которая связана с контактом интраокулярной линзы (гаптической и оптической частей) в задней камере глаза с задней поверхностью радужной оболочки. В результате происходит дисперсия пигмента и нарушается циркуляция водянистой влаги.
- При переднем увеите может возникать гиперпигментация в зоне трабекул и атрофия радужки. Скопление пигментированных старых преципитатов иногда при осмотре ложно принимают за веретено Крукенберга.
- Подострая закрытоугольная форма глаукомы в ряде случаев связана со значительной пигментацией трабекулярной области в результате контакта радужки и структур угла передней камеры глаза.
Возможные осложнения
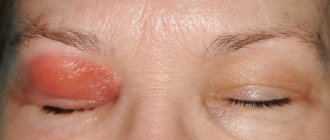
- Если увеит развивается на фоне синдрома Фукса, то велика вероятность, что он перейдёт в хроническую стадию. Также, если лечение кортикостероидными гормонами проходит недостаточно рационально, то могут возникнуть катаракта или глаукома, у которых, в свою очередь, могут быть свои осложнения.
- Глаукома обычно следует за продолжительным заболеванием – и она, если будет развиваться особо негативно, может привести к потере зрения.
- Катаракта может осложнить течение заболевания. Ситуация улучшится после оперативного вмешательства, но не исключён риск развития гифемы.
- Развивается мидриаз или постоянно расширенные зрачки из-за атрофии мышц роговицы.
Симптоматика патологии
В больном глазу может наблюдаться мидриаз.
- Изменение цвета глаза. Правый темнее левого и, наоборот. К этому приводит большее или меньшее скопление пигмента или прорастание радужки сосудами.
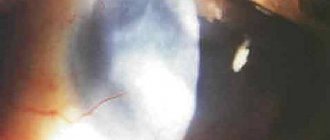
- Помутнение хрусталика. На фоне снижения трофики глазных структур развивается вторичная катаракта, сопровождающаяся стремительным снижением остроты зрения.
- «Плавающие» помутнения. Они появляются вследствие наличия в стекловидном теле вкраплений фибриновых волокон и других продуктов обмена.
- Мидриаз. Это стойкое расширение зрачка. Оно появляется в качестве компенсаторной реакции на снижение остроты зрения. Расширенный зрачок пытается пропустить больше света на сетчатку.
- Повышение внутриглазного давления. Оно сопровождается появлением радужных кругов вокруг источников света, на которые смотрит человек.
Диагностика и лечение
Для диагностики синдрома Фукса применяют такие методы:
- Визометрия или определение остроты зрения.
- Тонометрия или измерение внутриглазного давления.
- Офтальмоскопия.
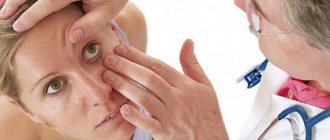
- Биомикроскопия.
- УЗИ глазного яблока.
Проведение Биомикроскопии
Есть несколько подходов к терапии данного симптома, некоторые из них основываются на применении правильных медикаментов, в то время как другие могут основываться на хирургическом вмешательстве.
Лечение при помощи народных средств при данного рода синдроме недопустимо, важно прибегать только к эффективным и проверенным методам официальной медицины.
Медикаментозным способом
Медикаментозное лечение происходит преимущественно при помощи инъекции препаратов длительного действия в заднее субтеноновое пространство, что помогает справиться с помутнением стекловидного тела. Препараты назначает исключительно лечащий врач.
Преднизолон – стероидный препарат
Использование же местных стероидов, как правило, неэффективно. Также, из-за того что задние синехии образуются крайне редко, обычно не назначаются и мидриатики.
Хирургически
Если эффективность от применения стероидных препаратов низкая, если никакого эффекта не наступает, стекловидное тело слишком сильно помутнело и всё ещё остаётся мутным, несмотря на всё воздействие, то тогда осуществляется так называемая витрэктомия, при которой осуществляется или частичное, или полное удаление стекловидного тела.
Проведение витрэктомии
Данная процедура является крайней мерой, при возможности врач будет стараться избежать её осуществления.
Последствия болезни
В результате длительного и тяжелого течения болезни развивается ряд осложнений:
Если зрительный нерв долго не получает нормального питания, то человек слепнет.
- Катаракта. Стойкое помутнение хрусталика с нарушением всех зрительных функций, которое наступает при ухудшении трофики этой преломляющей свет структуры.
- Глаукома. Проявляется повышением внутриглазного давления. Симптомы глаукомы многообразны, в первую очередь, это радужные круги вокруг фонарей.
- Амавроз. Полная слепота, которая возникает в результате длительного дефицита кровоснабжения зрительного нерва и других глазных структур.
Профилактика
Никакой специфической профилактики для этого заболевания на данный момент не разработано, так как до сих пор не имеется понимания о точных причинах его возникновения и развития.
Впрочем, так как гипотетически это заболевание может развиваться на фоне других воспалительных процессов, которые протекают в организме, не будет лишним следить за своим общим состоянием здоровья и стараться побороть любые болезненные процессы, которые развиваются в организме.
Основные симптомы заболевания
Течение болезни может быть как скрытым — без ярко выраженных клинических проявлений, так и сопровождаться яркой симптоматикой. Основные симптомы, которые характерны для ЭЭД:
- нечеткое, мутное зрение, особенно в утренние часы;
- различные зрительные искажения;
- чрезмерная светочувствительность;
- сниженная острота зрения в темноте, ореолы вокруг световых источников;
- дискомфорт в глазах — чувство «как песка насыпали», ощущение инородного тела;
- образование пузырьков на роговой оболочке из-за накопления жидкости;
- помутнения роговицы;
- утрата зрения (является симптомом поздней стадии).
ЭЭД у разных пациентов может проявляться различными комбинациями перечисленных симптомов, за точной диагностикой следует обращаться к врачу.
Лечение
Стратегия профилактики и лечения синдрома Фукса определяется в зависимости от стадии болезни и выраженности второстепенных осложнений. На первых этапах специфическая терапия не проводится. Коррекция цвета происходит при использовании косметических цветных линз. Но уже на более поздних стадиях болезни рекомендуется местная и системная терапия, нацеленная на коррекцию трофических процессов.
В комплекс излечения синдрома Фукса введены ангиопротекторы, ноотропы, сосудорасширяющие вещества и витамины. В случае образования значительного числа преципитатов курс лечебных процедур следует расширить кортикостероидами для местного использования в виде капель и осуществить энзимотерапию.
Медикаментозное лечение
При формировании второстепенной задней субкапсулярной катаракты на начальных стадиях развития синдрома Фукса рекомендуется проведение лекарственной терапии. При отсутствии результата практикуется микрохирургическое вмешательство, подразумевающее фрагментацию ядра хрусталика с одновременной установкой имплантата интраокулярной линзы. Появление второстепенной глаукомы расценивается как признак необходимости проведения местной гипотензивной терапии одновременно с основным курсом лечения заболевания.