Что такое катаракта
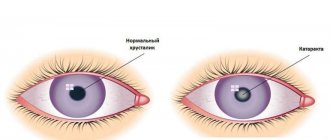
В следствии чаще всего возрастных изменений организма в хрусталике проявляются помутнения и зрение ухудшается. Симптомы обусловлены изменением способности поврежденного органа пропускать и преломлять свет. Катаракта на начальной стадии характеризуется слабо выраженными признаками. Деструкция начинается с возникновения белкового налета на хрусталике. У пациентов с гиперметропией возможно временное улучшение зрения, при которой отпадает необходимость в ношении корректирующих очков. Они могут читать и видеть мелкие предметы. Основные факторы риска, провоцирующие помутнение хрусталика, – пожилой возраст, наследственная предрасположенность, принадлежность к женскому полу. Отмечено, что люди с карими глазами болеют чаще, чем со светлыми.
Симптомы старческой катаракты
Клиническая картина возрастной катаракты отличается в зависимости от стадии и формы. Поводом для консультации у офтальмолога может стать наличие следующих симптомов:
- ухудшение зрения;
- помутнение зрачка;
- развитие «куриной слепоты»;
- плавающие мушки перед глазами;
- смазанность контуров окружающих предметов;
- переход дальнозоркости в миопию;
- двоение видимых предметов;
- повышенная чувствительность к свету.
Чем ближе к ядру хрусталика помутнения, тем сильнее будут выражены симптомы. Заподозрить старческую катаракту можно при трудностях с подбором линз для пациента.
Причины развития заболевания
Патологические процессы запускаются при появлении возрастных изменений в зрительном органе – чем старше человек, тем больше размер хрусталика. Со временем он уплотняется и становится тяжелее. Также поражение симметричного или асимметричного характера происходит в результате дисфункции эндокринной системы, длительного приема определенной группы лекарственных препаратов или наличия токсинов в организме.
Факторы, приводящие к развитию катаракты:
- регулярное воздействие ультрафиолетовых лучей или инфракрасного излучения;
- генные и врожденные аномалии;
- преждевременные роды (повреждение сетчатки у ребенка);
- лечение кортикостероидами в течение долгого периода;
- проникающие травмы глаза;
- повышение уровня сахара в крови;
- хронический иридоциклит;
- изъятие в неполной мере хрусталиковых масс при экcтpaкaпcуляpнoй экстракции.
Основные симптомы
На начальной стадии катаракты не происходит значительного снижения остроты зрения, также никак не проявляются и другие признаки. Поэтому пациенты не спешат к офтальмологу, поскольку даже не предполагают, что болезнь уже начала прогрессировать. Причиной для визита в клинику позже становится ощутимое влияние катаракты на глазное яблоко, когда зрение начинает ухудшаться. На этом этапе помутнение обнаруживается на крайних участках хрусталика, центральная часть редко бывает поражена.
Симптомы глазной патологии и степень их выраженности зависят от размера помутнения. При появлении каких признаков нужно незамедлительно посетить специалиста:
- раздвоение предметов перед глазами;
- черные точки, радужные круги;
- образование ореола вокруг источника света;
- плохо различаются цвета;
- падает зрение при слабом освещении.
У людей с возрастной близорукостью наблюдается улучшение зрения. Это вызвано набуханием хрусталика и соответствующим увеличением его способности преломлять свет. Поздние стадии характеризуются проблемами со зрением по причине утолщения хрусталика и изменения рефракционных показателей.
Можно ли остановить катаракту на начальной стадии?
Заболевание чаще всего поражает пациентов, которым за 50. На начальную возрастную катаракту приходится около 10% всех случаев – чем старше человек, тем выше риск развития патологических изменений хрусталика. Категория людей семидесятилетнего возраста со зрительными проблемами по причине катаракты составляет около 46%. Факторами, вызывающими дисфункцию глаза, окулисты считают дефицит белкового питания глазного яблока, метаболические нарушения. Но это не единственные причины, есть и другие:
- злоупотребление алкогольными напитками, избыточное курение;
- травма глаза;
- расстройство функции щитовидной железы;
- повышенный сахар в крови;
- синдром Дауна;
- ожог слизистой оболочки глаза, часто получаемый на активном солнце, если не носить солнцезащитные очки;
- глаукома;
- отслоение сетчатки;
- аномалии хрусталика врожденного характера, образующиеся в эмбриональном периоде;
- малокровие;
- воспалительный процесс в сосудах глаза;
- систематическое нахождение в условиях повышенных температур, например, по роду профессиональной деятельности;
- генетическая предрасположенность;
- острое или хроническое воспаление периферии сосудистой системы;
- сильное отравление;
- кожные болезни;
- миопия высокой степени.
Людям, которые обнаружили у себя симптомы катаракты, следует обратиться к глазному врачу. Предотвратить катаракту невозможно. На начальных стадиях назначают терапевтическое медикаментозное лечение. Несмотря на то, что многие утверждают, что лекарства затормозят патологические процессы и позволят отложить хирургическую операцию. На практике эффективность таких препаратов не доказана.
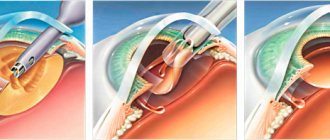
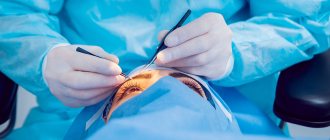
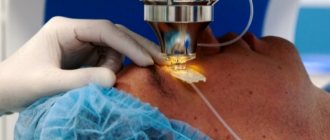
Катаракта, к сожалению, не поддается консервативному лечению. Устранить ее можно только оперативным путем. Наиболее эффективной считается факоэмульсификация – пораженный хрусталик удаляется через микроразрез, а вместо него ставится имплантат – интраокулярная линза (ИОЛ). Только таким способом можно вернуть пожилому человеку ясность зрения.
Как лечить катаракту в пожилом возрасте?
Единственный радикальный метод лечения катаракты в любом возрасте – это хирургическое вмешательство. Медикаментозная терапия замедляет прогрессирование патологии, но не восстанавливает потерянное зрение. Поэтому врачи обычно рекомендуют проведение операции по удалению хрусталика. Оперирование может осуществляться несколькими способами:
- Факоэмульсификация. Это наиболее эффективная и безопасная операция, при которой хрусталик разрушается путем воздействия на него ультразвуковых волн и заменяется имплантатом. Операция делается под местным наркозом, длится не более 20 минут.
- Экстракапсулярная экстракция. Ядро помутневшего хрусталика извлекается под специальным микроскопом через микроскопический порез и заменяется искусственной линзой. Происходит удаление не всего хрусталика, а только его пораженной части. Недостатком такой операции является значительное травмирование глазного яблока.
- Интракапсулярная экстракция. С помощью специального устройства хрусталик и капсула примораживаются к металлическому наконечнику, а затем извлекаются через разрез. Такая операция отличается сильной травматичностью, поэтому применяется лишь в крайних случаях.
Факоэмульсификация катаракты
Показания к операции
Хирургическое лечение катаракты в пожилом возрасте проводится при наличии следующих показаний:
- зрелая, перезрелая катаракта;
- набухающая катаракта;
- вывих хрусталика;
- развитие осложнений;
- патологии глазного дна.
Операцию по удалению помутневшего хрусталика рекомендуется проводить на начальном этапе развития патологии, когда исход будет наиболее благоприятным. Оперативная терапия катаракты у пожилых людей не проводится, если пациент страдает от таких заболеваний:
- сахарный диабет;
- воспаление глазного яблока;
- инфекции глаз;
- гемофилия;
- ишемия сердца;
- новообразования в области органов зрения;
- обострение хронических патологий.
Необходимость в проведении операции, а также способ оперирования, определяется лечащим врачом-офтальмологом.
Послеоперационный период
После хирургического лечения катаракты больной обычно может отправляться домой уже через пару часов. Заживление глазного яблока происходит на протяжении 2-4 недель, окончательное восстановление глаза происходит в течение 3 месяцев. Первые 7-10 дней пожилые люди должны носить на больном глазу специальную повязку, предупреждающую инфицирование глаза. На протяжении месяца реабилитационного периода необходимо закапывать оперированный глаз противовоспалительными каплями, а также наносить специальные гели, способствующие заживлению раны.
В послеоперационный период необходимо соблюдать следующие рекомендации:
- избегать попадания в глаза горячего пара;
- контролировать глазное давление;
- избегать активных движений;
- не допускать поднятия тяжестей;
- при ярком освещении надевать солнцезащитные очки;
- отказаться от проведения тепловых процедур.
Питание при катаракте в пожилом возрасте должно быть правильным и сбалансированным.
По истечению 4-6 месяцев снимается шов, после чего зрение восстанавливается на 90-100%.
Лечение начальной стадии катаракты
Безоперационные методы борьбы с начальной катарактой, включают в себя в медикаментозное лечение, прием витаминных комплексов и различных диет. Но нужно понимать, что если катаракта диагностирован, то она будет развиваться и этот процесс остановить невозможно.
Консервативный способ подразумевает применение различных биологически активных веществ, выступающих в качестве блокаторов аномалии хрусталика глаз. Одна часть из них выпускается в форме капель. Другая – в виде инъекций, вводимая внутримышечно.
Комплексы витаминов и минералов направлены на нормализацию метаболических процессов в глазном яблоке. В их составе обязательно присутствуют таурин и аденозин, а также прочие элементы, оказывающие благотворное воздействие на хрусталик. Что может прописать врач:
- «Факовит». Лекарство продается в аптеках в виде капель и предназначено для улучшения обмена веществ, блокировки увеличения площади помутнения хрусталика.
- Kвинaкc». В случае катаракты этот препарат назначается окулистом чаще всего. Он хорошо устраняет симптоматику, предупреждает окисление хрусталика, улучшает метаболизм.
- «Taуфoн». Стабилизирует обменные и стимулирует регенеративные процессы в организме. Защищает глаз от патогенной микрофлоры, которая может спровоцировать инфицирование и другие осложнения.
- «Kaтapaкc». Медикаментозное средство препятствует распространению помутнения и разрушению хрусталика, замедляя протеиновые реакции (протеин – основной компонент глазного яблока). Капли запускают активный обмен веществ, ускоряя восстановительную функцию зрительного органа. Разрешены к употреблению в период беременности и лактации.
Не рекомендуется использовать лекарственные препараты по собственной инициативе. Назначать вид и дозировку должен исключительно лечащий врач, с учетом индивидуальности каждого случая и противопоказаний.
Лечение начальной катаракты включает и соблюдение диеты. Она состоит в ограничении продуктов и блюд с повышенным содержанием жиров – они увеличивают холестерин в крови. Нужно употреблять в пищу красную рыбу, черную смородину, шпинат. В этих продуктах много полезных для зрения витаминов С, Е, жирных омега-3 кислот. Они задерживают развитие глазных заболеваний и благоприятно воздействуют на весь организм.
Возрастная катаракта: профилактика и лечение
Актуальность
По данным Всемирной организации здравоохранения (ВОЗ), в мире насчитывается 253 млн человек, имеющих нарушение зрительных функций, из них у 36 млн — слепота. Часто (в 80% случаев) нарушения зрения встречаются у пациентов старшей возрастной группы — лиц, достигших 50 лет и старше, а в будущем, как предполагается, их значимость и масштабы в условиях глобального старения населения нашей планеты будут увеличиваться еще больше. Одной из стратегий развития ВОЗ названо обеспечение эффективной и доступной системы офтальмологической помощи. Глобальный план действий по обеспечению всеобщего доступа к здоровью глаз на 2014–2019 гг. имеет целью сократить масштабы предупреждаемых нарушений зрения в качестве одной из глобальных проблем общественного здравоохранения и обеспечить доступ к реабилитационным услугам для тех, кто страдает такими нарушениями. В качестве глобальной цели было выбрано сокращение масштабов распространенности предупреждаемой слепоты и нарушений зрения на 25% к 2021 г. от базисного показателя 2010 г. [1]. Катаракта является основной причиной слепоты и занимает второе место среди причин нарушения зрения в мире. Более 80% пациентов с катарактой проживают в развивающихся странах с низким доходом. В 80% случаев зрительные функции, сниженные за счет катаракты, могут быть восстановлены после проведения операции, однако далеко не везде у пациентов есть возможность получить хирургическое лечение [2]. Результаты исследования R. Acosta et al. показали, что распространенность катаракты в Европе, США и Австралии очень значительна — от 5% до 30% [3]. Распространенность/частота катаракты в Иране равна таковым в некоторых других азиатских странах, таких как Тайвань (10,7%) и Сингапур (9,7%), и выше, чем в таких странах, как Индонезия (2,2%) и Непал (5,3%) [4]. Несмотря на научные достижения в борьбе с катарактой в период с 1990 по 2010 г., рост заболеваемости катарактой в мире составляет 1% среди мужчин и 3% среди женщин. В России заболеваемость катарактой оценивается как 320,8 на 100 тыс. населения ежегодно, причем на долю возрастной катаракты приходится более 90% всех случаев [2]. В нашей стране проводится около 500 тыс. операций по экстракции катаракты в год [5].
Факторы риска развития катаракты
Среди факторов риска развития катаракты прежде всего необходимо отметить возраст, поскольку установлено, что после 65 лет у половины населения имеется определенная степень помутнения хрусталика, хотя это может и не приводить к нарушению зрения. Риск возникновения катаракты повышается при длительном стаже курения, сахарном диабете продолжительностью >10 лет, бронхиальной астме или хроническом бронхите, сердечно-сосудистых заболеваниях [6, 7]. В исследовании Blue Mountains Eye Study показано, что у пациентов с уровнем гликемии натощак >6,0 ммоль/л выше риск 10-летней заболеваемости кортикальной катарактой по сравнению с пациентами, у которых этот показатель <6,0 ммоль/л, отношение рисков (ОР) и 95% доверительный интервал (95% ДИ) составляют 1,79 (1,25–2,57). Это исследование также подчеркнуло, что увеличение уровня глюкозы натощак на 1,0 ммоль/л было связано с 5-летней прогрессией задней субкапсулярной катаракты [1,25 (1,15–1,35)] и 10-летней прогрессией кортикальной [1,14 (1,01–1,27)] и ядерной [1,20 (1,01–1,43)] катаракты [8]. Хирургическое лечение катаракты требовалось примерно на 20 лет раньше пациентам с сахарным диабетом 1-го типа по сравнению с пациентами без диабета [9]. Исследование, проведенное S. Theodoropoulou et al., показало, что курение, сопутствующая ишемическая болезнь сердца, наличие офтальмологических заболеваний у родственников и длительная инсоляция значительно увеличивают риск возникновения катаракты [10]. Также установлено влияние таких факторов риска, как травмы или воспалительные заболевания глаза в анамнезе, глазные операции, продолжительный прием кортикостероидов, воздействие ионизирующей радиации, расовая принадлежность, характер питания, загрязнение окружающей среды, состав питьевой воды, географические особенности и др. [11].
Патогенез катаракты
Патогенез развития катаракты остается малоизученным, несмотря на многолетний интерес ученых к причинам возникновения этого заболевания. В настоящее время существует несколько теорий катарактогенеза. На сегодняшний день одной из доминирующих признана теория оксидативного стресса. Известно, что окислительный стресс может возникнуть в результате дисбаланса между образованием активных форм кислорода и механизмами клеточной антиоксидантной защиты. В клетках глаз реакционноспособные виды кислорода могут инициировать всплеск токсичных биохимических реакций, таких как перекисное окисление мембранных липидов и значительное повреждение белков, вызывающих агрегацию и осаждение внутриклеточных протеинов за счет изменения их конфигурации с обнажением тиольных групп, которые в норме находятся внутри белковой структуры, окисления метионина, цистеина. Для катаракты характерно формирование высокомолекулярных белковых комплексов, ковалентно связанных дисульфидными связями [12, 13]. Такие белковые агрегации приводят к появлению участков рассеивания света, тем самым снижая прозрачность хрусталика. Важнейшими окислителями являются свободные радикалы — молекулы с неспаренными электронами в их внешней оболочке. Это неспаренное состояние делает их очень неустойчивыми и склонными реагировать с другими молекулами. Одним из побочных продуктов перекисного окисления липидов является малоновый диальдегид (МДА), чье участие в катарактогенезе рассматривается вследствие его способности к поперечной сшивке хрусталиковых волокон, что также приводит к снижению прозрачности [14].
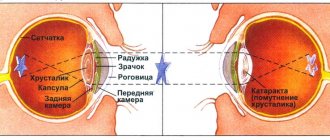
Клиническая картина катаракты
Начальная стадия
заболевания обычно протекает длительное время незаметно для больного, поскольку развивается медленно, и зачастую небольшие помутнения располагаются вне оптической зоны хрусталика. Со временем могут беспокоить жалобы на пелену перед глазами, мушки, двоение светящихся предметов, усиление рефракции. Для начальной стадии заболевания характерно оводнение хрусталика — наличие водяных щелей между хрусталиковыми волокнами и скопление вакуолей жидкости в субкапсулярных слоях. В дальнейшем, по мере прогрессирования катаракты (от нескольких месяцев до десятилетий), помутнения становятся интенсивнее, увеличивается площадь их распространения, поражается в том числе и оптическая зона хрусталика. Катаракта переходит в следующую стадию, называемую
незрелой
, или
набухающей
, катарактой. При этом значительно снижается острота зрения, хрусталик становится серовато-белым, с перламутровым оттенком. Стадия незрелой катаракты также может длиться довольно продолжительное время, после чего переходит в стадию
зрелой
катаракты, когда помутнения затрагивают всю область хрусталика вплоть до его передней капсулы. Острота зрения падает до светоощущения с правильной светопроекцией. В области зрачка видно диффузное серое помутнение. Дальнейшее развитие процесса приводит к постепенному разжижению коркового вещества хрусталика с образованием непрозрачной молочно-белой массы (
перезрелая катаракта
), уменьшению размеров хрусталика, углублению передней камеры и иридодонезу. Как ни парадоксально, с течением времени, по мере постепенного рассасывания белесоватой массы, у пациентов снова может появиться предметное зрение. В процессе развития катаракты у пациентов редко, но возможно возникновение серьезных
осложнений
, таких как факогенная глаукома (факоморфическая — вследствие увеличения объема хрусталика при набухании и формирования относительного зрачкового блока при узком угле передней камеры; факолитическая — если при перезрелой катаракте крупные белковые молекулы выходят из хрусталика через измененную переднюю капсулу и вместе с макрофагами забивают трабекулярный фильтр). В случае развития данных осложнений больные нуждаются в экстренном хирургическом вмешательстве.
Лечение катаракты
Единственное эффективное лечение катаракты на данный момент — это хирургическое вмешательство по экстракции катаракты. Важно учитывать, что этот подход к лечению приводит к значительным экономическим расходам. Затраты здравоохранения на операцию экстракции катаракты значительно различаются в европейских странах: от 318 евро в Венгрии до 1267 евро в Финляндии. Общие затраты на хирургическое лечение катаракты имеют положительную корреляцию с типом используемой технологии, количеством рабочего времени и продолжительностью пребывания больного в стационаре [15]. Выполнение вмешательства в амбулаторных условиях позволило сильно сократить его общую стоимость — на 60% [15]. В настоящее время наиболее часто выполняется факоэмульсификация катаракты (ФЭК) с имплантацией интраокулярной линзы. Однако в случае проведения ФЭК на хрусталиках с высокой плотностью ядра в ходе операции приходится увеличивать мощность и время воздействия ультразвука для его фрагментации, что может вести к значительной потере эндотелиальных клеток роговицы и возникновению у пациента эндотелиально-эпителиальной дистрофии. Поэтому в последние годы появились данные о преимуществах проведения этой операции с фемтолазерным сопровождением (ФемтоФЭК), используемым для формирования роговичных тоннелей, капсулорексиса, фрагментирования ядра хрусталика [16, 17]. Так, установлено, что применение фемтосекундного лазера позволяет достичь более предсказуемой капсулотомии и оптимальной формы капсулорексиса, использование его для предварительной фрагментации ядра хрусталика способствует уменьшению воздействия ультразвука и, как следствие, меньшей потере плотности эндотелиальных клеток. Одномоментное выполнение переднего капсулорексиса, формирование самогерметизирующихся роговичных доступов и, при необходимости, выполнение аркуатных насечек для коррекции астигматизма позволяет достигать лучших функциональных результатов [18]. Большой интерес представляет исследование, проведенное С.В. Шухаевым и соавт., в котором оценивалась субъективная удовлетворенность пациентов операцией ФемтоФЭК. Авторы отметили, что несмотря на предварительные подробные разъяснения хода операции и предупреждения о ее двухэтапном проведении с переходом из одной операционной в другую, многие пациенты считали операцию завершенной после проведения первого этапа и оказались не готовы к тому, что последует второй этап. Таким образом, авторы пришли к заключению, что субъективная переносимость операции лучше при классической ФЭК, что связано с двухэтапностью лечения при ФемтоФЭК. Преимуществ в качестве зрения после ФемтоФЭК пациенты также не отмечали [19]. Заболеваемость катарактой настолько велика, что хирургический подход оказался недостаточным при решении этой проблемы. Несмотря на большие успехи в этой области, катаракта остается одной из важнейших проблем общественного здравоохранения из-за нехватки хирургических средств, особенно в развивающихся странах, а также увеличения численности лиц с катарактой вследствие старения и роста населения. Важно учитывать, что хирургическое лечение катаракты требует высоких экономических расходов и может привести к послеоперационным осложнениям, таким как помутнение задней капсулы, отслойка сетчатки, макулярный отек, эндофтальмит, разрыв задней капсулы с выпадением стекловидного тела в переднюю камеру и др. [15]. Проведенные исследования показывают, что многие пациенты испытывают тревожность и страх перед операцией, что также может приводить их к отказу или откладыванию принятия решения о необходимости хирургического вмешательства. Среди опасений пациентов превалируют страх перед самой операцией как таковой, страх стать слепым, получить осложнения во время операции, страх по поводу неполного восстановления зрения и др. [20]. Кроме того, поскольку в экстракции катаракты нуждаются преимущественно пациенты старшей возрастной группы, необходимо учитывать возможное сосуществование у одного больного целого спектра болезней, и некоторые из них могут служить противопоказанием для проведения операции. В этих случаях задачей офтальмолога будет назначение препаратов, замедляющих развитие катаракты. Патогенетически обоснованным представляется назначение препаратов, обладающих антиоксидантными и метаболическими свойствами. Офтан® Катахром
(производится в Финляндии японской ) — это препарат с уникальным комбинированным составом, направленным на замедление развития катаракты у пациентов, не готовых к хирургическому лечению. Содержащийся в препарате аденозин служит предшественником АТФ и принимает активное участие в метаболических процессах хрусталика, никотинамид (витамин PP) стимулирует синтез никотинамид- динуклеотида, кофактора дегидрогеназ, цитохром С является антиоксидантом и играет важную роль в биохимических окислительно-восстановительных процессах в тканях глазного яблока [21]. Препарат производится в форме глазных капель, не нуждается в дополнительных манипуляциях по его разведению. Срок хранения открытого флакона составляет 1 мес. при температуре от 2 до 8 °С, 3 года — в закрытом состоянии. Препарат предназначен для инстилляций в конъюнктивальный мешок по 1–2 капли 3 р./сут, без ограничений по длительности применения. К несомненному достоинству препарата можно отнести высокий профиль его безопасности: отсутствие серьезных побочных эффектов (кератитов, блефаритов), отсутствие ограничений по совместному применению с другими офтальмологическими препаратами (сульфатом цинка и др.), минимальное содержание бензалкония хлорида (0,04 мг) [21]. Офтан® Катахром является одним из самых хорошо изученных антикатарактальных препаратов. Его клиническая эффективность продемонстрирована в исследовании Т.Н. Лумповой на примере 67 пациентов (120 глаз) с диагнозом «начальная катаракта и первичная открытоугольная глаукома I–II ст., компенсированная медикаментозно». Всем пациентам был назначен Офтан® Катахром по 1 капле 3 р./сут. Срок наблюдения составил от 1 до 3 лет [22]. Большинство пациентов отмечали субъективное улучшение зрения без очков и (или) в очках к концу 1-го года лечения. После завершения курса терапии острота зрения осталась неизменной на 65 глазах (54%), улучшилась в 16 глазах (13,34%), из них в 6 глазах острота зрения без коррекции улучшилась на 0,2 (2 глаза) и на 0,4 (3 глаза). Автор предполагает, что эти изменения произошли вследствие регресса помутнений хрусталика под влиянием инстилляций Офтан® Катахрома. В 36 глазах (30%) острота зрения все же снизилась. Е.В. Егорова и соавт. оценивали эффективность профилактики прогрессирования возрастной катаракты с помощью инстилляций препарата Офтан® Катахром и в сочетании с применением ультразвука для усиления проникновения лекарственного вещества во внутриглазные среды [23]. Пациенты с артифакией на одном глазу и начальной катарактой на другом закапывали только Офтан® Катахром (1-я группа — 90 глаз) или в сочетании с применением ультразвука для усиления проникновения лекарственного вещества во внутриглазные среды (2-я группа — 50 глаз). Через 24 мес. было отмечено, что хрусталик оставался прозрачным у 50,0% больных в 1-й группе и у 62,3% больных во 2-й группе. Авторы достоверно подтвердили нормализацию обменных процессов в слезной жидкости, замедление помутнения хрусталика, сохранение остроты зрения, причем применение ультразвуковой терапии повышало эффективность инстилляций. В исследовании Г.С. Полунина изучалось влияние противокатарактальных препаратов на различные локализации помутнений хрусталика: преимущественно в ядре, в задних кортикальных слоях или в области задней капсулы. Установлено, что инстилляции Офтан® Катахрома способствовали стабилизации или снижению оптической плотности кортикальных слоев хрусталика, улучшение остроты зрения у пациентов с кортикальной катарактой наблюдалось в 62% случаев [24]. Авторы делают вывод о способности Офтан® Катахрома обеспечивать улучшение окислительных и энергетических процессов в тканях, практически не оказывать влияния на рассасывание помутнений задней капсулы и в то же время давать положительный эффект при помутнениях в кортикальных слоях хрусталика.
Заключение
Таким образом, становится очевидной важность разработки нехирургических подходов к профилактике и лечению катаракты с учетом патогенеза этого заболевания. Сбалансированное питание, рациональное использование антиоксидантов и снижение воздействия факторов, приводящих к оксидативному стрессу (ожирение, курение, чрезмерное употребление алкоголя, избыточное воздействие ультрафиолетового излучения) в настоящее время являются лучшими мерами, способными задержать начало развития катаракты [15]. Для замедления прогрессирования уже имеющихся помутнений хрусталика у пациентов, не готовых к хирургическому лечению, целесообразно назначать инстилляции противокатарактальных препаратов, например, препарат Офтан® Катахром в форме глазных капель, который является комбинированным препаратом с клинически доказанными антиоксидантным и метаболическим эффектами, хорошо переносится пациентами всех возрастных групп, а побочные эффекты при его применении наблюдаются крайне редко. Сведения об авторах:1Королева Ирина Анатольевна — к.м.н., врач-офтальмолог;2Егоров Евгений Алексеевич — д.м.н., профессор, заведующий кафедрой офтальмологии лечебного факультета.1ГБУЗ ГКБ № 15 ДЗМ. 111539, Россия, г. Москва, ул. Вешняковская, д. 23.2ФГБОУ ВОРНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.Контактная информация:Королева Ирина Анатольевна, e-mail:[email protected].Прозрачность финансовой деятельности:никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.Конфликт интересовотсутствует.Статья поступила15.10.2018. About the authors:1Irina A. Koroleva — MD, PhD, ophthalmologist;2Eugene A. Egorov — MD, PhD, Professor, Head of Ophthalmological Department.1City Clinical Hospital No. 15. 23, Veshnyakovskaya str., Moscow, 111539, Russian Federation.2Pirogov Russian National Research Medical University. 1, Ostrovityanova str., Moscow, 117997, Russian Federation.Contact information:Irina A. Koroleva, e-mail:[email protected].Financial Disclosure:no author has a financial or property interest in any material or method mentioned. There is noconflict of interests. Received15.10.2018.
Нужна ли операция?
Этот вопрос волнует многих пациентов, но однозначного ответа на него нет. В большинстве случаев все индивидуально. Если вам поставили диагноз катаракта, то операция неизбежна. Более того, чем раньше ее выполнить, тем более безопасно для глаза она пройдет и с этим лучше не тянуть. Минимальное помутнение хрусталика для одного может не являться показанием к хирургической манипуляции, а для другого сильно осложнять его жизнь и доставлять дискомфорт.
После 50 лет хрусталик перестает выполнять свои функции надлежащим образом – развиваются помутнение и пресбиопия. Офтальмологи ЦВЗ, опираясь на мнение авторитетных специалистов всего мира, рекомендуют его удалить и заменить качественным имплантатом – интраокулярной линзой. В нашем центре в том числе используют новейшие мультифокальные хрусталики PanOptix.
Бояться операции не стоит. Наша клиника оснащена современным оборудованием ведущих мировых производителей, а специалисты – квалифицированные врачи с огромным опытом. Хирургическая манипуляция занимает всего лишь 5 минут и совершенно безопасна. Ее проводят при начальной катаракте или даже при ее отсутствии, для корректировки плохого зрения с рефракционной целью.
Современные искусственные хрусталики обладают теми же функциями, что и природные. Американская компания Alcon выпускает ИОЛ AcrySof IQ. Это высококачественная имитация здорового хрусталика, имеющая следующие преимущества:
- снижение оптических аберраций;
- зрение становится комфортным и функциональным при любом освещении;
- предусмотрена естественная и быстрая адаптация к имплантату;
- линзы гидрофобные.
При использовании мультифокальных ИОЛ PanOptix в настоящее время не выявлено случаев осложнений или отторжения имплантата.
Профилактика заболевания
Начальная стадия катаракты не является приговором, современные методики удаления катаракты способны вернуть вам зрение в течение нескольких секунд. Катаракта связана с возрастными изменениями, поэтому избежать ее не удастся никому. Но все же стоит придерживаться врачебных рекомендаций по здоровому образу жизни:
- защищать глаза от сильного и длительного влияния ультрафиолета ношением на улице солнцезащитных очков с соответствующими фильтрами;
- не употреблять спиртное;
- не курить;
- не есть вредные продукты;
- сохранять вес в пределах нормы, если он выше, то применить меры для похудения;
- лечить гипертонию приемом антигипертензивных лекарственных препаратов;
- регулярно посещать офтальмолога.
Последним пунктом лучше не пренебрегать. Только окулист сможет распознать начало заболевания и назначить эффективное лечение. Визит к врачу необходим при воспалениях глаза, а также для регулярного контроля миопии.
Причины сенильной катаракты
Помутнение прозрачной оптической линзы при сенильной форме катаракты обусловлено естественным старением организма. С возрастом изменяется основное вещество хрусталика, его структура становится плотнее, а прозрачные зоны постепенно замещаются участками помутнения.
Этот возрастной процесс, который предшествует непосредственно развитию болезни, обозначают термином «факосклероз». Он характеризуется уплотнением хрусталиковых волокон и нарушением метаболизма в тканях. В этот период обычно отсутствуют симптомы снижения зрения, поэтому многие люди не обращаются к врачу.
В отличие от травматической и некоторых других видов катаракты, когда помутнения затрагивают лишь один глаз, для сенильной формы характерен двусторонний процесс поражения. Человек с таким заболеванием слепнет на оба глаза, хотя степень помутнений с одной и другой стороны может отличаться.