Катаракта — одна из наиболее распространенных патологий глаза, встречающихся среди людей пожилого возраста. Приводя к существенному понижению зрения, заболевание усложняет всяческую работу, ограничивает возможности и даже способно стать причиной необратимой слепоты. Вовремя обратившись к офтальмологу и пройдя курс качественного лечения, можно восстановить нормальное зрение и вернуться к полноценному образу жизни.
Помутнение хрусталика вполне способно стать причиной абсолютной слепоты, поэтому терапия не обходится без оперативного вмешательства. Всевозможные медикаменты только замедляют течение заболевания.
Операция по удалению катаракты с заменой хрусталика — одно из наиболее популярных хирургических вмешательств в целом. Ведь это единственный эффективный метод лечения прогрессивного заболевания глаз. Во время операции по удалению катаракты осуществляется удаление помутневшего хрусталика и его смена на искусственный протез. Хирургическая терапия практически во всех случаях гарантирует почти полное восстановление нормального зрения.
Определение заболевания
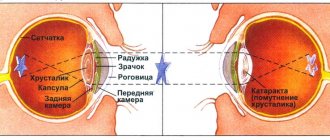
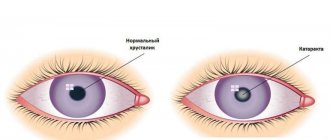
Катаракта — это естественное помутнение глазного хрусталика, который в организме играет роль природной линзы. Как и все остальные органы, он также подвержен абсолютно нормальному процессу постепенного старения, который и приводит к затуманиванию зрения. Это происходит в каждом организме в индивидуальном темпе, при этом некоторые медикаменты, а также разнообразные повреждения глаза и курение способны ускорить наступление катаракты.
Наиболее часто это заболевание объясняется зрелым возрастом пациента, за счет чего его иногда даже называют старческой катарактой. Как правило, с этой патологией сталкиваются люди старше 60 лет. И лишь изредка катаракта оказывается врожденным дефектом.
Поначалу заболевание проявляет себя в качестве своеобразной тонкой пелены на глазах, которая постепенно становится более плотной. Во многих случаях пациенты ощущают чувствительность по отношению к свету.
Иногда бывает так, что на какое-то время у больного улучшается зрение из-за изменений в рефракции глаза. Но очень скоро эта позитивная перемена будет сведена на нет, а все из-за прогрессирования патологии. Если помутнение хрусталика непрерывно продолжается и зрение постепенно портится, операция по удалению катаракты — единственно возможный метод терапии. К слову, такое оперативное вмешательство заслуженно считается одним из самых безопасных.
В каких случаях проводится операция по замене хрусталика глаза
Многие считают, что катаракту оперировать нужно как можно позже, чтобы она успела созреть ко времени вмешательства. Но это явное заблуждение, которое часто приводит больных к слепоте. Доказано Многочисленными исследованиями, что операция по удалению хрусталика глаза тем успешнее, чем раньше ее провели. Раннее лечение помогает достигнуть лучших результатов, что и показывает существующая на сегодняшний день практика.
Соответственно, операцию по удалению хрусталика глаза проводят при:
- Наличии быстро прогрессирующей катаракты.
- После 45 лет при наличии существенных отклонений в остроте зрения (дальнозоркость, близорукость, астигматизм);
- Необходимости установки интраокулярных линз (ИОЛ).
Про лечение вторичной катаракты после замены хрусталика можно узнать в данном материале.
На видео – в каких случаях проводится операция:
Но, естественно, наиболее часто проводится данное оперативное вмешательство только при наличии катаракты, так как большая часть офтальмологов гиперметропию, миопию и астигматизм предпочитают лечить другими методами. Поэтому при помутнении хрусталика, расплывчатом изображении в глазах, затуманенном или искаженном цветовом восприятии необходимо проконсультироваться с врачом для определения необходимости такого вмешательства.
Подробнее, как использовать торические линзы Акувью по ссылке.
Катаракта – коварное заболевание, которое может локализоваться в различных местах, а потому на периферии длительное время не давать существенных симптомов, пока не будут затронуты центральные участки хрусталика. Поэтому некоторые пациенты узнают о наличии патологических процессов такого характера только во время профосмотра.
Симптомы катаракты
При заболевании у людей зрелого возраста помутнение линзы происходит крайне медленно и может быть выявлено совсем нескоро. Но определенные симптомы должны насторожить каждого: окружающие предметы кажутся слегка блеклыми или недостаточно четкими, краски бледнеют, все вокруг выглядит искаженным и как будто покрытым пеленой.
Больные катарактой приобретают чувствительность к свету. Зачастую первым признаком возникающей катаракты становится ощущение ослепления от солнца либо от освещения фар движущихся навстречу машин.
Кроме всего прочего, эта патология способна изменить рефракцию линзы, поскольку помутневший хрусталик совсем по-другому преломляет поступающие лучи. Именно поэтому некоторые пациенты внезапно замечают, что у них улучшается острота зрения, радуются отсутствию необходимости носить очки. Этот феномен тоже усложняет своевременное диагностирование заболевания.
Симптомы катаракты, показания к операции
Для катаракты, характерно постепенное нарастание симптомов, которые добавляют клиническую картину болезни на разных стадиях.
Катаракта всегда формируется постепенно, не сопровождается покраснением глаза или болезненными ощущениями. Выраженные внешние признаки отсутствуют. Исключение – сильно запущенный процесс.
Человек, у которого развивается катаракта, видит окружающий мир как будто через грязное стекло – перед глазами формируется мутная пелена. Симптоматика помутнения хрусталика имеет различные вариации:
- Помутнение зрения, о котором уже упоминалось выше.
- Выраженное бликование, особенно при ярком солнце или в темное время суток от автомобилей с включенными фарами.
- Цвета становятся неяркими, тусклыми.
- Требуется частая замена очков или контактных линз в связи с прогрессирующим ухудшением зрения. Однако по мере прогрессирования катаракты подбор очков или линз уже не помогает справиться с плохим зрением.
- Двоение перед глазами.
Ранее считалось, для проведения операции при катаракте нужно дождаться ее «созревания». То есть развития запущенной стадии заболевания.
Сейчас, благодаря развитию микрохирургических технологий, подходы к операции катаракты кардинально изменились. Сам по себе факт наличия катаракты не является показанием к ее удалению до тех пор, пока клинические проявления не начинают существенно влиять на повседневную жизнь.
Задумаетесь, можете ли вы без посторонней помощи и сильного дискомфорта управлять автомобилем, работать и выполнять действия по хозяйству?
Ожидание операции при катаракте в разумных пределах не осложняет работу хирурга и не увеличивает риск осложнений. Лечащий врач после тщательного обследования всегда посоветует оптимальные сроки оперативного вмешательства.
Диагностика катаракты
На стадии, когда патология прогрессирует, обнаружить ее очень легко, ведь она хорошо видна даже невооруженным взглядом: хрусталик визуально становится мутным, беловатым. Но и для тех, кто столкнулся с первоначальной формой катаракты, у офтальмологов имеется масса приспособлений для распознания болезни.
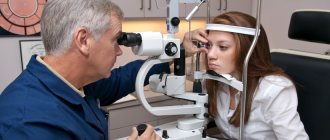
Если патология еще не сильно прогрессировала, то окулист может постановить диагноз с помощью исследования глаз щелевой лампой, которая играет роль своеобразного микроскопа. Особое направление лучей этого устройства дает возможность провести через орган оптический разрез. Так специалист может точно оценить локацию и обширность патологических изменений различных тканей глаза.
Диагностика вторичной катаракты
Для точного определения причин ухудшения зрительных функций врач проводит полный осмотр всех отделов глазного яблока.
Диагностическое обследование при подозрении на вторичную катаракту включает:
- проверку остроты зрения и рефракции;
- тонометрию (измерение внутриглазного давления);
- осмотр переднего отрезка глаза в проходящем свете и на щелевой лампе (биомикроскопию);
- осмотр сетчатки (с расширением зрачка).
При появлении сопутствующих заболеваний список диагностических мероприятий может быть расширен.
Подготовка к хирургическому вмешательству
Если было принято решение произвести операцию по удалению катаракты, больному нужно будет пройти несколько предварительных исследований органа, во время которых обследуется каждый уголок глаза. С помощью ультразвука специалист может с точностью определить необходимость имплантации определенного вида линзы.
Потом врач проверяет общее состояние здоровья человека и проследит за тем, какие медикаменты принимает пациент — на случай, если возникнет необходимость на время остановить прием средств непосредственно перед операцией по удалению катаракты. Обычно это касается препаратов, разжижающих кровь.
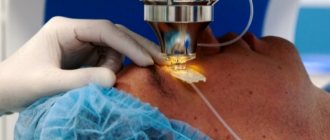
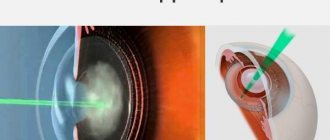
Как делают операцию по удалению катаракты
Помутневший хрусталик может быть извлечен исключительно с помощью хирургического вмешательства. В процессе операции на глазах по удалению катаракты испорченная линза достается и заменяется прозрачным искусственным протезом, характеристики которого рассчитываются предварительно.
Офтальмология сегодня считается одной из самых развитых наук, благодаря чему такое вмешательство является вполне безопасным. Время проведения операции зависит от того, насколько патология мешает пациенту. Обычно она осуществляется амбулаторно, благодаря чему больной всего через пару-тройку часов может уже вернуться домой.
Если патологическое состояние распространилось на оба глаза, то операция делается для начала на одном из поврежденных органов. Окулист вместе с больным решает, когда будет осуществлена вторая процедура.
Сколько длится операция по удалению катаракты? На самом деле процедура осуществляется очень быстро — всего за полчаса. При этом специалисты используют местную анестезию. После проведения операции пациента вполне могут сразу же отпустить домой.
Что касается разновидностей оперативного вмешательства, доктора могут применять:
- лазерную факоэмульсификацию;
- экстракапсулярную;
- ультразвуковую;
- интракапсулярную экстракцию.
Различаются все эти способы методом замены линзы. Наиболее часто различные осложнения после операции по удалению катаракты возникают после использования интракапсулярной и экстракапсулярной экстракции. Но некоторые преимущества у этих методик тоже имеются.
Как помочь пожилому человеку решиться на удаление катаракты
По данным Всемирной организации здравоохранения, наиболее часто нарушение зрения встречается у пожилых людей. Катаракта находится на втором месте среди основных причин нарушений зрения в мире. Уступает только аномалиям рефракции. Помутнение хрусталика встречается у каждого третьего пациента с диагностированными заболеваниями глаз. По последним данным, 82% незрячих и 65% людей, которые частично потеряли зрение — старше 50 лет. Из-за боязни оперативного вмешательства пожилые люди вовремя не идут к врачу, а катаракта прогрессирует. В этой статье мы развеем страхи и сомнения перед процедурой замены хрусталика.
Пока вы боитесь операции, катаракта прогрессирует!
Почему не стоит затягивать с операцией?
Катаракта — это помутнение хрусталика глаза, вызывающее различные степени расстройства зрения, вплоть до полной его утраты. Это бомба замедленного действия. Необратимый патологический процесс. Если уже начался, рано или поздно рванет. Хирург-офтальмолог в этом случае, как сапер: поможет вовремя ее распознать и обезвредить. Народная медицина, глазные капли, заговоры не позволят избавиться от заболевания. Если не делать операцию катаракты, потеряв драгоценное время, могут появиться осложнения.
Нередко хрусталик не только мутнеет, но и увеличивается в размере и массе, нарушая отток внутриглазной жидкости. Это приводит к повышению давления внутри глаза и как следствие ведет к повреждению диска зрительного нерва. Такое осложнение называется глаукомой.
Александр Падар, основатель сети офтальмологических
Операция по замене хрусталика — факоэмульсификация катаракты — единственный способ избавиться от заболевания. Альтернативы нет. Это первое, что нужно объяснить бабушкам-дедушкам, которые испытывают боязнь перед предстоящим вмешательством. Самим не впадать в панику и развеять их сомнения. Узнать, чего именно они опасаются, и помочь победить эти страхи.
Наркоз навредит всему организму?
Ни в коем случае. Современные операции по удалению катаракты выполняются без общего наркоза. Но не стоит бояться, что во время операции по удалению катаракты вам будут «по живому резать». Вмешательство проводится под местной анестезией, без уколов, при помощи обезболивающих капель. Воздействия на весь человеческий организм они не оказывают. При этом пациент находится в сознании, но не чувствует, что делают в его глазу. Видит только вспышки света.
Ваш страх уже вырисовал картину, как после операции у вас будет огромный стеклянный глаз и все будут тыкать в него пальцем? Конечно, нет. Искусственный хрусталик — это микроскопическая линза. Аналог природной. Отличить ее от настоящей может только врач при обследовании глаза под микроскопом. Окружающие даже не заметят подмены природного хрусталика искусственным.
Операция — это больно, швы наложат?
Как мы уже сказали, операция проходит под местной анестезией. Иногда во время процедуры у пациента может возникнуть небольшой дискомфорт. И никакие швы во время операции не накладывают. Современные методы лечения катаракты позволяют делать микроскопический надрез, который затянется в первые часы после операции.
Всего 10–15 минут, и операция будет сделана. Времени много не уйдет — поддержите ваших бабушек и дедушек прямо в клинике.
Придется отказаться от привычного образа жизни?
Замена хрусталика не требует госпитализации. Операция длится 10-15 минут. Через сутки вам снимут повязку с глаза, вы сможете видеть. Восстановление после операции катаракты произойдет примерно в течение месяца. Ограничения в этот период:
- избегать наклонов;
- не поднимать тяжести;
- исключить физические нагрузки;
- спать на спине;
- не надавливать на глазное яблоко;
- умываться без мыла, не тереть глаза.
Согласитесь, выполнимые требования?
А не станет ли после операции хуже?
Сегодняшний метод удаления катаракты проработан до мелочей и обеспечивает минимальный травматизм глаза. В помощь хирургам-офтальмологам — оборудование последнего поколения. Пугает неизвестность. Если боитесь удалять катаракту, узнайте, в чем суть операции:
- Через микроскопический разрез в переднюю камеру глаза хирург вводит специальные препараты.
- Вскрывает переднюю капсулу хрусталика и, с помощью ультразвука, измельчает его.
- Удаляет разрушенные ткани.
- В разрез помещает искусственную линзу.
Негативные последствия минимальны: в 99% случаев операция по удалению катаракты в пожилом возрасте проводится успешно. Тысячи пациентов ложатся на операционный стол, боясь не меньше, итог — восстановленное зрение.
Удаление катаракты — дорого?
Пенсионеры и инвалиды с катарактой могут получить квоту на бесплатную операцию в больнице. Будет время морально подготовиться к процедуре. А некоторые пациенты выбирают платную операцию. Не нужно ждать, когда подойдет очередь, можно сделать операцию сразу. Стоимость будет зависеть от сложностей диагноза, цены протеза. Клиника «Омикрон» предлагает воспользоваться программой по удалению катаракты на льготных условиях. Предложение действительно по предъявлению полиса ОМС и действует до конца 2021 года. Полную информацию о программе можно узнать у администратора клиники.
Доверьтесь лечащему врачу и решитесь на операцию катаракты. Сохраняйте оптимистичный настрой. Подумайте о возможностях, которые откроются после операции, о повышении качества жизни. Цвет глаз внуков, мельчайшие детали на рисунках, которые они нарисовали для вас, ценники в магазинах, в конце концов, и еще миллиард деталей станут четкими.
В каком случае пациента направляют на операцию
Показания к проведению хирургического вмешательства могут быть медицинскими и профессионально-бытовыми. Что касается первого варианта, то здесь можно сказать о том, что операция позволит сохранить все функции органа. Она необходима при наличии:
- вторичной глаукомы;
- повреждения хрусталика;
- перезрелой катаракты;
- аномальных форм линзы.
Относительно профессионально-бытовых показателей, операция может потребоваться людям, которые столкнулись с:
- недостаточной остротой зрения, необходимой для выполнения каждодневных задач;
- сужением поля зрения, мешающим привычной деятельности;
- бинокулярным низким зрением.
Обычно такие показания встречаются среди пилотов, водителей, операторов и представителей других профессий, для которых четкое зрение является очень важным.
Вообще операция назначается без учета стадии катаракты. Ведь только после кардинальной терапии пациент сумеет вернуться к нормальной жизни.
Противопоказания
Конечно же, как и в случае с любыми другими медицинскими манипуляциями, при обнаружении некоторых факторов оперативное вмешательство запрещается. Примечательно, что в таком случае совершенно не имеет значения, какая именно методика планировалась использоваться.
К противопоказаниям можно отнести:
- Инфекционно-воспалительные патологии: например, патологические процессы в радужке, конъюнктиве и оболочке глаза. В такой ситуации пациент первым делом должен пройти лечение антибактериальными медикаментами. Только после должной терапии вопрос о проведении операции может быть возобновлен.
- Декомпенсированную глаукому. При наличии такого диагноза о проведении операции не может быть и речи. Иначе зрение может быть потеряно окончательно. Операция может быть проведена только после стабилизации внутриглазного давления.
- Декомпенсированные соматические патологии. В эту категорию можно отнести инфаркт, инсульт, которые случились в течение последнего полугодия, сахарный диабет, рассеянный склероз, злокачественные опухоли.
- Беременность и период кормления. Удаление катаракты сопровождается употреблением обезболивающих, седативных и антибактериальных препаратов. Именно поэтому будущим и новоиспеченным мамам специалисты рекомендуют временно отложить хирургическое вмешательство.
Противопоказания могут коснуться и возраста пациента. К примеру, больные младше 18 лет подвергаются максимально тщательным обследованиям.
Общие сведения о замене хрусталика
Замена хрусталика глаза на искусственный – это полноценное хирургическое вмешательство, имеющее ряд противопоказаний и требующее специальной подготовки.
Противопоказания
До операции необходимо провести ряд анализов для выявления общего состояния здоровья человека. Также требуется исследования его зрительной системы.
Противопоказания к проведению операции:
- Инфекционные заболевания глаз.
- Воспалительные процессы в органах зрения.
- Декомпенсированная глаукома.
- Злокачественные образования.
- Постинсультное и постинфарктное состояния.
- Рассеянный склероз.
- Беременность и период лактации.
СПРАВКА. Хирургическое вмешательство возможно после проведённого соответствующего лечения.
Подготовка
Подготовка к замене хрусталика глаза предусматривает комплексную диагностику организма и консультацию у врача-офтальмолога. Необходимы результаты исследований:
- Анализ крови на RW.
- Анализ крови на гепатиты В и С.
- Общее исследование крови: тромбоциты, уровень сахара, фибриноген и др.
- Общий анализ мочи.
- Электрокардиография (не раньше, чем за 14 дней до операции).
- Флюорография.
Особенности операции
Такая процедура всегда заключается в двух основных этапах: сначала хирург удаляет поврежденный хрусталик, оставив лишь его капсулу, а потом устанавливает искусственную линзу, которая называется интраокулярной. Сегодня универсальной среди всех операций по удалению устаревшего органа считается факоэмульсификация, которая применяется специалистами знаменитых мировых клиник.
Что представляет собой эта процедура? Факоэмульсификация — абсолютно безопасное и безболезненное вмешательство, которое не нуждается в выполнении слишком большого разреза и, как правило, не оставляет после себя послеоперационных швов. Именно за счет этой операции громадное число людей обрели шанс вернуть себе полноценное зрение, перестав зависеть от очков и контактных линз.
Показания к замене хрусталика глаза
К замене природного хрусталика на искусственный врачи прибегают в следующих случаях:
- Катаракта. Хрусталик при этой патологии мутнеет, зрачок теряет свой черный цвет, что приводит к резкому ухудшению зрения, которое сложно восстановить с помощью средств коррекции (очков и контактных линз). Также хрусталик заменяют при перезрелой катаракте и при помутнении, сопровождающемся глаукомой.
- Вывих и подвывих прозрачного тела глаза.
- Пресбиопия или «возрастная дальнозоркость» — глазной недуг, при котором сложно различать мелкие предметы и детали вблизи. Происходит это вследствие физиологического старения организма. Хрусталик становится более плотным, ему сложнее изменять свою кривизну при фокусировке.
- Астигматизм — распространенный дефект рефракции, возникающий вследствие нарушения формы хрусталика, роговицы или глазного яблока. Человеку с таким диагнозом приходится постоянно щуриться, чтобы разглядеть предметы. Все кажется размытым, нечетким. Если астигматизм прогрессирует, а другие методы лечения не помогают, то замена хрусталика глаза становится единственной возможностью вернуть хорошее зрение пациенту.
- Близорукость. Сегодня практикуется процедура замены хрусталика и при миопии. Операция становится альтернативой стандартным методам коррекции. Зачастую она необходима при высокой степени близорукости, которая сопровождается анизометропией (значительное отличие рефракции правого и левого глаз).
Суть процедуры
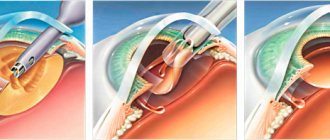
Существует конкретная схема шагов, которой следуют специалисты при произведении замены поврежденного хрусталика. Как проходит операция по удалению катаракты? Она состоит из нескольких этапов:
- Сначала хирург проделывает самогерметизирующийся разрез и через него превращает помутневший хрусталик в эмульсию.
- Остатки линзы удаляются путем отсасывания.
- Затем в органе размещается эластичный искусственный хрусталик, который сам расправляется, принимая необходимую форму.
Вся процедура производится под местной анестезией в стационаре. Длится операция по удалению катаракты не дольше часа, многое зависит от индивидуальных особенностей глаза и запущенности патологии.
Операция обладает уймой достоинств:
- прекрасно переносится пациентами разного возраста;
- является абсолютно безболезненной;
- нет необходимости придерживаться серьезных ограничений во время реабилитационного периода;
- после нее не остаются швы;
- в процессе используются только безопасные материалы и высококачественные приспособления.
Все эти достоинства над устаревшими способами хирургического вмешательства дают возможность выполнить операцию в кратчайшие сроки с минимальными осложнениями.
Описание искусственных линз
Использование интраокулярного хрусталика позволяет добиться максимального комфорта и безопасности для пациента. Эти линзы производятся на основе инертного пластика, который не вызывает отторжения организмом.
По своей текстуре этот материал мягкий, благодаря чему его можно с легкостью складывать и вводить в полость хрусталика через микроразрез.
Линза вставляется на место устраненного хрусталика, а затем сама расправляется, принимая первоначальную форму, фиксируется.
Риски и вероятные осложнения
Как и в случае с любыми другими оперативными вмешательствами, в ходе факоэмульсификации существует возможность развития некоторых осложнений. Операция по удалению катаракты наименее травматична, но кое-какие незначительные риски все же имеются:
- Несмотря на то что риск заражения во время операции совсем невелик, он все же существует. А для профилактики инфекционных осложнений пациентам после процедуры назначаются капли, содержащие антибиотики.
- Крайне редко можно столкнуться с кровоизлияниями. Но оно вполне может возникнуть после травматического вмешательства с наложением швов.
- На введение в полость глаза различных приспособлений организм может отреагировать отеком роговицы. Обычно это явление проходит самостоятельно, но для ускорения процесса медик может выписать специальные капли.
- Еще одним редким осложнением считается повышение внутриглазного давления. Чаще всего возникает у пациентов, страдающих от близорукости. Обычно проходит это побочное явление самостоятельно, но на основании жалоб врач может назначить капли.
Послеоперационный период
Обычно реабилитация глаз после операции по удалению катаракты происходит очень быстро. Но этот вопрос во многом зависит от квалификации хирурга и самого больного.
Некоторое время после проведенных манипуляций пациент должен находиться под наблюдением офтальмолога. Согласно отзывам об операции по удалению катаракты, прооперированный человек может смело отправляться домой спустя всего час после вмешательства. Повторно появиться в клинике необходимо через сутки, а затем еще несколько раз в течение двух недель.
После замены линзы больному накладывают мягкую повязку для предотвращения попадания в глаз различных загрязнений. Снимать ее можно только через несколько дней. Вместо повязки можно вооружиться и специальными очками.
Первое время желательно отказаться от выходов на улицу без особой потребности. Ведь окончательно микроразрез заживет только через неделю.
Что же касается отзывов об операции по удалению катаракты, то все они исключительно положительные. Как правило, пациенты остаются довольны качеством зрения, скоростью манипуляций и своим самочувствием. По словам прооперированных людей, они ощутили улучшения почти сразу после операции.
Подготовка к операции
Любые виды консервативной терапии, при развитии катаракты, не дают позитивной динамики и как следствия являются бесполезными при лечении этого недуга.
Они, могут на время облегчить течение болезни, частично устраняя симптомы клинической картины.
Поэтому, при установлении диагноза катаракта, необходимо срочно согласовать с офтальмологом дату проведения операции.
Существует несколько методик проведения операций, которые может предложить доктор.
Его выбор будет основан на причинах, которые привели к развитию этого процесса. Также учитывается этап развития катаракты.
Интракапсулярная экстракция
Ультразвуковая факоэмульсификация и лазерное удаление эта разновидность операций для устранения катаракты глаза, к которым прибегает вся Европа.
Эти операции хорошо переносится пациентами, длятся не более 30 минут, имеют короткий восстановительный период.
Другой вид операционного вмешательства (Экстракапсулярная экстракция) используется только в России, она считается травмоопасной, имеет большой шанс развития побочных эффектов, продолжительный реабилитационный период.
Пенсионеры, относится к группе социально незащищенных слоев населения, в связи с этим на базе государственных учреждений создаются офтальмологические центры, которые производят бесплатную диагностику, а в случае необходимости проводят терапию патологических процессов зрительных органов у пожилых.
Все виды диагностических исследований, и консультативный прием специалистов производится бесплатно.
После того как пациент принял решение о проведении операции, ему необходимо пройти стандартное предоперационное обследование и ряд диагностических манипуляций. Прежде всего, специалист-офтальмолог проводит тщательный осмотр органа зрения.
Необходимо убедиться, что потеря зрения ассоциирована именно с катарактой, особенно при наличии таких сопутствующих болезней, как диабетическая ретинопатия, глаукома или макулярная дегенерация.
Измеряется острота зрения, внутриглазное давление, оценивается цветовосприятие и контрастная чувствительность, осматривается глазное дно. При необходимости назначается ультразвуковое исследование, оптическая когерентная томография или флуоресцентная ангиография.
Помимо изучения офтальмологического статуса, не менее важна оценка общего состояния пациента. В ходе предоперационной подготовки пациенту назначается:
- Общий и биохимический анализ крови
- Общий анализ мочи.
- Оценка свертываемости при наличии показаний.
- Электрокардиография.
- Флюорография или рентгенография органов грудной клетки.
- Исследование на ВИЧ, сифилис и маркеры гепатитов.
- Санация ротовой полости.
- При наличии сопутствующих сердечно-сосудистых и других заболеваний проводится консультация профильных специалистов.
После всестороннего обследования и при отсутствии противопоказаний назначается дата операции. Хирург подробно рассказывает о ходе операции по поводу катаракты, возможных рисках и осложнениях, после чего пациент подписывает информированное согласие на оперативное лечение.
Операция по удалению катаракты – одно из самых часто выполняемых и безопасных хирургических вмешательств в мире. Однако, и после этой операции существует риск развития осложнений. Вот некоторые из них:
- Дислокация интраокулярной линзы.
- Эндофтальмиты – воспалительные процессы глазного яблока.
- Повышенная светочувствительности.
- Фотопсия.
- Макулярный отек.
- Отслойка сетчатки.
- Кровоизлияние в стекловидное тело (гемофтальм).
- Птоз.
- Внутриглазная гипертензия и развитие глаукомы.
- Формирование вторичной катаракты – процесс при котором вследствие деления клеток формируется помутнение задней капсулы хрусталика. Симптоматика напоминает таковую при обычной старческой катаракте. Лечение заключается в лазерном воздействии.
Практически все осложнения хорошо поддаются лечению при своевременной диагностике. Именно поэтому важно посещать врача согласно назначенному времени. При ухудшении состояния и появлении болевых ощущений, резком ухудшении зрения на фоне положительной динамики необходимо срочно посетить специалиста.
Операция по поводу катаракты может быть выполнена бесплатно в государственном учреждении здравоохранения. На такие вмешательства существуют квоты, их количество зависит от региона.
Чаще бесплатно вмешательства проводятся социальным категориям граждан – пенсионерам, инвалидам всех групп. Однако, в такой ситуации необходимо дождаться своей очереди.
Если пациент желает имплантировать себе импортный хрусталик, его необходимо приобретать за отдельную плату.
Как уже было сказано выше, универсального лекарства, с помощью которого можно вылечить катаракту, нет. Благодаря каплям, витаминам, правильному питанию, можно лишь на некоторое время приостановить процесс помутнения, но спустя некоторое время все равно придется обратиться к офтальмологу-хирургу. Самый распространенный способ лечения – операция по удалению, делать ее лучше в хорошей больнице.
В срок от 10 до 30 дней до операции должны быть сданы все необходимые анализы. Врач выписывает направление на следующие обязательные исследования:
- общий анализ крови и мочи;
- электрокардиограмма;
- флюорография.
Перед операцией пациент должен посетить ряд врачей:
- Эндокринолог. Нужно исключить у больного катарактой любые формы сахарного диабета, а при наличии этого заболевания незамедлительно его вылечить.
- Кардиолог. Этому врачу нужно изучить результаты электрокардиографии, на основании которой дается соответствующее заключение.
- ЛОР, терапевт, стоматолог. Эти врачи исключают воспалительные процессы в области носа и рта. Стоматологи вылечивают даже незначительный кариес.
- Офтальмолог. Специалист определяет степень и стадию развития катаракты и выдает заключение о возможности проведения планового вмешательства.
- Анестезиолог. Подбирает подходящую для возраста больного и его состояния здоровья анестезию.
Справка. Накануне хирургического вмешательства пациенту нельзя поднимать тяжести и прибегать к тяжелым физическим нагрузкам. Пациент должен хорошо отдохнуть, набраться сил и выспаться. За неделю до операции запрещено употреблять алкоголь, спиртосодержащие препараты и любые лекарства. Накануне вечером и утром перед операцией нельзя есть и желательно не пить жидкости.
За несколько часов до операции пациенту закапывают глаза специальными препаратами, которые расширяют зрачки и позволяют наиболее быстро врачам производить манипуляции. Кроме того в глаза вводят препараты, защищающие глаза от возможных инфекций и воспалительных процессов.
Перед заходом в операционную человек должен надеть на тело стерильное белье, а голову накрыть шапочкой. Там его встречает анестезиолог, который измеряет артериальное давление и пульс. При «удовлетворительной» оценке состояния человека ему производится обезболивающая окологлазная инъекция.
В некоторых случаях может понадобиться внутривенный ввод седативных препаратов, которые оказывают успокаивающий эффект.
Давящая повязка на глаза позволяет введенным препаратам равномерно распределиться по всей поверхности глаза. Взрослому пациенту полагается местная анестезия, детям же вводят наркоз.
В операционной больного укладывают на мягкий стол. К его руке крепят датчик, выводящий на экран уровень кровяного давления и пульс оперируемого.
Сама процедура по лечению катаракты проводится достаточно быстро и включает в себя следующие этапы:
- Антисептическая обработка больного глаза.
- Наложение на голову стерильной повязки с отверстием для оперируемого глаза.
- С помощью алмазного инструмента хирургом делается микроразрез. В зависимости от показаний данный разрез может колебаться от 2 до 3,5 мм.
- Через полученное микроотверстие врач вводит вискоэластик. Этот препарат защищает глаз от интенсивного воздействия ультрафиолета.
- Введение ультразвукового зонда, который за считанные секунды преобразует больной хрусталик в эмульсию. Эмульсия подлежит удалению вместе с капсулой.
- Вместо хрусталика устанавливается искусственная линза.
- Масса вискоэластика подлежит изъятию.
Внимание. На все манипуляции затрачивается не более 20 – 25 минут. Швы не накладываются, так как разрез самогерметизируется в течение последующих восстановительных недель. После завершения операции пациент находится под наблюдением врачей около 2 – 3 часов, после чего отправляется домой.
Реабилитационный период прооперированного составляет примерно 2,5 месяца. В течение этого срока пациенту нужно ежедневно закапывать глаза каплями, который в индивидуальном порядке пропишет доктор.
Для предотвращения попадания в глаза пыли и инородных частиц нужно постоянно носить защитную повязку на прооперированном глазу. В рекомендуемый срок нужно регулярно посещать для осмотра офтальмологический кабинет.
Для того чтобы ускорить заживление и предотвратить смещение искусственной линзы подвергшемуся операции человеку нужно соблюдать следующие рекомендации::
- Избегать резких наклонов головы, а также различных ушибов и травм.
- Девушкам нельзя пользоваться косметикой для глаз.
- Нельзя греть, чесать и переохлаждать лицо.
- Не допускать нагрузок на глаза. Особенно важно в период восстановления не смотреть телевизор и не работать перед компьютером.
- Не тереть глаза руками и избегать попадания в них воды, пыли и прочих инородных микрочастиц.
- Не совершать физические нагрузки. Не делать зарядку и не посещать спортивные залы.
- Отказаться от посещения саун, бань и плавательных бассейнов. Во избежание занесения инфекции нельзя также плавать в водоемах.
- Вождение автомобиля нужно заменить на проезд в общественном транспорте, так как нагрузка на зрение при управлении транспортным средством очень высока.
- Носить солнцезащитные очки. Они не только помогут избежать травм зрачка от солнечного света, но и предотвратят инфицирование пылью и грязью.
Важно. Самому пациенту очень важно следить за своим состоянием. Если им будет замечено какое либо отклонение от нормы, прописанной врачом, то следует сразу обратиться к нему за консультацией.