- Заболевание роговицы
- Стоимость услуг
- Показания и противопоказания
- Виды и особенности
- Обследование перед операцией: анализы и подготовка
- Требования к донорскому материалу
- Задачи и ход вмешательства
- Послеоперационный период: реабилитация
- Возможные осложнения
- Отторжение трансплантата
- Где лучше проводить операцию
Медицина XXI столетия достигла серьезных результатов, в том числе в области офтальмологии. Появилась возможность проведения трансплантации органов, которая ранее была невозможна из-за отсутствия методик и медицинского оборудования. Речь идет об операционном вмешательстве, носящем название «кератопластика». Во время ее проведения измененная из-за болезни или образования рубцов роговица заменяется донорским органом или кератопротезом. Кератопластика — это хирургическое вмешательство, производимое при помощи высокоточной медицинской аппаратуры.
Техника глубокой послойной эндотелиальной кератопластики
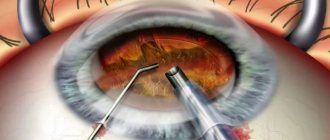
При помощи алмазного ножа на глубине 400 мкм выполняется разрез склеры длиной 5 мм. Расслоение стромы производится при помощи пузыря воздуха в передней камере, глубокие слои стромы отделяются диссектором. При помощи помеченного генцианом фиолетовым трепана отмечается размер иссекаемого диска на роговице, после чего диск роговицы пациента эксцизируют.
В искусственной передней камере готовится донорский материал, затем сворачивается, помещается в пластиковую чашу, на поверхность материала наносится вискоэластик. Диск при помощи пинцета имплантируют в переднюю камеру, затем производится сопоставление ложа роговицы реципиента и диска донорского материала. На 10 минут передняя камера заполняется воздухом, после чего часть воздуха удаляется, замещается раствором BSS.
Восстановление
Глаз держится под защитной повязкой 1 день.
В случае DMEK в начале сохраняется газовый пузырь в передней камере глаза. Пациент от 5 дней до двух недель не видит прооперированным глазом почти ничего, только изменения уровня освещения. С примерно третей недели картинка становится ясной, а через месяц доступно уже хорошее зрение. Самое долгое, в случае запущенных состояний дистрофии Фукса — можно не видеть и месяц.
По нашим исследованиям в 8% случаев нужно впрыскивать второй пузырь — если пересаженный слой вдруг начинает отходить. Необходимость это делать определяется на осмотрах после операции.
По мере хода заживления DALK и сквозной кератопластики (но не после DMEK) осложнением может стать расхождение послеоперационной раны. К примеру, пациент может с кем-то подраться и получить кулаком в глаз. У пожилых людей хватает совсем небольшой травмы, чтобы соединение лопнуло.
Нейлон или мерсилен (нити 10/0) снимаются так: через полгода первый слой, а второй — бывает до 3–5 лет в зависимости от степени приживления. У пожилых людей второй слой вообще часто не снимается, если не создаёт проблем, пока нить хорошо натянута, она не мешает. Бывает, что вторую нить вытягиваешь — и зрение падает, потому что эта нить была каркасом трансплантата, и это индуцирует астигматизм.
После сквозной операции или DALK часто появляется астигматизм: потому что даже если очень хорошо шьешь, рубцы будут зависеть от заживления. Роговица не приживляется на 360 градусов равномерно. Можно через два года сделать ФРК, LASIK или ReLEx SMILE прямо внутри трансплантата (последнее я сам не делал, но это уже выполняли коллеги из Александрийского университета). Другой элегантный подход к проблеме астигматизма — менять хрусталик на новый, если лечение катаракты ещё не производилось. Если катаракта была прооперирована, то ставится торический рюкзачный хрусталик (Аdd-on) к искусственному хрусталику — линза впереди первичной линзы в капсульном мешке. Если собственный хрусталик ещё прозрачный, пациент молод, и операция по удалению хрусталика не нужна, то можно поставить торическую ICL.
Виды задней послойной пересадки роговицы
В зависимости от замещаемых донорской роговицей слоев и используемой техники (кератотом, фемтосекундный лазер) различают:
- DLEK (Deep lamellar endothelial keratoplasty) — глубокая послойная эндотелиальная кератопластика (пересадка эндотелия)
- DSEK (Descemet-striping endothelial keratoplasty) — неавтоматизированная эндотелиальная кератопластика с десцеметорексисом
- DSAEK (Descemet-stripping automated endothelial keratoplasty) — автоматизированная эндотелиальная кератопластика с десцеметорексисом (с применением микрокератома)
- FS-DSEK (Femto-Second Descemet-stripping endothelial keratoplasty) — DSEK с применением фемтосекундного лазера
- DMEK (Descemet membrane endothelial keratoplasty) — трансплантация десцеметовой мембраны с эндотелием
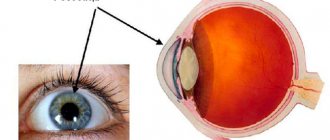
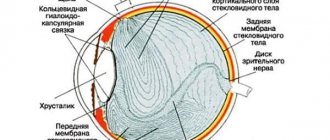
На рисунке схематично изображено:
- А — Строене рговицы глаза с обозначением слоев
- B — сквозная кератопласитка (замещение всех слоев)
- С — перендняя послойная кератопластика
- D — передняя послойная глубокая кератопластика
- E — глубокая послойная эндотелиальная кератопластика
- А- пересадка эндотелия роговицы с десцеметовой мембраной
Стоимость кератопластики
Выбирая клинику, нужно обратить внимание на те учреждения, в которых сквозная кератопластика является приоритетным направлением. В среднем стоимость операции по трансплантации роговицы стоит от 100000 до 300000 рублей за один глаз.
При этом пакет услуг включает:
- проверенный биоматериал, который будет использован для восстановления роговицы;
- послеоперационный уход (глазные капли, антибиотики, защитные пластыри для глаз и прочее);
- вовлечение опытного хирурга;
- разработка индивидуального плана операции для каждого пациента;
- использование только современной аппаратуры, которая не допускает чрезмерной нагрузки на сердечно-сосудистую систему пациента;
- подбор анестезии, которая хорошо переносится пациентами;
- выписка только после контрольного осмотра хирурга;
- послеоперационные осмотры и консультации;
- срочная медицинская помощь в случае осложнений.
В 90% случаев кератопластика позволяет добиться существенного улучшения зрительной функции. Лишь у немногих пациентов развиваются осложнения, большинство из которых можно легко купировать медикаментами.
Используемые источники:
- Крачмер, Джей Роговица. Атлас / Джей Крачмер , Дэвид Пэлэй. — М.: Логосфера, 2007.
- Ольга, Кривошеина und Игорь Запускалов Современная фармакотерапия язвенных поражений роговицы: моногр. / Ольга Кривошеина и Игорь Запускалов. — М.: LAP Lambert Academic Publishing, 2013.
- Степанов В. К., Муриева И. В., Исаева О. В. Лечебная пересадка роговицы. Вестник Оренбургского государственного университета, 2015
- Статья на Википедии
Преимущества операции
Важным преимуществом такого вмешательства является присутствие неровностей на внутренней поверхности роговицы, которые образуются после ее расслоения, что снижает вероятность отторжения трансплантата.
Задняя послойная кератопластика, выполняемая с удалением десцеметовой мембраны, характеризуется минимальной степенью индуцированного операцией астигматизма, меньшей травматизацией глазного яблока. Эндотелиальная пластика роговицы патогенетически более оправдана в случае эндотелиально-эпителиальных роговичных дистрофий различного генеза.
Кроме таких очевидных преимуществ эндокератопластики, как ее патогенетическая обоснованность, отсутствие роговичных швов, методика по типу «закрытого неба», снижающая вероятность осложнений, связанных с провисанием швов, вскрытием глазного яблока, инфекционных осложнений, также важно наличие возможности точного просчета диоптрийности имплантируемой интраокулярной линзы (если кератопластика производится одномоментно с экстракцией катаракты).
Важна также техническая возможность рекератопластики в ранние послеоперационные сроки. Снижен риск необходимости проведения повторной пластики в случае несостоятельности сквозного трансплантата. При условиях недостатка донорского материала важна возможность использования одного глаза донора для выполнения трех оперативных вмешательств (передняя послойная кератопластика, эндокератопластика, аллолимбальная трансплантация).
Снижены сроки пребывания пациентов в стационаре, в максимально короткие сроки достигается реабилитация с существенным улучшением качества жизни пациентов. Снижена интенсивность терапии в послеоперационном периоде, в том числе с применением дорогостоящих препаратов.
Показания к операции по пересадке роговицы
Среди всех болезней зрительной системы патологии роговичного слоя составляют четверть. Зачастую заболевания роговицы провоцируют необратимые ухудшения зрительной функции. Опасность патологий этой части глаза заключается в том, что большинство из них не поддается коррекции очками и контактными линзами. По этой причине кератопластика считается практически единственным способом восстановить зрение пациентам с помутнением роговицы или изменением ее сферичности.
Показания к пересадке роговицы:
- кератоконус (невоспалительная патология, при которой роговица принимает коническую форму и постепенно истончается);
- кератоглобус (невоспалительная патология, при которой истончается и выпячивается строма роговицы, что приводит к ее глобусообразной деформации);
- бессосудистое бельмо роговицы (помутнение, которое возникает при травме, воспалении, химическом или термическом ожоге, осложнении кератита или язвы);
- посттравматические рубцы (результат воспаления или операции);
- дистрофия роговицы (врожденная или приобретенная).
Перед кератопластикой, как и перед любой другой хирургической процедурой, пациент должен пройти обследование. Оно позволит выявить все показания и противопоказания, определить факторы риска, спрогнозировать результаты процедуры.
Противопоказания к кератопластике:
- энтропион (заворот века, при котором край века и ресницы контактируют с роговицей и конъюнктурой глаза и раздражают их);
- эктропион (выворот века, при котором нарушается контакт века и глазного яблока, слизистая глаза обнажается);
- блефарит (группа болезней, которые провоцируют хроническое воспаление века);
- бактериальный кератит (острый воспалительный процесс в роговице, который имеет бактериальную природу).
При обнаружении этих или других противопоказаний нужно провести полное лечение, после чего сделать повторное обследование и операцию (при отсутствии болезней).
Стоимость операций
В нашем офтальмологическом центре возможно проведение всех видов задней послойной кератопласитки (DLEK, DSEK, DSAEK, FS-DSEK и DMEK) на самом современном оборудовании, в т.ч. ведущих офтальмологов Германии, которые приезжают для консультаций и проведения операций в Москву.
Цена на эндотелиальную кератопластику составляет от 300 000 рублей, что значительно ниже стоимости подобных операций в Европе и, тем более, в Израиле.
Материал подготовил врач-офтальмолог: Сагоненко Дмитрий Алексеевич
Задать уточняющие вопросы и записаться на прием в нашу клинику вы можете онлайн или по телефону в Москве: Диагностика и хирургическое лечение кератоконуса Подбор жестких склеральных контактных линз.
Показания к выполнению сквозной кератопластики
Операция сквозной кератопластики может быть назначена при возникновении необратимых изменений структуры роговицы вследствие ее инфекционного, травматического или дистрофического поражения. Особенно часто ее проводят в следующих случаях:
- Прогрессирующая дистрофия роговицы с ее отеком при буллезной кератопатии
- Язвы роговицы, вследствие различного рода инфекции
- Травматические изменения роговицы
- Кератоконус
- Рубцы роговицы
- Дистрофия Фукса
- Ожоги роговицы
Важно! Наша клиника проводит все виды кератопластики, а не только сквозную (как во многих других офтальмологических центрах Москвы). Для Вас это означает, что если есть возможность сделать щадащую операцию, которая даёт намного лучшие результаты — послойную переднюю или заднюю трансплантацияю — то наши врачи порекомендуют именно её, а не будут настаивать на полной пересадке роговицы! Получите консультацию наших офтальмологов и выберите лучший метод, который сохранит Вам зрение.
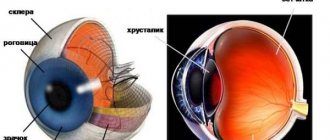
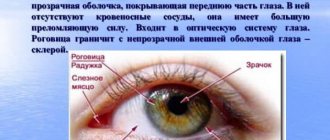
Заболевания роговицы
Заболевания роговицы встречаются у 25% пациентов, обращающихся к офтальмологу. Роговица это прозрачная оболочка глаза 10- 12 мм в диаметре, которая как часовое стекло покрывает окрашенную структуру глаза, называемую радужкой.
Снижение прозрачности роговицы, приводящее к потере зрения, может быть обусловлено многими причинами: ожоги и травмы глаз, кератиты и язвы роговицы, первичные и вторичные дистрофии роговицы, кератоконус и кератоглобус. Эти повреждения и заболевания роговицы нуждаются в хирургическом лечении.
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ РОГОВИЦЫ
ЛЕЧЕНИЕ
В хирургическом лечении заболеваний роговицы можно выделить два основных направления: кератопластика (пересадка роговицы), когда поврежденная роговица заменяется здоровой донорской роговичной тканью, и кератопротезирование — пересадка искусственной роговицы.
МНТК «Микрохирургии глаза» обладает самым большим опытом в России по проведению кератопластик: за 30 лет работы проведено свыше 16500 операций пересадки донорской роговицы. В МНТК «Микрохирургия глаза» работает самый большой и современный Глазной Банк в России с новейшим медико-технологическим обеспечением. Комплекс является единственным лечебным учреждением в России, где широко используют метод кератопротезирования, применяя собственные модели кератопротезов.
Операция кератопластика проводится пациентам при наличии кератоконуса, дистрофий роговицы, помутнений роговицы и т.д.
| Кератопластика | Общее время лечения одного глаза — 14-21 день (предоперационное обследование 2-3 дня, на 4-й день – операция (сроки операции зависят от наличия донорского материала), послеоперационное долечивание – 10 дней) |
Для лечения бельм роговицы осуществляется операция кератопротезирования.
| Кератопротезирование | Общее время лечения одного глаза (один этап)- 5 дней (1-ый этап укрепление бельма и имплантации опоры элементов, предоперационное обследование 2дня, на 2-3-й день — операция, послеоперационное наблюдение — 1-2 дней; 2-й этап имплантации кератопротеза (через 3-4 месяца после 1-го этапа). Срок проведения операции как на 1-м этапе. |
Операции кератопластики и кератопротезирования проводятся стационарно и обычно занимают от 30 минут до 1 часа. В операционной с вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезистка. Современные методы анестезии, используемые в МНТК «Микрохирургия глаза», позволяют полностью исключить болевые ощущения.
Операции проводят высококлассные хирурги отдела трансплантационной и оптико-реконструктивной хирургии переднего отрезка глазного яблока с использованием самого современного оборудования лучших мировых производителей.
В последние годы в МНТК «Микрохирургия глаза» стали широко использоваться новые технологии хирургического лечения дистрофии роговицы и кератоконуса на ранних стадиях заболевания.
- Глубокая передняя послойная кератопластика, которая позволяет сохранить собственный здоровый эндотелий и избежать вскрытия глазного яблока (разгерметизации), уменьшить операционные и послеоперационные осложнения и риск отторжения трансплантата.
- Задняя послойная эндотелиальная кератопластика, предназначенная для лечения дистрофии роговицы, позволяет свести к минимуму порцию донорской ткани, что уменьшает риск отторжения и сохраняет большую часть собственной роговицы.
- Реконструкция переднего отрезка глазного яблока с имплантацией искусственной радужки на базе сквозной кератопластики в случаях тяжелой травмы роговицы в сочетании с потерей хрусталика и радужки.
- Альтернативой сквозной кератопластики при начальных и развитых стадиях кератоконуса является интростромальная кератопластика с имплантацией сегментов. Операция проводится на ранних стадиях кератоконуса, обладает ортопедической функцией, укрепляя истончённую зону, улучшает остроту зрения, останавливает прогрессирование кератоконуса.
- Перекрёстное связывание роговичного коллагена (кросслинкинг) замедляет или останавливает прогрессирование кератоконуса на основе биохимической ремодуляции роговицы.
Совершенствование микрохирургической техники и инструментария, появление новой совершенной аппаратуры, новые подходы к пред- и послеоперационной терапии расширили диапазон хирургических вмешательств на роговице и обеспечили большой процент благоприятных исходов и высоких результатов.
СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КЕРАТОКОНУСА
КЕРАТОКОНУС
Кератоконус – это прогрессирующее дистрофическое заболевание роговицы, обусловленное рядом генетических и приобретенных факторов, характеризующееся прогрессирующим истончением роговицы с выпячиванием ее центральных отделов, формированием миопической рефракции и нерегулярного астигматизма. Этиология кератоконуса и других видов кератоэктазий в настоящее время неизвестна. Активное прогрессирование кератоконуса происходит в 20% случаев и, как правило, начинается в пубертатный период. Прогрессирование заболевания приводит к значительному снижению остроты зрения и неэффективности способов ее коррекции. Постановка диагноза особенно в начальных стадиях заболевания весьма затруднительна. Наиболее информативное исследование на сегодняшний момент при диагностики этого грозного заболевания на ряду с общепринятыми методами исследования является выполнение сканирующего кератотопографа PENTACAM (OCULUS, Германия), позволяющего оценить как переднюю так и самое важное заднюю поверхность роговой оболочки – так как именно там происходят начальные изменения анатомо-топографических характеристик при начальных стадиях (рис. 1).
Рис. 1. Сканирующий кератотопограф PENTACAM (OCULUS, Германия).
Лечение кератоконуса
В зависимости от стадии заболевания и некоторых важных анатомо-топографических характеристик офтальмохирург –на основе многолетнего опыта и последних научных разработок МНТК Микрохирургии глаза предложит оптимальный метод лечения. Существуют три основных метода лечения кератоконуса:
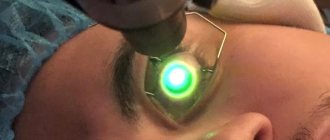
Кросслинкинг роговичного коллагена (рис.2)
Идея использования консервативного метода лечения кератоконуса родилась в Германии у группы исследователей Дрезденского технического университета. T. Seiler и G. Wollensak взяли за основу принцип фотополимеризации, уже давно используемый в стоматологии («световая пломба»). В результате серии работ разработана наиболее эффективная и безопасная техника кросслинкинга роговичного коллагена, основанная на эффекте фотополимеризации стромальных волокон под воздействием фотомедиатора (раствор рибофлавина) и низких доз ультрафиолетового излучения твердотельного источника Данная методика позволяет остановить прогрессирование кератоконуса и избежать сквозной пересадки роговицы.
Рис. 2. Кросслинкинг роговичного коллагена
Показания:
- Кератоконус I-II стадии.
- Кератоэктазия после рефракционных эксимерлазерных вмешательств.
- Краевая дегенерация роговицы
- Кератомаляции различного генеза — таяние роговицы (cornea melting), как правило, в ходе аутоиммунных процессов.
- Кератоглобус.
- Буллезная кератопатия I-II стадии.
- Имеются обнадеживающие данные в использовании кросслинкинга в лечении кератитов и язв роговицы.
Противопоказания:
- Непереносимость Рибофлавина (Витамин В2).
- Если толщина роговицы хотя бы в одном измерении менее 400 мкм.
- Возраст менее 15 лет
- Низкая острота зрения с коррекцией при кератоконусе, несмотря на достаточную толщину.
- Наличие рубцов роговицы.
- Наличие аллергического конъюнктивита.
Имплантация интрастромальных роговичных сегментов
В нашей практике используются отечественные ИРС, изготовленные в ООО Научно-экспериментальное производство «Микрохирургия глаза» из полиметилметакрилата, представляющие собой сегмент с дугой протяжённостью 160 °(90, 120, 160, 210°), основанием 0,6 мм, высотой 150 – 450 мкм, внутренним диаметром 5,0 мм и наружным 6,2 мм, с поперечным сечением в форме полусферы (рис.3).
Рис. 3. Интрастромальный роговичный сегмент
Коррекция кератоконуса и сложного миопического астигматизма высокой степени. Предварительно в роговице формируются роговичный туннель, через который вводятся роговичный сегмент, что приводит к уплощению центральной зоны роговицы. Не маловажным аспектом этой операции являеться ее реверсивность –т.е. возможность замены или удаления сегмента, если зрение изменится с возрастом. Это возможно потому, что не повреждается центр роговицы и не удаляется роговичная ткань. На следующий день после операции глаз пациента абсолютно спокоен и после непродолжительной реабилитации пациент может преступать к повседневным зрительным нагрузкам (рис. 4 Следует отметить, что имплантация интрастромальных сегментом не влияет на косметику больного и позволяет ему пользоваться мягкими контактными линзами. В зависимости от показаний возможна комбинация кросслинкинга и интростромальной имплантации роговичных сегментов.
Рис. 4. Глаз пациента на следующий день после имплантации роговичного сегмента
3.Кератопластика
В последнее время методом выбора хирургического лечения кератэктазий в далекозашедших стадиях заболевания нередко становится передняя глубокая послойная кератопластика, в ходе которой осуществляется отслаивание стромы роговицы от Десцеметовой мембраны. При этом повышение остроты зрения сопоставимо с таковым после сквозной кератопластики. Преимуществами передней глубокой послойной перед сквозной кератопластикой являются: сохранность эндотелия роговицы реципиента, что снижает риск отторжения трансплантата; уменьшение риска развития катаракты в послеоперационном периоде, вследствие назначения укороченного курса стероидной терапии; снижение требований к донорскому трансплантату, так как качество его эндотелия в этом случае не играет такой существенной роли, как при сквозной кератопластике.
Необходимо отметить, что, наилучшие результаты возможно получить при проведении кератопластики – как сквозной, так и передней глубокой послойной с применением фемто-лазерного сопровождения, что обеспечивает идеальную точность реза и непревзойденную сопоставимость выкроенного донорского трансплантата и ложа реципиента, ведущее к значительному повышению зрительных функций пациентов. Таким образом, в настоящее время в арсенале квалифицированного офтальмохирурга имеется широкий спектр хирургических методов лечения кератоконуса. Однако необходимо отметить, что наиболее эффективным считается лечение на ранних стадиях кератэктатического процесса, что возможно при своевременной правильной диагностике кератэктатического процесса. Наиболее эффективными современными методами ранней диагностики кератэктатического процесса являются: компьютерная кератотопография, оптическая когерентная томография, конфокальная сканирующая микроскопия, иммерсионная конфокальная микроскопия, анализ элевационных карт. Наш институт оснащен самой совершенной аппаратурой для ранней диагностики кератоконуса, что позволяет выявлять кератоконус, даже на самых ранних стадиях развития, в 100% случаев. Необходимо также отметить, что обилие различных методов лечения кератоконуса ставит перед оперирующим хирургом задачу выбора наиболее эффективного метода лечения каждого конкретного пациента. Ведущим специалистом нашего института д.м.н. Измайловой Светланой Борисовной на основании всестороннего анализа результатов лечения пациентов с кератоконусом разработан алгоритм хирургического лечения кератоконуса, позволяющий систематизировать подходы к лечению кератоконуса и дифференцированно выбирать наиболее оптимальный и эффективный метод лечения в зависимости от стадии заболевания. Таким образом, в МНТК «Микрохирургия глаза» представлен весь спектр современных лечебно-диагностических технологий, позволяющий осуществлять патогенетически ориентированное лечение каждому пациенту с кератоконусом на любой стадии – от начального до острого. Мы можем помочь каждому!
Наши специалисты:
Малюгин Б.Э. – д.м.н., профессор. Выполняет операции по механической и фемтолазерной имплантации роговичных сегментов, различные виды кератопластик, включая послойные. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Измайлова С. Б. – д.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-сопровождением, УФ-кросслинкинг, сквозные и послойные кератопластики – механические и с фемто-лазерным сопровождением. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Костенев С.В. – д.м.н. Выполняет имплантацию роговичных сегментов с фемто-лазерным сопровождением и УФ-кросслинкинг. Проводит ФРК для коррекции остаточных аметропий.
Ковшун Е.В. – к.м.н. Специализируется на лечении далекозашедших стадий кератоконуса методами сквозной и послойной кератопластик, выполняет имплантацию роговичных сегментов и УФ-кросслинкинг.
Волкова О.С. – к.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-лазерным сопровождением, сквозную кератопластику.
Головин А.В. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Паштаев А.Н. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Мороз О.В. – Выполняет имплантацию роговичных сегментов.
Обращайтесь к нам! Мы вам поможем!
ВАШИ ВРАЧИ
Виды кератопластики
Хирургических манипуляций с роговицей может быть несколько видов, т.к. сама ткань не однородна (роговая оболочка состоит из пяти слоев, хотя некоторые исследователи выделяют и шесть) и поражаться могут различные ее отделы. В ряде случаев, о применимости термина «пересадка роговицы» вообще речи не идёт. Разберемся — какие возможны варианты.
Покровная (лечебная) кератопластика
Смысл данной операции заключается в накрытии воспаленной роговицы снаружи либо собственной тканью (конъюнктивой), либо инородной – например, амнионом, чтобы не допустить перфорации глаза и локализовать патологический процесс. Донорская (трупная) роговица здесь отсутствует.
Сквозная пересадка
При данном виде операции роговица пациента замещается на донорскую ткань полностью на всю глубину («насквозь»).
Послойная кератопластика
В данном случае меняется только часть роговой оболочки. Это могут быть наружные слои – на разную глубину (передняя глубокая послойная кератопласика или по английский DALK) или внутренние слои (задняя послойная кератоластика (эндотелиальная) – DSEK или DSAEK (англ.)).
Кроме того, возможны манипуляции в толщине роговой оболочки – это ламеллярная интрастромальная кератопластика (когда роговицу расслаивают и внутрь помещают донорский материал, укрепляя таким образом ткань пациента). В нашем центре она наиболее востребованная для пациентов с кератоконусом и проводится по авторской методике.
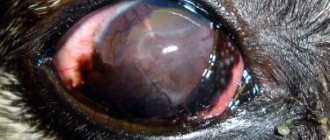
Внешний вид глаза пациента после задней послойной кератоластики (эндотелиальной) при синдроме Фукса
Кератопротезирование
В ряде случаев (из-за состояния глаза или отсутствия донорского материала для пересадки) проводится протезирование участка роговицы с помощью искусственных протезов. Как правило, они представляют собой кусок полимерного материала, который можно подшить к тканям пациента.
Установка такого кератопротеза позволяет в какой-то мере улучшить остроту зрения и повысить качество жизни человека. Как правило, это временное явление, но у пожилых и тяжелых пациентов такой имплант может оставаться пожизненно.
Внешний вид глаза пациента с кераторопротезом — видны сосуды в собственной роговицы, из-за которых пересадка донорской невозможна
Фемтосекундная кератопластика
На самом деле это не какой-то отдельный вид пластики роговой оболочки, а её техническое исполнение. При таком виде операций вместо специальных кератомов («ножей для роговицы») используется фемтосекундный лазер, который вырезает фрагменты ткани (как трансплантата, так и роговицы пациента) нужного размера. Однако, в ряде случаев из-за особенностей тканей пациента или технологии хирургического вмешательства использование фемтосекундного лазера может быть затруднительно.
Более подробно с каждым видом хирургического лечения вы можете ознакомиться в соответствующем разделе.
Подготовка к кератопластике
После принятия решения о кератопластике проводится всестороннее обследование пациента, выявляются возможные противопоказания. Затем пациента ставят в лист ожидания и подбирают подходящую ему роговицу. Срок ожидания для каждого пациента индивидуальный.
При наличии у пациента воспалительных и инфекционных заболеваний роговицы их необходимо предварительно вылечить. Декомпенсированные состояния негативно влияют на приживаемость донорского трансплантата и исход пересадки роговицы.
Накануне вмешательства врач даёт рекомендации по предоперационному приёму медикаментов, особое внимание уделяется антикоагулянтам и дезагрегантной терапии. В день операции нужно быть натощак. Чаще всего такая операция выполняется в условиях стационара, то есть после предварительной госпитализации пациента в клинику, но может проводиться и амбулаторно.
Как проходит кератопластика в клинике «Эксимер»
В ходе операции хирург при помощи микрохирургического инструмента или фемтосекундного лазераформирует роговичный лоскут и отделяет повреждённую часть роговицы. На её место имплантируется «Материал для восстановления роговицы», который точно соответствует размерам сформированного ранее лоскута. При помощи специально шовного материала он присоединяется к периферической части роговицы пациента. После окончания операции на глаз пациента накладывается повязка или специальная защитная контактная линза.
Кератопластика в клинике «Эксимер» выполняется в режиме «одного дня», под наркозом или под местной анестезией. После операции и осмотра врача, пациент возвращается домой. Реабилитационный период после кератопластики длится до года в связи с особенностями строения роговицы. В этот период пациент регулярно наблюдается у лечащего врача в клинике «Эксимер», который следит за динамикой восстановления. Снятие швов обычно происходит через 6 – 12 месяцев после операции. После проведения кератопластики рекомендуется избегать тяжелых физических нагрузок и физических воздействий на прооперированный глаз.