Одним из часто встречаемых офтальмологических заболеваний у детей и взрослых является непроходимость слезных каналов.
Возникающее закупоривание слезных каналов в медицине называется дакриоциститом.
Данная патология проявляется такими же симптомами, как и множество других заболеваний глаз, что делает необходимым пройти обследование у специалиста при первых проблемах с глазами. Точность постановления диагноза необходимо для назначения правильного лечения.
Статистические данные медицинской практики говорят о том, что чаще всего патология слезных каналов диагностируется у женщин, возраст которых от 30 до 60 лет. При этом мужчины сталкиваются с такой болезнью гораздо реже.
Причины
Развитие дакриоцистита происходит, как правило, когда забит слезный канал или отмечается непроходимость носовых каналов. При этом закупорку слезных каналов могут провоцировать следующие причины:
- развитие стеноза слезных каналов с рождения, нарушений, связанных с сосудистой системой и слезными путями;
- повреждения челюстно-лицевой части;
- наличие патологий, которые могут негативно отображаться на функционировании носослезных каналов;
- наличие туберкулеза слезных мешков;
- воспалительный процесс на веках.
Нередко нарушение может возникать на фоне разных врожденных патологий, которые появились еще в период внутриутробного развития.
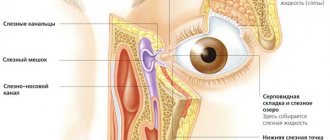
Причина закупорки слезного канала
У младенца слезная полость в недоразвитом состоянии. По мере роста ребенка происходит увеличение канала в длину. До рождения у ребенка переход от глаз к носу закрыт небольшой пленкой, которая не позволяет околоплодной жидкости попадать в дыхательные пути.
При рождении пленка разрывается и открывает проход для стекания слезы в носоглотку. Но у 8% детей этого не случается и на одном глазу застаивается слеза. У 1% пациентов пленка не исчезает в обоих каналах.
До рождения вместо тонкой мембраны в слезном канале может образовываться толстая пленка, состоящая из ненужных клеток и секрета. При этом пробить проход в канале становится сложнее. Длина слезной полости у новорожденного составляет всего 8 мм, что увеличивает риск бактериального инфицирования слезного мешка. Такая болезнь называется дакриоцистит.
Риск появления патологии не зависит от пола ребенка и не передается по наследству. Лечение вначале проходит в домашних условиях. Но существует ряд причин, по которым дакриоцистит у новорожденных требует хирургического вмешательства: отсутствие полости, нарушение строения слезного мешка, врожденное сужение, искривление носа, травма из-за тяжелых родов.
Симптомы
Атрезия слезного канала может проявляться в разные периоды жизни человека. Нарушение может поражать один или оба канала. Чаще всего симптоматика нарушения прямо связанная с первопричиной развития закупорки. Наиболее частыми симптомами закупоривания слезных каналов являются:
- ощутимое снижение остроты зрительных функций;
- кровянистые примеси в слезном мешке;
- следы гнойных выделений на пораженном глазе;
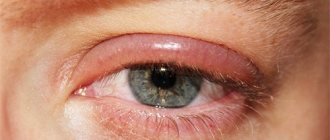
- отек глаза, при котором ощущается болезненность;
- происходит развитие воспалительного процесса, который отображается на слезном мешке и глазном яблоке;
- глаза сильно слезятся, появляется значительный избыток жидкости в слезных мешочках.
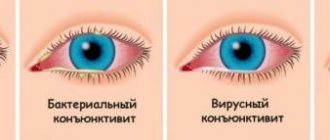
Схожесть симптоматики дакриоцистита и обычного воспаления во многих случаях приводит в заблуждение пациентов.
Также схожую клиническую картину имеют и многие другие офтальмологические заболевания. Единственным отличительным признаком заболевания от других нарушений является отек век, который сопровождается их краснотой и болезненностью. В процессе нажатия на слезные каналы должен появляться гной.
Варианты оперативного лечения дакриоцистита
Больного оперируют, если болезнь диагностирована слишком поздно или прогрессирует.
Методика и эффективность бужирования
Распространенным методом вмешательства считается бужирование зондом. Бужем, то есть, жестким зондом в ходе процедуры пробивается засор, попавший в слезовыводящие пути. Слезный канал, предназначающийся для оттока жидкости, становится немного шире. Проходимость в результате улучшается.
Дакриоцистопластика и эндоскопическая дакриоцисториностомия
Баллонную дакриоцистопластику проводят с помощью проводника с микроскопическим баллоном. Вся конструкция осторожно вводится с отверстие, расположенное в углу глаза. Расширительный баллон подводится к месту сужения (закупорки) канала.
Под давлением он разрывается и слезная жидкость, содержащаяся в нем, давит на стенки слезовыводящего пути и раздвигает их. Затем конструкция извлекается. Оперативное вмешательство не требует общего наркоза.
Для проведения эндоскопической дакриоциториностомии применяют лазер. С помощью него врач удаляет слизистую латеральной стенки носа в проекции слезного мешка, чтобы затем в другом отделе органа сформировать отверстие диаметром 5 мм.
Справка! Операция для пациента безболезненна, не требует последующего, длительного наблюдения врача, дает хороший результат, не оставляет косметического дефекта.
Диагностика
При появлении первых проблем с глазами следует обратиться за помощью к специалисту для диагностики и постановления диагноза. В случае подозрения на дакриоцистит глаз обязательно используется колларголовая проба, с помощью которой определяется очаг воспаления, уровень проходимости канала. С помощью этой процедуры врач может отличить дакриоцистит от конъюнктивита, который имеет подобные симптомы.
Также в процессе диагностики заболевания назначаются следующие методы обследования:
- биомикроскопия глазных яблок;
- зондирование;
- рентгенография глаз;
- посев выделений;
- проба материала с носослезного канала.
Симптоматика заболевания
Глазная патология может протекать в острой и хронической формах. В зависимости от вида болезни, клинические симптомы имеют различное проявление.
Однако и у острой, и у хронической формы есть общие признаки: обильное слезотечение, выделение гноя из пораженного глаза и отечность. Если вовремя не приступить к лечению, то воспалительный процесс может распространиться за пределы слезного мешка. В данной ситуации общая симптоматика усложнится резким отеком и возникновением сильных болезненных ощущений.
Что касается хронической формы заболевания, то помимо основных признаков могут проявляться и дополнительные: отек век, воспалительная реакция конъюнктивы, увеличение в размере слезного мешка.
Симптоматика острой формы глазной патологии имеет более яркое проявление:
- покраснение и отек мягких тканей в области воспаления;
- боли при моргании и пальпации;
- сужение либо полное замыкание глазной щели;
- повышение температуры тела;
- озноб;
- сильная головная боль.
Лечение
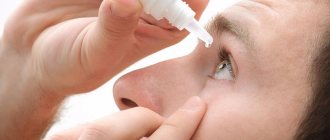
Лечебная терапия может меняться в зависимости от различных факторов. Чтобы лечение было максимально эффективным, специалисты используют комплекс мероприятий. Такая терапия должна содержать не только медикаментозное лечение, но и массаж, ускоряющий процесс восстановления нормальной работы слезных каналов. В случаях, когда терапия не дает ожидаемых результатов, возможно использование операции для устранения патологии.
Медикаментозная терапия
Чаще всего медикаментозное лечение используется после проведения операции, поскольку такие препараты способны ускорить процесс восстановления. Следует отметить, что главная задача медицинских средств – купировать проявление симптомов патологии и предотвратить повторное воспаление.
Чаще всего при лечении закупорки слезных каналов эффективными препаратами являются:
- Парацетамол;
- Тобрекс;
- Вигамокс;
- Офтаквикс;
- Гентамицин.
Лечебный массаж
Одним из дополнительных методов лечения закупорки слезных каналов является специальный массаж. Как правило, такая процедура является дополнением к медикаментозной терапии. Прежде чем приступать к выполнению процедуры следует тщательно вымыть руки, продезинфицировать их. Процедура проводится пальцами с короткими ногтями.
Этот пункт является одним из наиболее главных. Перед началом следует очистить слезную щель, для этого используется ватный тампон, смоченный в слабом растворе фурацилина. Следует исключить использование марлевых тампонов, поскольку они могут оставлять после себя небольшие ворсинки, которые трудно удаляются.
Продолжительность выполнения массажа должна быть не более 10 минут. Вся процедур включает в себя толчкообразные движения пальцами без особых усилий, которыми водят по небольшим бугорочкам, появившимся во внутреннем уголочке глаза. В процессе такого массажа слезные мешочки должны наполняться гнойными выделениями из слезных каналов. Возникает необходимость очищать глаз ватным тампоном. По окончанию пораженный глаз нужно обязательно закапать глазными каплями, назначенными специалистом. По рекомендации офтальмолога массаж можно делать не менее 5 раз в день. Продолжительность лечебного курса – 1-2 недели.
Операция
Хирургическое вмешательство назначается в случаях, если медикаменты не дают ожидаемого результата. Также показаниями к операции является опухоль и врожденная непроходимость слезных каналов.
Главное направление операции – восстановить нормальное функционирование недоразвитых и поврежденных слезных каналов. Чаще всего назначается дакриоцисториностомия, в процессе проведения которой происходит восстановление нормального оттока слезной жидкости.
При успешном проведении операции пациенту следует пройти длительный медикаментозный курс, направленный на восстановление нормальных функций слезных каналов. На этом этапе назначаются спреи, способствующие устранению отеков слизистых. Также обязательно назначаются глазные капли, снимающие воспаление и противомикробные.
Способы консервативного лечения
Лечение патологии зависит от причин и формы дакриоцистита. Его цель – восстановление проходимости слезных каналов, проведение терапии, позволяющей восстановить утраченную функцию протоков.
Противовоспалительная терапия
На начальной стадии больному назначают противовоспалительные, антибактериальные, сосудосуживающие препараты в форме мазей или капель. Для снижения активности бактерий часто применяют средство Флоксал (действующее вещество офлоксацин). Медикамент используют в период проведения операции в течение двух недель. Дозу лекарства назначает врач.
Фото 1. Капли глазные и ушные Софрадекс, 5 мл, от производителя Sanofi Aventis.
Для снятия воспаления и отечности протоков используют капли Софрадекс и Хлорамфеникол. При острой форме патологии их заменяют Цефукросимом.
Устранению инфекции способствует санация (очистка) конъюнктивы с применением растворов Неомицитина, Левомицетина, сульфацила натрия. Эффект усиливает введение кортикостероидных препаратов в сочетании с Преднизолоном и другими гормональными средствами.
Массаж, промывания, компрессы, УВЧ-процедуры, витамины
Для закрепления лечебной терапии пациенту назначают витамины, промывание носослезного канала, УВЧ, массаж.
Последний, собственно, массажем не является. Цель процедуры – стимулирование слезного протока и опорожнение слезного мешка.
Массаж проводится в перчатках и сопровождается введением в слезные каналы медицинских средств, которые назначает офтальмолог. Алгоритм массажа при дакриоцистите следующий:
- Пальцем немного сдавливают внутреннюю область глаза, поворачивают его (чаще указательный) по направлению к переносице, а далее сжимают район слезного мешка для очищения его от гнойной жидкости.
- После выдавливания гноя слезный канал закапывают фурацилином.
- Гнойную жидкость и остатки средства вытирают ватным диском.
- Область слезного канала вновь массируют, при этом совершая толчкообразные движения по направлению от внутреннего угла глаза вниз.
- Массажные действия повторяют 5 раз.
- Слезный канал закапывают антибактериальным средством.
Стимуляцию проводят каждый день, по 5-6 раз, на протяжении двух недель.
Внимание! Промывку слезного канала правильнее отнести к разряду процедур, направленных на диагностику заболевания. При помощи ее обычно устанавливается пассивность слезного протока. Правда, иногда путем систематической промывки добиваются частичного расширения слезовыводящего канала.
Народные средства
Использование средств народной медицины эффективно при врожденном дакриоцистите или в случае ранней диагностики. Чаще всего для проведения терапии применяются очанка, каланхоэ перистое. Сок последнего дезинфицирует слезные пути.
Перед использованием лист растения срывают, промывают, заворачивают для просушки в ткань и охлаждают в холодильнике от нескольких часов до суток. Далее, лист растения измельчают и выдавливают сок. Использовать его в высокой концентрации нельзя. Поэтому готовый сок разводят физраствором в соотношении 1:1. И только после этого закапывают в каждую ноздрю по полпипетки.
Фото 2. Экстракт Очанки лекарственной, 40 капсул по 0,4 г, от .
Очанка применяется согласно аннотации. Это готовый препарат в виде таблеток и настойки. Для усиления эффекта жидкость смешивают с самодельными отварами из грецкого ореха, фенхеля, ромашки. Твердую форму средства принимают внутрь. Таблетки также можно растворять в воде, чтобы использовать для ежедневного промывания глаз согласно назначению врача.
Профилактика
Нет единственного правильного метода для предотвращения развития патологии, поскольку существует множество провоцирующих факторов. При этом можно выделить несколько способов, которые помогут снизить вероятность развития закупорки:
- соблюдение правил личной гигиены;
- следует избегать прикосновений к глазам руками;
- нужно ограничить общение с людьми, имеющими различные глазные заболевания инфекционного характера;
- важно укреплять иммунитет, занимаясь спортом, прогулками на свежем воздухе;
- следует правильно питаться, обогатить рацион полезными продуктами.
Соблюдение всех тих пунктов не даст 100% защиты, но поможет сократить вероятность развития патологии.