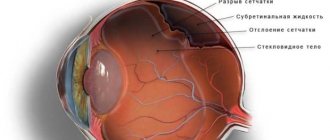
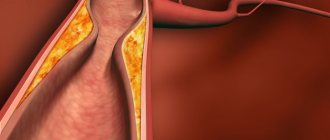
При разрыве или отслоении сетчатой оболочки назначают хирургическое лечение для восстановления целостности тканей глаза. Операции выполняют под контролем микроскопа, они считаются высокоточными и достаточно сложными. Несмотря на это, практически у всех пациентов удается добиться положительных результатов при раннем проведении. Длительность восстановления внутриглазных структур зависит от вида повреждения, возраста больного, метода вмешательства.
Классификация дистрофии сетчатки
Дистрофия сетчатки делится на два больших вида. Это наследственная и приобретённая формы заболевания. Если говорить о наследственных дистрофиях, то разрушение происходит на уровне рецепторов, позволяющих видеть в сумерках. Выделяются такие виды наследственных поражений:
- Генерализованные – дегенерация пигментного типа, врождённые слепота или отсутствие ночного зрения, нарушение или отсутствие восприятия цвета.
- Периферические – расслоение сетчатки из-за особенностей хромосом, поражение соединительной ткани, нарушение функций палочковой и колбочковой систем.
- Центральные – наследственная дегенерация макул с появлением пятен или жёлтых очагов поражения, дистрофия на фоне возрастных изменений.
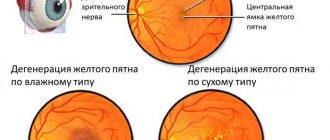
Если говорить о вторичной (приобретённой) форме дистрофии сетчатки, то она также делится на периферическую и центральную. Заболевание центрального типа в свою очередь подразделяется на влажное и сухое проявление дистрофии. В первом случае в поражённой области наблюдается образование новых сосудов. Они очень хрупкие, поэтому через них просачиваются элементы, содержащиеся в крови. В результате этого образуется отёк и светочувствительные элементы зрительных органов повреждаются. Такое заболевание протекает тяжело, поэтому его лечению уделяется повышенное внимание.
Сухая центральная дистрофия сетчатки встречается в 90% случаев. Она становится результатом нарушения обмена веществ. При этом между сетчаткой и сосудами образуются скопления продуктов, участвующих в метаболизме.
Периферическая дистрофия
Такое проявление характерно для близоруких людей и очень часто приводит к отслойке сетчатки. Различают два типа периферической дистрофии: хориоретинальный и витреоретинальный. Периферическая хориоретинальная дистрофия (ПХРД) поражает оболочки сосудов. Периферическая витреохориоретинальная дистрофия (ПВХРД) влияет на состояние роговицы. Кроме того, периферическая дистрофия может быть кистозной, инееподобной и решётчатой.
Отслойка сетчатки глаза — что это
Отслоение сетчатки — это опасное состояние, при котором под воздействием многих факторов ее пигментный слой отделяется от нейроэпителия (палочки и колбочки). Этот процесс может протекать безболезненно. Поэтому иногда пациент длительное время не подозревает патологию глаза. Именно это и приводит к безвозвратной потере зрения.
Причины возникновения дистрофии сетчатки
Причинами дистрофических изменений сетчатки могут стать такие факторы:
- Образование рубцов в результате нарушений работы сосудистой системы или снижения местного иммунитета.
- Несоблюдение режима питания и употребление вредной или некачественной пищи.
- Вредные привычки, в частности курение и чрезмерное употребление алкогольных напитков.
- Халатное отношение к лечению инфекционных заболеваний.
- Наличие хронических заболеваний. Это может быть сахарный диабет, скачки давления, болезни сердечно-сосудистой и эндокринной систем.
- Операции на глаза.
- Ожирение в результате нарушения обмена веществ.
Эти проявления ухудшают состояние кровеносной системы и замедляют процессы метаболизма. Из-за этого и поражается сетчатка. Вот что говорят о причинах дистрофии сетчатки в интернете:
Прогноз
Выявление патологии требует немедленного хирургического лечения. Промедление с лечением данной патологии чревато развитием стойкой гипотонии и субатрофии глазного яблока, хронического иридоциклита, вторичной катаракты, неизлечимой слепоты.
Основная цель лечения отслойки сетчатки заключается в сближении слоя фоточувствительных рецепторов с пигментным эпителием и создании спайки сетчатой оболочки с подлежащими тканями в зоне разрыва.
В хирургии отслойки сетчатки применяются экстрасклеральные и эндовитреальные методики: в первом случае вмешательство осуществляется на склеральной поверхности, во втором — внутри глазного яблока. К экстрасклеральным методам относятся пломбирование и баллонирование склеры.
Экстрасклеральное пломбирование предполагает подшивание к склере специальной силиконовой губки (пломбы), которая создает участок вдавления склеры, блокирует разрывы сетчатки и создает условия для постепенного всасывания скопившаяся под сетчаткой жидкости капиллярами и пигментным эпителием.
Вариантами экстрасклерального пломбирования при отслойке сетчатки могут быть радиальное, секторальное, циркулярное (циркляж) пломбирование склеры.
Баллонирование склеры при отслойке сетчатки достигается путем временного подшивания в зону проекции разрыва специального баллонного катетера, при накачивании которого возникает эффект, аналогичный пломбированию (вал вдавления склеры и рассасывание субретинальной жидкости).
Эндовитреальные методы лечения отслойки сетчатки могут включать витреоретинальную операцию или витрэктомию. В процессе витрэктомии производится удаление измененного стекловидного тела и введение вместо него специальных препаратов (жидкого силикона, физиологического раствора, специального газа), которые сближают сетчатку и сосудистую оболочку.
К щадящим методам лечения отслойки сетчатки относятся криокоагуляция разрывов и субклинических отслоек сетчатки и лазерная коагуляция сетчатки. позволяющие добиться формирования хориоретинальной спайки.
Криопексия и лазеркоагуляция сетчатки могут использоваться как для профилактики отслойки сетчатки, так и в лечебных целях самостоятельно или в сочетании с хирургическими методиками.
Прогноз зависит от давности патологии и своевременности лечения. Операция, проведенная в ранние сроки после развития отслойки сетчатки, обычно способствует благоприятному исходу.
В большинстве случаев отслойку сетчатки возможно предупредить. С этой целью пациентам с миопией, дистрофией сетчатки, сахарным диабетом, травмами головы и глаз необходимо регулярное профилактическое обследование у офтальмолога.
Осмотр окулиста входит в стандарт ведения беременности и позволяет предотвратить отслойку сетчатки во время родов. Пациентам групп риска по возникновению отслойки сетчатки противопоказаны тяжелые физические нагрузки, подъем тяжестей, занятия некоторыми видами спорта.
При выявлении участков дистрофии сетчатки в профилактических целях проводится криопексия или лазеркоагуляция сетчатки.
Виды отслойки сетчатки
Различают центральную и периферическую отслойку сетчатки.
- При периферической или краевой ухудшение и потеря зрения начинается по окружности, то есть с краев. В утреннее время симптом обычно мало выражен, к вечеру усиливается.
- Центральная характеризуется выпадением слов, букв, целых частей из читаемого текста.
Также она может быть подвижная и ригидная.
- Подвижная – более легкое состояние, при котором при соблюдении постельного режима в течение нескольких дней отслоенная часть прилегает на место.
- Ригидная — это неблагоприятная форма заболевания, при которой подобное прилегание отсутствует.
Восстановительный период
Лазерная коагуляция практически не имеет ограничений в послеоперационный период. Единственное, что может посоветовать доктор – это регулярно выполнять специальные упражнения для укрепления глазных мышц. Также в течение нескольких месяцев после операции стоит избегать сильных физических нагрузок.
При пломбировании список рекомендаций более обширен:
- В первые несколько дней после проведенного вмешательства необходимо носить специальную повязку, состоящую из двухслойной марли;
- В течение месяца запрещено поднимать тяжести весом более пяти килограмм;
- Нельзя давить на орган зрения и тереть его;
- Избегайте попадания в прооперированное око мыльной воды;
- Старайтесь не перенапрягать глаза на протяжении длительного времени. Ограничивайте период работы за компьютером;
- В солнечный день обязательно надевайте защитные очки с ультрафиолетовым покрытием.
После витрэктомии существует еще ряд ограничений:
- Запрещено подвергать зрительный аппарат резким перепадам температуры;
- Нельзя посещать сауну, для мытья головы используйте теплую воду;
- Если вместо стекловидного тела введен газ, не рекомендовано спускаться в метрополитен.
Восстановление зрения после операции по отслойке сетчатки зависит от индивидуальных особенностей организма, насколько быстро в нем протекают процессы регенерации.
| В среднем последствия оперативного вмешательства проходят через десять дней, но в некоторых случаях восстановление затягивается на месяцы. |
Вернуться к оглавлению
Симптомы дистрофии сетчатки
Общими признаками для всех видов дистрофии сетчатки становятся такие проявления:
- Отсутствие или снижение восприятия цвета.
- Появление дефектов изображения (мушки, молнии, вспышки, туман).
- Выпадение центрального зрения.
- Восприятие предметов, находящихся сбоку, как нечёткой картинки.
- Снижение остроты зрения.
- Потеря чувства движения. Предмет, находящийся в состоянии покоя, трудно отличить от того, который перемещается.
- Потребность в чрезмерном освещении во время письменной работы или чтения.
Если говорить об отдельных формах заболевания, то периферическая дистрофия выражается появлением вспышек и точек перед глазами. Поражение макулы сопровождается искривлением видимых линий. Сухая дистрофия сетчатки искажает зрительные образы. Больной не может работать с мелкими предметами и шрифтами. Он плохо видит в темноте и различает лица.
Вот один из примеров развития дистрофии сетчатки и её лечения:
В большинстве случаев проявление симптомов характерно для одного глаза. Кроме того, начальные стадии дистрофии сетчатки протекают незаметно. Обнаружив первые признаки, указывающие на возникновении болезни, нужно незамедлительно обратиться к врачу.
Дистрофия сетчатки при беременности
Во время беременности дистрофия сетчатки возникает из-за уменьшения поступления крови к глазам в результате низкого артериального давления. Если вовремя не остановить развитие заболевания, оно может привести к разрыву или отслойке сетчатки. Чтобы избежать подобных последствий проводится плановое кесарево сечение или процедура лазерной коагуляции. Лазерокоагуляция назначается до 35-ой недели беременности. Процедура представляет собой создание надёжного соединения сосудистой оболочки с сетчаткой. Результат такого вмешательства – сведение риска осложнений на зрительные органы при естественных родах.
Записаться на прием, задать вопрос:
Чем можно помочь в случае диагностируемого отслоения?
Помочь можно только хирургическим путем, причем экстренно
. Если ничего не делать, то практически гарантирована полная потеря зрения!
По центру глаза находится макулярная зона сетчатки, где собрано наибольшее количество «пикселей», этой зоной мы видим наиболее ярко и четко. Отслойка же сетчатки начинается как правило с периферии и если она еще не “добежала” до центра, то при удачном хирургическом лечении может сохранится такой же зрение как и до отслойки. Например, как было 100% с коррекции так и остается после операции. Если же отслойка уже перешла через центральную зону, то даже при удачной хирургии центральное зрение как привило не восстанавливается до 100%, кроме того могут оставаться искривление линий и предметов в центре. То есть, медлить нельзя, при определенных условиях отслойка может дойти от периферии до центра буквально за часы!
Как и при любом повреждении, наш организм при отслойке сетчатки запускает процесс воспаления, формирования соединительной и рубцовой ткани. И для сетчатки это очень плохо, на ней и под ней начинают формироваться стяжки и рубцы. Помочь в этом случае все равно можно , но операции становятся сложнее и иногда многократны. Зрение в таких случаях тоже восстанавливается но уже далеко не до тех показателей как оно было до отслойки сетчатки.
Если вовремя диагностировали истончение тканей сетчатки, какое лечение применяется?
Применяется лазерное воздействие. На сегодня — это единственный эффективный метод. Суть процедуры в создании микроожога в месте истончения тканей, который затем зарубцовывается и таким образом эти рубчики создают своеобразную «дамбу» вокруг участка истончения или предразрыва. Это значительно снижает вероятность полного разрыва сетчатки и ее отслоения. Причем рубцы образуются уже через две-три недели, и возникает надежная фиксация.
Важно своевременно пройти обследование глазного дна, выявить истончение и вовремя предупредить разрыв. Для этого используются специальные приспособления, невооруженным глазом такую диагностику не провести, необходим направленный свет и специальные линзы.
После 40 лет проходить диагностику у врача-офтальмолога нужно регулярно. До этого момента – ежегодная диагностика рекомендована тем, у кого у родственников было отслоение сетчатки или есть высокая близорукость, то есть, существует предрасположенность к отслойке.
Если есть предрасположенность к отслойке сетчатки, в каком возрасте она может проявится?
Если имеется высокая степень близорукости, от -8, то достаточно рано, даже в 12-14 лет. Бывают люди с врожденной патологией. Но чаще всего истончение и разрыв все-таки совпадают с физиологическим возрастом, когда стекловидное тело начинается расслаиваться, т. е. после 40 лет. Гель стекловидного тела начинает сокращаться и отслаиваться от мест прикрепления к сетчатке, создавая натяжение и провоцируя разрывы в сетчатке.
Срочно обратиться к врачу!
Как диагностируют отслоение сетчатки?
Определить отслоение сетчатки может только офтальмолог. Одним из важнейших методов диагностики отслоения сетчатки являются следующие мероприятия:
На фото (слева вверху, по часовой стрелке) примеры диагностики отслоения сетчатки: компъютерная периметрия, тонометрия, электрофизиологическое исследование (ЭФИ), офтальмоскопия
- Определение остроты зрения – для определения центра сетчатки.
- При помощи компьютерной периметрии исследуем поля зрения и определяем зрение по периферии.
- Проводим тонометрию – больному измеряем внутриглазное давление.
- Электрофизиологическое исследование – для определения жизнеспособности клеток сетчатки и зрительного нерва.
- Прямая и непрямая офтальмоскопия – офтальмолог осматривает глазное дно, что позволяет определить места разрывов, их количество, обнаружить истонченные участки, что бы избежать дальнейших разрывов сетчатки.
После проведения всех методов диагностики, офтальмолог может поставить диагноз.
Диагностика заболевания
Выявление дистрофии и постановка правильного диагноза подразумевает проведение таких исследований:
- Проверка остроты зрения (визометрия).
- Выявление зрительного поля (периметрия).
- Проверка на искажение видимых линий – тест Амслера.
- Выявление аномальных отклонений при преломлении лучей света (рефрактометрия).
- Биомикроскопия.
- Офтальмоскопия.
- Определение степени цветовосприятия.
- Электроретинография.
- Определение степени адаптации зрительных функций в потёмках (адаптометрия).
- Нахождение поражённых областей.
- Ретино- и когерентотомография.
- Ультразвуковое исследование.
- Сбор анализов.
В зависимости от клинической картины пациенту назначается консультация врачей других специальностей.
Оперативные методы
При отслойке сетчатки регматогенного характера применяются следующие способы:
- Экстрасклеральные. К ним относятся баллонирование и пломбирование.
- Эндовитреальные — витрэктомия.
- Криокоагуляция разрывов.
- Лазерное лечение.
Экстрасклеральные методы эффективны только в том случае, если разрыв, результатом которого стала отслойка, произошел недавно (до 1 месяца).
Баллонирование — это операция, которая проводится на поверхности белочной оболочки (склеры). Суть метода заключается в следующем: хирург выявляет место разрыва и, соответственно, отслоения. После этого он подшивает к белочной оболочке баллон, изготовленный из эластичного материала. Затем данную небольшую емкость наполняют газом или жидкостью. Постепенно на глазном яблоке образуется участок вдавления. Благодаря этому происходит сближение оболочек, в результате чего ликвидируется регматогенная отслойка. Операция эффективна, если поражено не более 1 из 4 квадрантов сетчатки.
Пломбирование — это вид хирургического вмешательства, которое также проводится на поверхности белочной оболочки. Врач на этапе диагностики определяет расположение, форму и размер отслоенного участка. На основании этой информации изготавливается пломба, состоящая из биосовместимого материала. Как правило, в офтальмологических клиниках используют губчатый силикон.
При отслойке сетчатки операция проводится следующим образом: хирург делает разрез конъюнктивы, посредством которого пломба накладывается на место разрыва. После этого ее фиксируют швами. Если патология сопровождалась выраженным отеком, проводится дренирование. Заключительным этапом является ушивание разреза конъюнктивы.
Витрэктомия — это оперативное вмешательство, в процессе проведения которого частично или полностью удаляется стекловидное тело. Вместо него вводится субстанция, обладающая подобными свойствами. Данный метод считается малоинвазивным, так как во время операции делается минимум перфораций.
Криокоагуляция разрывов подразумевает использование низких температур. Алгоритм проведения операции следующий: врач капает в глаза пациенту анестезирующий препарат, пока он начинает действовать, хирург опускает в жидкий азот криоаппликатор. Затем последний помещают на глазное яблоко. За счет использования сверхнизких температур достигается высокий показатель проникающей способности, при этом на белочную оболочку и мышечную ткань не оказывается никакого действия. Криокоагуляция может рассматриваться и как самостоятельный, и как вспомогательный метод лечения регматогенной отслойки.
Лечение лазером также проводится под местной анестезией. Это современный метод, который считается самым безопасным ввиду минимального риска развития осложнений. При отслойке сетчатки операция осуществляется согласно следующему алгоритму: врач направляет высокоточный лазерный луч в очаг поражения, который способствует сращению сосудистых и нервной оболочек. За ходом операции врач следит с помощью микроскопа. Ее длительность составляет около 20 минут, после его проведения пациент может сразу приступить к своей повседневной деятельности.
Лечение
Единственным методом лечения является хирургическое вмешательство. Выбор метода будет зависеть от локализации дефекта, какой он сложности, и размера.
Различают несколько видов операций:
- склерозирование (повреждение герметизируют с помощью диатермии (лазера или тока)). Ткань, которая находится вокруг сетчатки рубцуется и не дает жидкости проникать под ретину;
- пневматическая ретинопексия (дефект склерозируют с помощью замораживания или использования лазера). Далее в глаз в полость стекловидного тела вводят воздух, который и ставит сетчатку на место;
- витрэкеомия (в склере проделывают два небольших отверстия, чтобы иметь правильное освещение операционного поля, и ввести внутрь режущий излучатель и тонкий пинцет). Удаленное стекловидное тело замещается газом. По истечению времени газ рассасывается и заполняется собственной влагой;
- локальное пломбирование (на склеру нашивают небольшую силиконовую пломбу, таким образом, чтобы склера втянулась внутрь и вместе с сосудистой оболочкой, и приблизилась к сетчатке);
- баллонирование сетчатки (суть метода: в склеру в область проекции отслойки на время подшивают катетер с баллоном). Баллон накачивают и получают тот же эффект, что и при пломбировании склеры.
Лечение дистрофии сетчатки
Стандартная схема лечения дистрофии медикаментозным методом выглядит так:
- Препараты, укрепляющие и расширяющие сосуды. Дозировка Компламина, Ношпы, Папаверина или Аскорутина подбирается индивидуально для каждого пациента.
- Средства, предотвращающие появление тромбов. Это может быть Аспирин, Тиклодипин или Клопидогрель.
- Витамин В, вводимый внутримышечно, и комплекс других витаминов в виде таблеток.
- Лекарства, которые не позволяют образовываться новым болезненным сосудам (Луцентис).
- Препараты, снижающие показатели холестерина.
- Средства для улучшения обмена веществ внутри глаза. Вводятся внутривенно или непосредственно в структуру зрительных органов.
- Ретиналамин, в течение 10 дней вводимый в область нижнего века или оболочки глаза.
- Глазные капли, ускоряющие процесс заживления и обмен веществ.
Консервативное лечение дополняется физиотерапией. Больному назначаются такие процедуры, как фото- и электростимуляция, электрофорез, магнитная терапия. Если говорить о применении небольших доз лазерного излучения, то их используют в качестве воздействия на сетчатку и на кровь.
Лечение лазером
Лазерный луч распространяет своё действие непосредственно на поражённые участки зрительных органов. Они подвергаются облучению с целью стимуляции и запуска процесса обмена веществ. Лазер способен укрепить сосуды с помощью их коагуляции и отделить поражённые участки от здоровых, тем самым остановив распространение болезни. Этот процесс подразумевает спаивание дефектных тканей.
Оперативное вмешательство
Если консервативный и лазерный методы лечения не помогли справиться с дистрофией сетчатки, врач принимает решение о назначении операции. В зависимости от сложности каждого случая проводятся такие хирургические вмешательства:
- Реваскуляризация – восстановление сосудов.
- Вазоконструкция – сужение просветов между сосудов.
- Витрэтомия – полное или частичное удаление стекловидного тела.
После операции необходимо соблюдать меры, помогающие быстрее восстановить зрительные функции. Нужно следить за тем, чтобы глаза не перенапрягались, носить солнечные очки на улице, пить витамины. Кроме того, необходимо отказаться от курения и чрезмерного употребления алкоголя.
Народные методы лечения дистрофии сетчатки
Рецепты народной медицины при дистрофии нужно применять совместно с основной схемой лечения, назначенной врачом. Неплохой эффект оказывают такие средства:
- Молоко из-под козы, разведённое кипячёной водой в одинаковых пропорциях. В течение недели полученный раствор закапывают в глаза, прикрывая их после этого тёмной тканью. В результате процесс отслоения сетчатки остановится.
- В течение месяца выпивают по поллитра в день отвара. Для его приготовления берут 5 частей хвои, по 2 части ягод шиповника и шелухи от лука. Их заливают кипятком и варят 10 минут.
- В глаза закапывают отвар из тмина и цветков василька 2 раза в день.
- В течение месяца 3 раза в день в глаза закапывают отвар из чистотела.
- Принимают внутрь настойки из берёзы, хвоща, брусники, горчицы.
- Зёрна пшеницы оставляют прорастать в тёплом месте. Зародыши перемалывают и едят полученную смесь.
- В течение 9 дней в глаза капают отвар мумиё и сока алоэ, сваренный в пропорциях 5:1.
Прежде чем использовать народные средства, нужно посоветоваться с врачом и убедиться, что компоненты отваров не вызывают аллергических реакций.
Обратите внимание: Если при обнаружении заболевания отказаться от помощи врача и заняться самолечением, то болезнь может развиться до тяжёлой стадии. Она способна привести к полной потере зрения, которая характеризуется необратимостью процесса.
Виды операций
В офтальмологии существует несколько разновидностей хирургического вмешательства, направленные на устранение отслоения сетчатки. Консервативная терапия и народная медицина не дают 100% гарантии на успех. Поэтому при диагностировании патологии рекомендовано незамедлительно провести операцию.
Лазерная коагуляция
Процедура назначается не только при отслоении сетчатой оболочки, но и при тромбозе основной вены, ретинопатии и т.д. Поврежденная область прижигается лучом лазера, операция занимается максимум двадцать минут и не вызывает болезненных ощущений у пациента. Все действия доктор проводит под местным наркозом, поэтому коагуляция разрешена даже пожилым людям и беременным женщинам.
Процедура практически не вызывает неприятных последствий. Больному закапывают анестезирующий препарат и фиксируют его голову. Луч лазера направляют на определенную точку и спаивают фрагменты отслоившейся оболочки.
Основное преимущество способа – отсутствие болевых ощущений и дискомфорта в процессе проведения операции. Восстановление занимает максимум четырнадцать дней. В течение регенерации необходимо придерживаться некоторых ограничений: свести к минимуму нагрузку на глаза, водить автомобиль, перед выходом на улицу надевайте защитные очки.
Коагуляция практически никогда не вызывает осложнения, в исключительных случаях развивается катаракта, наблюдается отечность роговицы или повышение внутриглазного давления. Процедура не рекомендована при помутнении стекловидного тела и разрастании сосудистой системы радужки.
| Чтобы свести к минимуму риск развития негативных последствий, придерживайтесь медицинских рекомендаций и регулярно посещайте офтальмолога. |
Экстрасклеральное пломбирование
Суть процедуры заключается в наложении на пораженное око эластичной пломбы из силикона. Она мягкая, поэтому не травмирует глаз. Ее фиксируют в области разрыва и закрепляют с помощью швов. Подобным образом формируется защитный барьер, предотвращающий дальнейшее расслоение, и удаляется скопившаяся внутриглазная влага.
В процессе операции выполняется разрез конъюнктивы, на поврежденный участок оболочки накладывают пломбу. Жидкость удаляют с помощью дренажных инструментов. Зрение после экстрасклерального пломбирования восстанавливается постепенно на протяжении шести месяцев. Полностью «реанимировать» остроту глаз с помощью процедуры нельзя.
К возможным осложнениям относят занесение инфекции в ранку, обнажение установленной пломбы, катаракта и повышение давления внутри глаз.
На протяжении реабилитационного периода нельзя поднимать тяжести, заниматься спортом, все это может привести к расхождению швов. Тщательно следите за тем, чтобы в прооперированный глаз не проникали вода и загрязнения. В обязательном порядке используйте защитную повязку. Свести к минимуму риск инфицирования раны помогут капли, прописанные лечащим врачом.
Витрэктомия
Суть операции заключается в изъятии поврежденного стекловидного тела, его заменяют газом, силиконом и иным материалом. Процедура придавливает сетчатую оболочку к склере, помогая восстановить остроту зрения.
При витрэктомии выполняется микроскопический разрез, сквозь которой вводятся инструменты и изымается стекловидное тело. Операция длится почти полтора часа, болевые ощущения практически отсутствуют благодаря использованию местного наркоза.
На протяжении восстановительного периода сведите к минимуму нагрузку на зрительный аппарат, исключите спортивные упражнения и на время откажитесь от применения косметики. Периодически обновляйте защитную повязку, чтобы свести к минимуму риск инфицирования раны или активации воспаления.
| Из негативных последствий витрэктомии отмечают повышение давления внутри глаз, гемартроз. Операция запрещена при наличии аллергической реакции или проблемах со свертываемостью крови. |
Баллонирование склеры
Лечение проводится с использованием катетера с баллоном. Вдавливание склеры происходит за счёт нагнетания жидкости в зрительный аппарат. Процедура считается наименее травматичной, но применяется в исключительных случаях.
На проведение баллонирования уходит примерно пятьдесят минут. Если обратиться к доктору на ранней стадии заболевания, то можно полностью восстановить зрение. В послеоперационный период наблюдается отечность и ограничение подвижности глазного яблока. В первые сутки после баллонирования необходимо соблюдать постельный режим, свести к минимуму физические нагрузки.
После операции могут проявиться такие осложнения, как катаракта и повышение давления внутри зрительного аппарата. При наличии кровоизлияния или обширной площади разрыва сетчатки процедуру не проводят. Вернуться к оглавлению
Что вызывает появление дальнозоркости у детей
Детская дальнозоркость наряду с косоглазием и амблиопией относится к наиболее частым расстройствам зрения. Дети рождаются дальнозоркими, но со временем эта проблема, обычно, исправляется.
Как лечится гиперметропия у детей, создает ли она какие-то ограничения?
Характеристика дальнозоркости
По МКБ-10 каждое заболевание и расстройство имеет свой код. Гиперметропия – код по международной системе классификации МКБ-10 – Н52.0.
Дальнозоркость – что это такое? Прежде всего, важно знать, что гиперметропия – это не болезнь. Это расстройство, характеризующееся изменениями формы и размера глазного яблока. Наиболее распространенной является осевая детская дальнозоркость, для которой типично отклонение в переднезадней оси глаза. Можно сказать, что дальнозоркие зрительные органы рассматриваются, как не полностью развитые, характерны задержкой в своем росте.
При рождении почти каждый человек в равной степени дальновидный, и с ростом всего тела увеличивается сагиттальная длина органа зрения. У новорождённых средняя длина глаза составляет около 18 мм, в два или три годика – уже 23 мм. От 4 лет до 14-летнего возраста ребёнка рост замедляется примерно на 0,1 мм в год. Длина глазного яблока в старшем возрасте составляет около 24 мм, что не относится к гиперметропии обоих глаз – в таком случае длина короче. Значение отклонения определяет степень расстройства. Степени у детей и взрослых классифицируются следующим образом:
- гиперметропия низкой степени (плюс 2 диоптрии, +2D);
- гиперметропия средней степени (плюс 5 диоптрий, +5D);
- гиперметропия высокой степени (плюс 5 диоптрий и выше).
От степени расстройства зависит и лечение дальнозоркости у детей, выбор метода коррекции (первая степень, как правило, не требует коррекции, применяются специальные упражнения).
Укорачивание переднезадней оси глаза редко превышает 2 мм. Уменьшение длины на один миллиметр представляет изменение преломления около плюс 3 диоптрий.
Важно! Улучшение зрения (в большинстве случаев) в детском возрасте отличает гиперметропию у детей от возрастной дальнозоркости, называемой пресбиопией.
Дальнозоркие новорождённые и развитие зрения
Естественная дальнозоркость у детей связана с формой глазного яблока. Новорождённые при рождении имеют несовершенное зрение. Их глаза незрелые, и внешний мир они воспринимают не четко. Поэтому нет никакого смысла говорить с ними на расстоянии большем, чем 25 см – они вас будут видеть размыто. Постепенно, медленно малыш строит зрительный контакт с окружающими людьми. В скором времени он может смотреть на предлагаемую игрушку, около 2 месяцев начнет следовать за ней взглядом. Иногда бывает так, что один глаз щурится, но в течение 6 месяцев не нужно беспокоиться – в это время развиваются детские глаза, взаимодействие обоих глаз и зрительных центров в головном мозге. Таким образом, дальнозоркость у детей до года не требует коррекции. Если у годовалого ребенка сохраняется определенная степень расстройства, нужны некоторые ограничения зрительного напряжения. Об этом предупреждает доктор Е.О. Комаровский, который также рекомендует чаще бывать с малышом на улице – это поспособствует ускорению улучшения зрения.
В возрасте шести лет маленький человек может видеть так же, как взрослый. До этого времени, однако, могут возникнуть ошибки, способные нарушить нормальное развитие зрения. Во время своего пребывания в роддоме, новорождённые в контексте общего исследования проходят скрининг для обнаружения катаракты. Критический период для зрительного развития – это первый год жизни, когда начинает формироваться бинокулярное зрение.
Как было упомянуто, врожденная дальнозоркость у детей – нормальное явление. Лишь примерно у 6% маленьких пациентов значения гиперметропии остаются повышенными, что в дальнейшей жизни может привести к косоглазию и амблиопии. Эти расстройства, как правило, диагностируются до 8 лет. Развитие зрения завершается в период полового созревания, около 15-летнего возраста.
Развитие расстройства
В случае присутствия дальнозоркости у детей, глаз не в состоянии сфокусировать зрение на близко. В общем, это расстройство проявляется так, что человек не имеет проблем с созерцанием удаленных объектов, но не может сосредоточить зрение на близких предметах. Дальнозоркие люди могут иметь проблемы с чтением и письмом, вырезанием, склеиванием…
Дальнозоркость у детей 1 года, чаще всего, вызвана врожденной краткостью переднезадней оси глазного яблока. Световые лучи преломляются за сетчаткой, а не на ней.
Важно! Поскольку глаза способны частично компенсировать эту проблему за счет увеличения аккомодации, дальнозоркость у детей до 3 лет не может быть очевидной.
Расстройство вызывает повышенную утомляемость и головные боли от чрезмерной аккомодации. Дефектное зрение, как и любой офтальмологическое расстройство, может вызвать замедление психомоторного развития. Поэтому родителям с дальнозоркими детьми нужно проконсультироваться с офтальмологом. При необходимости лечащий врач назначит коррекцию.
Что вызывает гиперметропию
За многие случаи рефракционных расстройств, к которым относится и гиперметропия, ответственна генетическая предрасположенность. Но также люди страдают от дальнозоркости любой степени, не имея генетической предрасположенности к этому расстройству.
Кроме того, определенную роль в развитии дальнозоркости и ее степени играют экологические факторы. Однако, наследственность остается наиболее известной причиной, в особенности высших форм этого расстройства (как и других офтальмологических болезней).
Следующими факторами, участвующими в формировании дальнозоркости, являются:
- плоская роговица;
- недостаточное значение преломления;
- маленькая толщина линзы;
- врожденный маленький зрительный орган (микрофтальм);
- короткая длина сагиттальной оси глаза;
- воздействие некоторых лекарств;
- травмы.
Дальнозоркость также может быть вызвана некоторыми заболеваниями (рак, отслойка сетчатки и т.д.). У пожилых людей провоцирующими факторами является уменьшение преломления линзы, диабет. Смещение линзы назад из-за болезни или травмы, афакия (отсутствие интраокулярной линзы – хрусталика) также может быть причиной гиперметропии.
Как определить дальнозоркость у малыша
Внимательными должны быть все родители, особенно в семьях, где в анамнезе имеются расстройства зрения. Здесь существует высокая вероятность унаследования офтальмологического нарушения. Многие родители, однако, сосредоточиваются на расстройстве в тот момент, когда дети начинают ходить в школу, могут возникать проблемы в отношении школьных занятий.
Дальнозоркость у ребенка в 2 года может выражаться следующим образом:
- во время игры он приближает предметы к глазам, меняет расстояние рассмотрения;
- при рисовании наклоняет голову над столом;
- малыш имеет неестественный наклон головы – таким образом он может компенсировать косоглазие;
- периодически закрывает один глаз;
- дальнозоркие дети быстро устают при деятельности на близких расстояниях;
- они не сосредоточивают внимание на деталях (на картинках, игрушках);
- садятся, как можно, ближе к телевизору;
- ошибочно определяют расположение предметов.
Важно! В случае возникновения каких-либо сомнений, проконсультируйтесь с педиатром или офтальмологом. Он оценит присутствие и степень расстройства в раннем возрасте, и порекомендует возможности, как можно исправить.
Как помочь малышу
Ниже представлены некоторые советы, соблюдение которых поможет сохранить здоровье глаз и зрение.
- Ежедневное пребывание на естественном дневном свете – научные исследования указывают на то, что каждый человек должен проводить, как минимум 30-60 минут в день на открытом воздухе, при естественном дневном свете. Это правило не означает прямого воздействия солнечного света!
- Ограничьте просмотр телевизора и игры на компьютере. Они являются источниками искусственного света, непосредственно влияющего на качество нарушенного зрения. Максимальный срок для ТВ/компьютера – 30 минут/день в общей сложности.
- Включите в дневной режим физическую активность. Вид деятельности не имеет значения – важна оксигенация организма, предпочтительно, на открытом воздухе.
- Если малыш уже носит очки при дальнозоркости, пусть снимает их всякий раз, когда это возможно.
- Обеспечьте сбалансированный рацион, богатый витаминами и минералами. Включите в него, как можно, больше свежих фруктов и овощей (особенно, полезны листовые зеленые овощи – шпинат, капуста, салат и т.д.). Избегайте белого сахара (сладости, газированные напитки) – его можно заменить тростниковым сахаром. Следите за соблюдением питьевого режима.
Контактные линзы и очки
С какого возраста можно носить контактные линзы? Возраст не является лимитирующим фактором использования линз, это личный вопрос, зависим от определенного ребенка, его мотивации, ответственности и умения использовать контактные линзы. Лечение дальнозоркости у детей младшего возраста предполагает ношение очков, дети старшей возрастной группы могут использовать линзы.
Линзы, как правило, носятся в течение всего дня. Режим ношения очков определяется врачом в зависимости от определенного состояния. Обычно, при низких степенях дальнозоркости можно носить очки только в школе; в случае средней или высокой степени расстройства, возможно придётся носить их постоянно. Важную роль играет наличие связанного косоглазия, амблиопия или астигматизма – при этих расстройствах коррекция, в основном, постоянная.
Профилактика дистрофии сетчатки
Для того, чтобы снизить риск развития дистрофии сетчатки, необходимо соблюдать такие правила:
- Позаботьтесь о том, чтобы рабочее место было правильно освещено.
- Любая нагрузка на зрительные органы должна сопровождаться периодическим отдыхом.
- Необходимо раз в год посещать офтальмолога.
- Рацион питания должен состоять из продуктов, содержащих витамины и микроэлементы, необходимые для нормального обмена веществ.
- Нужно отказаться от вредных привычек (алкоголь, курение).
Массаж и упражнения укрепляют зрительные органы и нормализуют поступление к ним крови. Следите за своим здоровьем. Обращайтесь к врачу при первых признаках возникновения заболевания, чтобы начать лечение вовремя.
Механизм развития
Регматогенная отслойка сетчатки — многофакторное заболевание. Это патология первичного характера, являющаяся следствием разрыва нервной ткани.
Существует два основных механизма развития недуга:
- Возникновение регматогенной отслойки сетчатки глаза на фоне истончения данного слоя. Как правило, подобное состояние появляется в процессе естественного старения организма. У многих людей недуг никак себя не проявляет, вместе с тем он может представлять опасность для здоровья. С течением времени на сетчатке образуются дефекты сквозного характера, посредством которых под нее начинает проникать жидкость из стекловидного тела, провоцируя отслоение. Кроме того, нередко зоны дистрофий возникают после травмирования глаза.
- Возникновение регматогенной отслойки сетчатки глаза из-за натяжения. Стекловидное тело — это вещество гелеобразного характера, которое на 99 % состоит из воды. Оно очень плотно связано с сетчаткой в месте основания последней, наиболее слабо — в зонах локализации крупных кровеносных сосудов. В процессе естественного старения организма стекловидное тело разжижается, происходит растяжение сетчатки. В результате возникает отслойка, которая не всегда сопровождается разрывом ткани.
Так как заболевание носит многофакторный характер, в большинстве случаев у пациентов выявляются сразу оба механизма. Риск возникновения регматогенной отслойки глаза существенно возрастает под воздействием провоцирующих факторов.
Возможные осложнения и последствия
Хирургическое вмешательство на сетчатке глаза – довольно-таки опасная процедура. Сразу после ее проведения у пациента могут присутствовать недомогания и крайне неприятные ощущения.
Чтобы избавиться от них максимально быстро, рекомендуется четко соблюдать рекомендации на восстановительный период. Если вы будете их игнорировать, существует высокая вероятность возникновения негативных последствий.
Среди них:
- Воспалительный процесс. Обычно подобное состояние проявляется в виде мощного покраснения глаз, слезотечения и зуда. Чтобы не допустить подобного последствия, рекомендуется регулярно капать глаза антисептическим средством. Лучше всего продолжать это в течение 2 недель.
- Снижение остроты зрения. В первые несколько дней вы можете заметить, что зрение у вас нечеткое, очертания предметов определять крайне тяжело. На протяжении 2-3 месяцев вам придется носить очки с разными диоптриями. Кроме того, в течение года следует регулярно посещать лечащего врача для подробной диагностики.
- Косоглазие. Одно из наиболее распространенных осложнений отслоения сетчатки. Статистика показывает, что подобная проблема встречается у половины людей, которые перенесли операцию на роговице. Чаще всего косоглазие возникает из-за повреждения мышц глаза.
- Повышенное внутриглазное давление. Состояние, которое при отсутствии полноценной коррекции может привести к развитию глаукомы. Чтобы избавиться от этой проблемы, пациенту необходимо повторное хирургическое вмешательство.
- Повторное отслоение. Вероятность такого исхода составляет 25%. Чаще всего такое состояние удается купировать повторным хирургическим вмешательством.
- Кровоизлияние. Подобное состояние возникает из-за ошибок, которые совершил врач во время хирургического вмешательства.
- Сужение полей зрения. Чаще всего это возникает на фоне неправильно выбранной мощности для лазеркоагуляции.
Возможные осложнения
Без своевременного вмешательства при ангиопатии можно ожидать обратимое изменение сетчатки глаза, гипоксию тканей и кровоизлияния. Изменению подвергаются и непосредственно сосуды сетчатки. В свою очередь они сильно деформируются и теряют проводимость крови. В некоторых случаях возможна полная потеря зрения.
Осложнения могут провоцировать различные вредные привычки, повышенное артериальное давление, наследственные болезни сосудов, ожирение, высокий уровень холестерина.
Факторы риска
Среди факторов риска можно упомянуть как внешние, так и внутренние причины. Высока вероятность разрывов у лиц с диагнозом “миопия”, когда увеличенное в размерах глазное яблоко вызывает истончение и разрывы оболочки. В пожилом возрасте патологию провоцируют структурные дистрофические изменения стекловидного тела, приводящие к перерастяжению сетчатки.
Патологические изменения глазного дна, потуги во время родов, гипертоническая болезнь, сахарный диабет и сосудистые заболевания повышают риски ОС. Все они связаны с чрезмерным натяжением и истончением сетчатки. Серьезные разрывы наблюдаются под действием травматических факторов и хирургических вмешательств. При воспалительных процессах в субретинальной зоне скапливаются излишки жидкости, оказывающие давление на сетчатый слой.
ВАЖНО! Каждый пятый ребенок, родившийся раньше положенного срока, страдает ретинопатией. У недоношенных детей недостаточно развитая сетчатая оболочка имеет склонность к разрывам.
Противопоказания в отношении оперативных мер при отслоении сетчатки глаза
Каждая разновидность хирургического вмешательства имеет ряд ограничений. Например, витрэктомия запрещена в следующих случаях:
- При сильных изменениях в сетчатой и роговой оболочке. В этой ситуации операция не принесет желаемого результата;
- Значительное помутнение роговицы. Патологию можно рассмотреть невооруженным взором, она представлена в виде бельма на глазу.
Пломбирование имеет следующие противопоказания:
- Непрозрачность стекловидного тела;
- При выпячивании склеры.
Лазерокоагуляция не рекомендована при:
- Гемартрозе глазного дна;
- Непрозрачности органа зрения;
- Обширном отслоении сетчатки;
- Аномалии сосудистой системы радужной оболочки.
| Также не стоит забывать об ограничениях при индивидуальной непереносимости наркоза или наличии аллергической реакции на анестезирующее вещество. |
Нельзя выполнять оперативное вмешательство при выявлении сильных воспалительных процессов. По этой причине прежде чем назначать процедуру доктор отправляет пациента на ряд дополнительных обследований. Необходимо сдать все анализы, пройти флюорографию и избавиться от кариеса. Вернуться к оглавлению