Что такое катаракта?
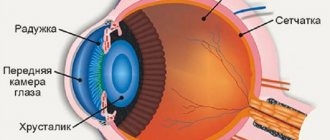
Катаракта глаза – это болезнь, которая характеризуется либо полным, либо частичным помутнением вещества хрусталика глаза, либо его капсулы. Сопровождается патология снижением зрения, либо его потерей.
Несмотря на то, что чаще всего встречается катаракта именно у взрослых людей, старше 50 лет, всё же это заболевание характерно для любого возраста. Различают несколько видов катаракт. К таковым относят травматическую, врожденную, осложненную и лучевую катаракту.
Развитие катаракты можно несколько отсрочить, однако, чем старше человек, тем больше вероятность обнаружить у себя эту патологию зрения.
Согласно мировой статистике, в мире больных катарактой насчитывается около 17 000 000 людей. И большая часть из них – старше 60 лет. В 75 лет катаракту имеют 26% мужчин и 46% женщин. А среди тех, чей возраст уже перешел за 80, уровень заболевания катарактой доходит до 90%.
Содержание:
Симптомы катаракты
Катаракта имеет несколько степеней поражения и в зависимости от этого будут варьироваться симптомы, тем не менее, к основным из них можно отнести:
- Возникновение двоения в глазу, в том случае, когда второй в это время закрыт. Это ранний симптом, по мере того, как болезнь прогрессирует, он исчезает.
- Нечеткость картинки, расплывчатость образов, которая не корректируется с помощью контактных линз и очков. При этом плохо видны как близко, так и далеко расположенные предметы. Пациенты характеризуют такое зрение, как затуманенное, с образованием пелены.
- Появление вспышек и бликов, возникающих преимущественно ночью.
- Повышение светочувствительности глаза в ночное время. В целом ночное зрение ухудшается. Все источники света кажутся больному чрезмерно яркими, раздражающими глаза.
- При обзоре источников света, человек с катарактой видит вокруг него ореолы. Человек с помутнением хрусталика не в состоянии управлять машиной, либо это дается ему с трудом, так как его ослепляют фары встречного транспорта.
- Восприятие цвета нарушается, все они становятся более бледными. Особенно трудно воспринимать человеку оттенки фиолетового и голубого цвета.
- Улучшение зрения, носящее временный характер. Этот симптом характеризуется тем, что человек, носящий ранее очки, с развитием болезни может от них отказаться. Однако этот временной отрезок непродолжителен и зрение вновь начнет ухудшаться.
- Если человеку часто требуется менять очки для зрения, есть повод задуматься о катаракте, так как эта болезнь имеет свойство прогрессировать и быстро снижать остроту зрения.
Симптомами катаракты становится появление полосок и мелькания пятен или различных шариков. Древние греки называли эту болезнь водопадом, поскольку при катаракте у человека возникает ощущение, будто его глаза покрыты пеленой, и он смотрит будто через запотевшее стекло.
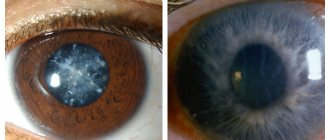
При катаракте глаза сложно читать, писать, работать с мелкими деталями. По мере «созревания» катаракты цвет зрачка вместо черного становится белым.
Признаки катаракты: на что обратить внимание?
Конечно, для того, чтобы поставить точный диагноз, необходимо проходить регулярные обследования у офтальмолога. Делать это надо ежегодно, стараясь не пропускать визитов к доктору, особенно если вам уже исполнилось 40 – 45 и более лет.
Самостоятельно же обнаружить катаракту на ранней стадии сложно, однако есть признаки, позволяющие заподозрить у себя или своих близких этот недуг:
Мельтешение перед глазами – штрихи, мушки
Сложности с выполнением мелкой зрительной работы
Окружающая действительность «желтеет»
Мир видится размытым и искажённым
В поле зрения сгущается туман
Радужные ореолы вокруг источников света
Снижается качество жизни: невозможно как раньше управлять автомобилем, читать газеты, наслаждаться вязанием свитеров и так далее. Виной всему – ухудшение зрения.
И самочувствие при катаракте также оставляет желать лучшего – глаза быстрее устают, человека, страдающего этим заболеванием, могут начать преследовать головные боли. Кстати, зачастую симптомы начинающейся катаракты списывают именно на усталость глаз, не предполагая, что за этим может скрываться опасное заболевание.
Признаки катаракты
Первый признак, который позволяет врачу заподозрить у человека катаракту – это возраст пациента старше 60 лет. При этом клиническая картина имеет характерные особенности. При осмотре офтальмолог наблюдает помутнения, которые могут быть расположены в различных частях глаза: в периферической доле хрусталика, либо напротив зрачка. Помутнения носят сероватый характер, иногда с белым оттенком.
В зависимости от того, к какому виду относится катаракта, офтальмолог будет наблюдать разнообразную клиническую картину, сопровождающуюся такими признаками:
- Передняя катаракта проявляется в виде белого пятна, имеющего четко очерченные границы. Когда она немного выдвинута вперед и заостренна, то такую катаракту называют передней пирамидальной.
- Если помутнение находится у заднего полюса хрусталика и представлена в виде круглого шара белого цвета, то говорится о задней полярной катаракте.
- Центральная катаракта определяется по таким признакам, как: шарообразный вид, место расположения – центр хрусталика, диаметр – 2 мм.
- О веретенообразной катаракте позволяет судить её форма. Такое помутнение представлено в виде тонкого веретена, располагается оно по всей длине хрусталика.
- Зонулярная врожденная катаракта имеет вид мутного ядра с прозрачными слоями.
- Помутнение всего хрусталика, разжижение его масс и дальнейшее образование плотной сумки – это признаки плотной мягкой катаракты.
- Диабетическая катаракта характеризуется появлением помутнений белого цвета в виде хлопьев. Располагаются они по все поверхности хрусталика, часто происходит изменение радужной оболочки.
- Тетаническая катаракта характеризуется такими же признаками, что и диабетическая её разновидность и определяется по признакам болезни, её вызвавшей (гипофункция паращитовидных желез).
- Токсическая катаракта чаще всего проявляется в виде помутнений, расположенных под капсулой хрусталика, с последующим распространением на корковые слои.
- Старческая катаракта имеет множество признаков и зависит от степени прогрессирования болезни: начальной, набухающей, зрелой и перезрелой.
Это наиболее часто встречающие признаки, позволяющие характеризовать катаракту и отнести её к тому или иному виду.
Разновидности
Несмотря на то, что осложненная катаракта отличается от обычных форм заболевания, стадийность ее развития остается без изменений. Каждый этап имеет свои характерные проявления.
- Начальная стадия.
Наблюдается инфильтрация во внутренних структурах глаза, однако существенных субъективных изменений зрения пациент может не замечать. Заподозрить осложненный вариант катаракты можно только в случае известных предрасполагающих факторов. - Незрелая форма.
Обычно к офтальмологу обращаются на этом этапе, когда отмечаются значительные изменения остроты зрения, связанные с помутнением хрусталика. Сама катаракта при этом только начинает приобретать отчетливые очертания, однако ее может быть не видно невооруженным взглядом. - Зрелая катаракта.
Характеризуется видимым изменением прозрачности – инфильтрат проявляется в виде светлого пятна в области зрачка и радужной оболочки. Помутнение хрусталика становится заметным для окружающих – это определяет существенный дискомфорт и косметическую проблему для пациента. - Перезрелая форма.
Обычно пациенты начинают лечение до этого этапа, однако в запущенных случаях возможна полная потеря зрения.
Также выделяют формы в зависимости от локализации и особенностей патологических проявлений катаракты:
- Набухающая.
Клинические случаи отличаются менее выраженным помутнением достаточно длительный срок, а также уменьшением объема передней капсулы глаза. - Заднекапсулярная.
Симптомы в этом варианте нарастают быстрее за счет поражения задней капсулы хрусталика. Осложненная катаракта, в отличие от обычных форм патологии, чаще бывает заднекапсулярной. - Неполная осложненная катаракта.
Форма заболевания подразумевает наличие мутных пятен, которые нарушают нормальное зрение.
Осложненная катаракта может быть вторичной – как следствие выполненной операции по удалению поврежденного хрусталика с его последующей заменой интраокулярной линзой (ИОЛ).
Причины катаракты
Существует несколько позиций, определяющих этиологию возникновения и развития катаракты. Среди них можно выделить следующие:
- Сахарный диабет, приводящий к развитию диабетической катаракты и иные патологии щитовидной железы. В частности, титания, мышечная дистрофия и прочие.
- Курение и длительное злоупотребление алкоголем.
- Травмы глаза.
- Прием препаратов, относящихся к группе кортикостероидов.
- Продолжительное воздействие солнечных лучей на глазное яблоко.
- Возраст человека. Чем он становится старше, тем ниже способность организма сопротивляться токсинам, поступающим из внешней среды. К тому же снижается уровень антиоксидантов, заложенных природой.
- Отслойка сетчатки, иридоциклит, хориоретинит, синдром Фукса, глаукома и некоторые другие болезни приводят к нарушению метаболизма хрусталика и к развитию катаракты.
- Тяжелые инфекции, например, малярия, тиф, оспа и прочие.
- Анемия.
- Отравления организма, в частности таллием, нафталином и иными токсичными веществами.
- Кожные болезни, к которым относятся экзема, пойкилодермия Якоби, склеродермия, нейродермит.
- Ожоги глаз.
- Близорукость 3 высокой степени.
- Нельзя исключать наследственный фактор.
- Болезнь Дауна.
- Врожденные катаракты часто возникают на фоне того, что беременная перенесла тяжелые инфекции, например, краснуху, токсоплазмоз, грипп и т. д.
- Работа в горячих цехах, где высок риск облучения глаз.
По данным некоторых источников, более чем у 20 000 000 человек в мире данное заболевание стало началом возникновения слепоты.
Причиной катаракты может стать и плохая экология, отравление различными токсическими препаратами, ультрафиолетовое или лучевое облучение, также СВЧ и курение.
Профилактика катаракты
Катаракта – старения хрусталика глаза, поэтому профилактикой служат обще-оздоровительные меры, которые касаются образа жизни, питания и режима. Люди, сохраняющие физическую активность и правильное питание, могут если не избежать, то значительно отодвинуть старение хрусталика и организма в целом.
Существуют специальные рекомендации. Образование катаракты происходит под прямым воздействием ультрафиолетовых лучей, как катализатора свободных радикалов. Повреждение солнцем клеток хрусталика является пусковым механизмом его помутнения.
Аналогично влияют на глаз гормональные препараты, кортикостероиды и средства, повышающие чувствительность к УФ-лучам. Отрицательно действуют таблетированные контрацептивы и кофеин-содержащие напитки. После 40 лет обязателен контроль глюкозы крови и профилактический осмотр офтальмолога.
Что делать если появилась катаракта?
В первую очередь при проявлении первых симптомов катаракты необходимо обратиться к врачу. Диагностикой этой проблемы занимается офтальмолог. С помощью щелевой лампы он произведет осмотр и проверит остроту зрения пациента. Это позволит выявить патологии хрусталика глаза. Для определения осложнений на глазном дне, офтальмолог проведёт его исследование, предварительно с помощью капель расширив зрачок.
При постановке диагноза «катаракта» не стоит затягивать с лечением, даже если зрение не нарушилось. Стоит понимать, что эта болезнь имеет свойство прогрессировать, и чем больше будет мутнеть хрусталик, тем хуже будет видеть человек.
Развивающаяся катаракта влияет на качество жизни пациента и в итоге приведет его к полной слепоте, если не начать лечение. Помимо этого, длительное игнорирование терапии способно привести к разрастанию помутнения, повышению внутричерепного давления и развитию глаукомы. Далее происходит отмирание глазного нерва, который перестает иррадиировать нервные импульсы в мозг.
Согласно статистике, 12% пациентов подвержены быстрому прогрессированию катаракты и процесс полного помутнения занимает в среднем 6 лет. Чуть большая доля пациентов, которая составляет 15%, полностью потеряет возможность видеть спустя 15 лет. Основная доля больных, которая составляет 70%, будут нуждаться в хирургическом вмешательстве в среднем через 6 – 10 лет.
Итак, единственно верный ответ на вопрос: «Что делать если появилась катаракта?», — это отправляться на диагностику к врачу-офтальмологу и как можно быстрее начинать лечение.
Лечение осложненной катаракты
Консервативное лечение осложненной катаракты неэффективно
и крайне редко применяется на начальных стадиях заболевания, когда изменения хрусталика считаются обратимыми. Инстилляции капель местного действия и прием системных препаратов способны улучшить кровообращение и питание пораженных структур глаза.
В конечном случае без хирургического вмешательства не обойтись. Однако различные виды осложнений могут сильно затруднить проведение операции, повлиять на тактику ее выполнения и выбор оперативных методик. Чаще всего для лечения осложненной формы катаракты использует следующие технологии:
- интракапсулярная экстракция
– одномоментное извлечение хрусталика и капсулы. Чаще всего используют при сильном подвывихе хрусталика, когда цинновые связки, на которых удерживается естественный хрусталик в глазу, сильно ослаблены и неспособны выполнять свои функции. В этом случае имплантируется переднекамерная линза ИОЛ – Артисан (Artisan, производства Офтек “Канада”). - факоэмульсификация катаракты
– разрушение хрусталика с помощью ультразвука, процедура проходит быстро и безболезненно. Самая современная модификация это известной методики — факоэмульсификация катаракты активным потоком. - факоэмульсификация катаракты с фемтосекундным сопровождением
. Этот вид операции предпочтителен при удалении осложненной катаракты, так как разрушение помутневшего хрусталика осуществляется дистанционно с помощью фемтосекундного лазера, что значительно сокращает время проведения операции и уменьшает степень энергетического воздействия на глаз. Такое оперативное вмешательство более безопасно и наиболее щадящее для глаза пациента.
После удаления хрусталика следует вторая часть операции – имплантация индивидуально выбранной интраокулярной линзы
– искусственной ИОЛ. Сложность лечения осложненной катаракты заключается в том, что сопутствующие заболевания зрительного тракта могут негативно влиять на исход операции, и гарантировать полное восстановление зрения после лечения в таком случае офтальмологи не могут.
Важно обратиться к врачу вовремя – только раннее начало лечения, правильные действия доктора и полное выполнение всех рекомендаций пациентом могут привести к успешному лечению осложненной формы катаракты.
Стадии возрастной катаракты
Различают 5 стадий катаракты:
- передняя и задняя капсулярные катаракты;
- околоядерная слоистая катаракта;
- ядерная катаракта;
- корковая катаракта;
- полная катаракта.
Начальная стадия катаракты характеризуется появлением помутнения хрусталика не в оптической зоне.
Помутнение полностью закрывает хрусталик при зрелой катаракте. При данной форме заболевания человек может только различать световое освещение. Помутнение хрусталика происходит по периферии, то есть вне оптической зоны.
Существует незрелая катаракта, которая характерна помутнением в центральной части оптической зоны глаза. При этом нарушается острота зрения. Незрелая катаракта проявляется таким образом, что помутнения продвигаются в центральную оптическую зону. При незрелой катаракте помутнение хрусталика приводит к заметному снижению остроты зрения.
Существует ещё и перезрелый вид катаракты. При этом хрусталик становится молочно-белого цвета, поскольку вещество, из которого он состоит, разжижается.
Как быстро созревает катаракта?
По данным исследований, в среднем у двенадцати процентов людей, которые болеют катарактой, болезнь прогрессирует до очень серьезной стадии в течение четырех или шести лет. У пятнадцати процентов пациентов наблюдается медленное развитие болезни в течение десяти-пятнадцати лет. У семидесяти процентов пациентов прогрессирование катаракты происходит за 6–10 лет. Требуется обязательное хирургическое вмешательство.
Осложнения катаракты
Если катаракта была вовремя не диагностирована и не лечена, то она может привести к таким осложнениям, как:
- Полная слепота или амавроз. Именно катаракта стоит на первом месте среди болезней, приводящих к абсолютной потере зрения. При этом слепота не наступает резко, она надвигается постепенно. Если начать лечение вовремя, то этого осложнения удастся избежать. Диагноз амавроз ставится, когда зрение полностью утрачено.
- Вывих хрусталика. Это осложнение характеризуется тем, что происходит его полное смещение и отрыв от державшей связки. Зрение при этом резко ухудшается, а сам хрусталик подлежит обязательному удалению.
- Факолитический иридоциклит, который проявляется в воспалении ресничного тела и радужки. Человек испытывает сильные боли в глазу и голове, сосудистая сеточка становится синюшного или красного цвета, зрачок плохо двигается. Когда острый процесс будет устранен, встает вопрос об удалении хрусталика.
- Факогенная глаукома характеризуется вторичным увеличением давления внутри глаза из-за того, что хрусталик увеличивается в размерах. Хрусталик требует удаления и проводится терапия, направленная на снижение давления.
- Обскурационная амблиопия. Это осложнение часто проявляется у детей и становится следствием врожденной катаракты. Характеризуется тем, что сетчатка, не получающая сигналы извне, атрофируется и перестает функционировать, хотя до этого была здоровой. Лечение этого осложнения только хирургическое.
Чтобы избежать столь грозных осложнений, болезнь нужно вовремя диагностировать и лечить под руководством профессиональных врачей. Обращаться за помощью следует при проявлении первых симптомов.
Как вылечить катаракту?
Для того, чтобы вылечить катаракту, нельзя затягивать с обращением к доктору. Терапия может быть консервативной, в некоторых случаях показано хирургическое вмешательство. Что касается медикаментозных средств воздействия, то врачи назначают пациенту капли, которые улучшают метаболизм внутри хрусталика. Стимуляция обмена веществ способствует тому, что процесс образования помутнения замедляется. Если происходит перерыв в терапевтическом воздействии, то заболевание начинает прогрессировать вновь.
В большинстве случаев для лечения катаракты используют метод хирургического вмешательства. Современная медицина достигла таких высот, что человеку даже не придется ложиться в стационар. Большая часть операций проводится в условиях амбулатории и спустя непродолжительный отрезок времени пациент отправляется домой.
Методы, которые используются для хирургического лечения болезни разнообразны. В историю ушел ранее применяемый метод интракапсульной экстракции помутнения, так как он чреват развитием осложнений и часто приводил к травмам пациентов. Более современный способ хирургического вмешательства – это экстракапсульная экстракция катаракты, во время которой происходит полное удаление помутневших масс. При этом капсула хрусталика сохраняется и замещается гибкой и жесткой интраокулярной линзой.
Еще более современный метод – это удаление помутневших масс с помощью ультразвука. После чего вставляется интраокулярная линза. Этот способ хирургического вмешательства носит название факоэмульсификация. Сама процедура занимает мало времени и выполняется за 10 минут. При этом человеку не требуется введение общего наркоза, достаточно местного обезболивания. После факоэмульсификации пациенту назначают капли и наблюдение у офтальмолога по месту жительства.
Для того, чтобы послеоперационный период завершился быстрее и не вызвал осложнений, пациенту назначают специальные капли:
- Антибактериальным эффектом обладают Флоксал, Офтавикс, Торбекс.
- Способствуют снятию воспаления Диклоф, Индоколлир.
- Если глаз испытывает повышенную сухость, то назначаются заменители слезы, например, Оксиал или Систейн.
- К каплям, содержащим гормоны, относятся Максидекс и Офтан-дексаметазон.
Чтобы избежать осложнений, необходимо соблюдать рекомендации офтальмолога, которые сводятся к запрету на поднятие тяжестей и нахождение в пыльных помещениях. Также стоит опасаться переохлаждения и прогулок в ветреную погоду.
Не запускайте свою болезнь, поскольку при запущенных формах заболевания возможна полная потеря зрения, которое невозможно вернуть. При запущенной катаракте хрусталик набухает, и это становится препятствием оттока жидкости внутри глаза.
По теме: Восстановление зрения — как улучшить зрение естественным путем?
Глазные капли от катаракты
Для лечения катаракты используются разнообразные капли, направленные на остановку развития болезни и предотвращение осложнений после операции. Все они могут быть назначены только врачом-офтальмологом. Самостоятельное лечение болезни недопустимо.
Каталин
Каталин – это разработан и производится в Японии, является уникальным лекарственным средством, для профилактики и лечения возрастной и диабетической катаракты.
Благодаря действующему веществу капель – Пиреноксину, процесс превращения водорастворимых белков хрусталика в непрозрачные субстанции (создающие ощущение пелены на глазах) — прекращается и таким образом сохраняется его прозрачность.
Из-за регресса помутнения хрусталика, в ходе применения капель, отмечается снижение затуманенности зрения, нормализация светочувствительности, проходит ощущение двоение предметов в глазах. Препарат имеет хорошую переносимость.
Каталин применяется непрерывно, по 1-2 капли в глаз до пяти раз в день.
Существенный лечебный эффект Каталина отмечается уже через 3 мес. после начала применения.
Каталин подходит людям с диагнозом начальная возрастная катаракта; людям с появлением катаракты как следствия осложнения от сахарного диабета; людям, которым противопоказана операция по удалению катаракты; в качестве профилактики осложнений после операции по удалению катаракты.
Офтан Катахром
Это глазные капли с антиоксидантным и метаболическим эффектом, замедляющие развитие катаракты благодаря комбинированному составу. Препарат производится в Финляндии и уже более 10 лет продается на российском рынке. Содержит в себе такие вещества, как никотинамид, цитром С, аденозин и прочие. Применение этого средства способствует тому, что в хрусталике нормализуется обмен веществ, активизируются процессы восстановления и окисления. Капли выступают в роли антиоксиданта. Преимущества использования средства заключается в том, что они не всасываются кровоток, а эффект наступает менее чем через минуту.
Использовать капли можно во время вынашивания ребенка, но лишь после консультации с доктором. Из наиболее частых побочных эффектов встречаются аллергические реакции, некоторое пощипывание и ощущение жжения в глазах. Очень редко может наблюдаться головокружение, повышение артериального давления и тошнота. Иногда человек страдает от обмороков и одышки.
Нельзя использовать средство у детей, не достигших совершеннолетия, а также при повышенной чувствительности к компонентам, входящим в состав капель. Важно воздержаться от ношения мягких контактных линз. Если возникает раздражение, то до момента его исчезновения не стоит садиться за руль автомобиля и работать с иной потенциально опасной техникой.
Квинакс
Капли, используемые для лечения катаракты, способствующие рассасыванию белков, формирующихся в хрусталике глаза. Помимо этого, Квинакс способствует активизации ферментов, содержащихся во влаге передней камеры органа зрения. Преимуществом капель является то, что они имеют низкую абсорбцию, не имеют побочных эффектов и не взаимодействуют с иными лекарственными средствами. Капли можно использовать при беременности и у детей лишь после консультации с врачом.
Важно применять средство на протяжении длительного времени, даже если лечебный эффект возникает в кратчайшие сроки. Нельзя закапывать Квинакс, предварительно не сняв контактные линзы. После внесения препарата следует выждать не менее 15 минут и только после этого ставить линзы на место. Если возникает временное нарушение зрения после закапывания, следует воздержаться от работ, связанных с напряжением зрения. Использовать капли показано при катаракте старческой, врожденной, травматической и вторичной.
Тауфон
Капли, используемые для лечения и профилактики катаракты, запускающие регенеративные процессы в тканях глаза. Тауфон способствует нормализации обмена веществ в глазном яблоке, улучшает обменные процессы. При катаракте курс лечения должен быть не менее 3 месяцев. В качестве побочных эффектов выделяют возможное возникновение аллергических реакций.
Капли можно применять при травматической, старческой, лучевой и прочих видах катаракты. Его не следует использовать в детском возрасте, а также при наличии повышенной чувствительности к основному действующему веществу (таурину). В аптеке можно приобрести без наличия рецепта.
Визомитин «Капли Скулачева»
Капли используются с целью предотвращения синдрома сухого глаза, часто назначаются в послеоперационном периоде. Помогают продуцировать собственную слезу, улучшают состав слезной пленки. Продолжительность применения зависит от степени выраженности симптомов и определяется лечащим врачом. Если существует необходимость, то препарат можно использовать с другими глазными каплями, в том числе и для лечения катаракты. Однако стоит выдержать интервал между внесением средств не менее 5 минут.
Побочные эффекты кроме аллергических реакций не отмечаются. Не следует использовать в период кормления грудью и во время вынашивания плода. Капли после вскрытия флакона остаются пригодными к использованию на протяжении 30 дней. Возрастное ограничение составляет 18 лет. Для приобретения требуется рецепт.
Глазные капли 999 от катаракты и глаукомы
Профилактическое и лечебное средство, способное снимать зрительное напряжение с глаз, выводить катаракту, тонизировать элементы глаза, снижать внутриглазное давление. Не следует использовать при выраженных глазных болях, при появлении аллергической реакции. Если имеются глазные инфекции, то предварительно необходимо проконсультироваться с офтальмологом.
Стоит понимать, что препарат не в состоянии заменить медикаментозное лечение, и служит профилактическим средством, обладающим некоторым оздоровительным эффектом.
Лечение
В случае, когда осложненная катаракта приводит к значительному снижению зрения, которое нарушает привычную пациенту деятельность, рекомендуется проведение операции по ее удалению.
Суть операции заключена в хирургическом удалении мутного хрусталика, с заменой его на интраокулярную линзу (ИОЛ). Интраокулярная линза – это оптическая система, которая в дальнейшем возьмет на себя функцию рефракции. В процессе операции, на капсуле выполняют микроразрез, далее — вещество хрусталика измельчают ультразвуком и удаляют из глаза. В оставшийся капсулярный мешок имплантируют интраокулярную линзу.
Подходящий моменто для операции — время стабилизации осложненной катаракты, с одновременной компенсацией основного заболевания (офтальмологического или общего). С этой целью проводят купирование острого воспалительного процесса в тканях глаза, добиваются ремиссии ревматоидного артрита, компенсируют уровень гликемии в случае сахарного диабета и пр. Противопоказаниями к выполнению оперативного вмешательства по поводу осложненной катаракты, могут служить:
- Слепота. Полное отсутствие светоощущения дает неблагоприятный прогноз для зрения, даже при условии успешно выполненной операции.
- Нестабильность ВГД. Перед проведением факоэмульсификации, необходимо добиться стабилизации цифр ВГД.
При обращении с осложненной катарактой в Московскую Глазную Клинику, пациенту гарантировано всестороння диагностика с определением первопричин заболевания и разработка индивидуального плана лечения, который будет включать участие врачей других специальностей.