Причины фиброз задней капсулы хрусталика
На образование состояние влияют многие факторы:
- остаточные явления помутнения после завершения процедуры;
- небольшая степень квалификации врача;
- некачественная модель интраокулярной линзы;
- офтальмологические или системные заболевания, вызывающие ухудшение качества зрения, сниженное поступление к глазному яблоку крови с питательными веществами и кислородом.
Перед проведением лечения врач выявляет причину развития вторичной катаракты. Если это системное заболевание, использование одной лишь лазерной дисцизии не поможет.
Причины возникновения
Ведущими факторами проявления заднекапсулярной катаракты являются:
- приём кортикостероидных препаратов на протяжении длительного периода времени;
- наличие такой патологии, как сахарный диабет, при нем в разы увеличивается риск двустороннего поражения органов зрения;
- заболевания органов зрения: увеит, глаукома, дистрофия развиваются в осложнённую катаракту;
- механическое разрушение хрусталика — любая травма органов зрения или головы может спровоцировать патологические изменения в хрусталике, этом случае влага попадает внутрь и становится причиной его набухания;
- проведение хирургических вмешательств по части офтальмологии, появляется в виде обострения после операции;
- усугубление после разных болезней организма;
- атеросклероз сосудов головного мозга;
- генетическая предрасположенность;
- вредные трудовые условия, тяжёлые отравления таллием, ртутью;
- радиоактивное, ионизирующее или ультрафиолетовое излучения;
- псориаз и онкологические заболевания кожных покровов;
- вредные привычки — злоупотребление алкогольными напитками, табакокурение.
Симптомы
Симптомы первичной и вторичной катаракты схожи, так как в обоих случаях образуется помутнение. Это влияет на следующие функции человека:
- снижение остроты зрения, которое постепенно прогрессирует, приводя к полной слепоте без осуществления лечения;
- повышенная чувствительность на действие яркого цвета, блики перед глазами;
- частые головные боли, возникающие из-за того, что пациент перенапрягает глазные мышцы;
- сильная усталость глаз.
Если пациент после факоэмульсификации катаракты испытывает эти симптомы, врач предполагает диагноз вторичного заболевания. Подтвердить его можно на основе инструментальных методов обследования.
Стадии и формы болезни
Для заднекапсулярной катаракты характерны последующие формы:
- начальная форма;
- незрелая катаракта;
- зрелая форма;
- перезрелая форма.
При начальной форме очевидные нарушения не проявляются, периодически образуется затуманенность зрения. Больной человек жалуется на двоение предметов, мушки, полосы перед глазами. Под капсулой начинают образовываться вакуоли, наполненные жидкостью. Эти изменения можно обнаружить при биомикроскопическом исследовании. Начальная форма продолжается разный период времени — от нескольких месяцев до года и более.
Для незрелой (набухающая) катаракта характерны серьёзные изменения хрусталика. У человека в значительной степени снижается зрение. Сам хрусталик становится больше и занимает больший объём глаз. Зрачок приобретает серо-белый оттенок. К этому присоединяется болевой синдром и повышение внутриглазного давления. Незрелая форма катаракты быстро переходит в последующую форму.
При зрелой форме проявляются все нежелательные симптомы заболевания. Наблюдается обезвоживание хрусталика. Он становится меньше, уплотняется и освобождает переднюю камеру. Человек с трудом различает цвета, предметы, но ещё видит световые лучи. Появляется серое помутнение в области зрачка. На этой стадии проводят оперативное вмешательство по удалению и замене хрусталика.
В период перезрелой формы человек полностью утрачивает зрение и обретает полную слепоту. Хрусталик разжижается и становится молочно-белого цвета. Остаётся небольшой остаток ядра, а капсула накрывается холестериновыми бляшками.
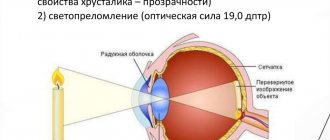
Диагностика помутнения задней капсулы хрусталика
Для диагностики состояния пациента врачу необходимо рассмотреть глазное дно с помощью щелевой лампы. Предварительно в глаза закапывают Атропин или подобные средства, которые на время устраняют аккомодацию зрачка. То есть при свечении щелевой лампы он не сужается.
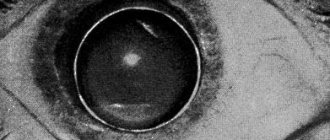
Врач обнаруживает помутнение задней стенки капсулы хрусталика. Это повод для проведения лазерной коррекции.
Заднекапсулярная катаракта обоих глаз
Быстрое проявление признаков заднекапсулярной катаракты обоих глаз способствует образованию конкретных подозрений относительно причины недомогания. Помимо, определение клинической картины заболевания облегчается при выявлении мертвой зоны, которая возникает при характерных для заднекапсулярной катаракты нарушениях хрусталика. Главным фактором воздействия катаракты этого вида является резкое ухудшение зрения, как вблизи, так и вдаль.
Выявление подобного диагноза в нашей клинике становится возможным при использовании таких методов, как:
- стандартные тесты на остроту зрения (они субъективны, поэтому требуют дополнительного исследования);
- определение полей зрения и его «мертвых» зон (при наличии);
- смеривание давления внутри глаз;
- ультразвуковое исследование;
- электрофизиологическое обследование.
Последние два пункта проводятся в отношении зрительного нерва и сетчатки. Если катаракта все же выявлена, к списку методов диагностики добавляется использование щелевой лампы. С ее помощью определяют зрелость и локализацию катаракты.
Профилактика
Для предупреждения развития фиброза задней капсулы хрусталика следует придерживаться следующих правил:
- ежегодный профилактический осмотр у врача-офтальмолога, особенно лицам, достигшим 50 летнего возраста;
- своевременная коррекция первичной катаракты до перехода болезни в стадию затвердения хрусталика;
- выбор квалифицированного врача с большим стажем работы для удаления первичной катаракты;
- периодический осмотр у офтальмолога для выявления состояния пациента после процедуры факоэмульсификации.
Вторичной катарактой страдает небольшой процент пациентов. Если вовремя выявить отклонение, его можно полностью устранить, прибегнув к лазерному методу лечения.
Признаки и симптомы
Выявить катаракту в начальной форме самостоятельно очень трудно. Тем более, если симптомы заболевания никак не проявляются. Основные показатели наличия данной патологии описаны ниже:
- ухудшается зрение на близком расстоянии — постепенно оно снижается и на дальние расстояния;
- исчезает часть поля зрения по центру изображения;
- в тёмное время суток возможно проявление вспышек или бликов;
- прогрессирует боязнь света — светочувствительность значительно увеличивается, однако болевого синдрома не наблюдается;
- изображение может раздваиваться;
- ухудшается восприятие цветов;
- многократная смена средств контактной коррекции, заднекапсулярная катаракта трудно поддаётся очковой коррекции;
- возможно, появление сильных головных болей, болевого синдрома и воспалительных процессов в органах зрения.
Катаракта у всех заболевших протекает по-разному и имеет разную скорость развития. С течением времени зрительная функция может утратиться чёткость изображения и полностью исчезнуть. При появлении вышеописанных симптомов необходимо проконсультироваться у врача для установления диагноза. Нельзя заниматься самолечением и игнорировать такие симптомы.
Лечение
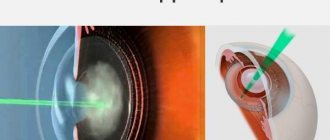
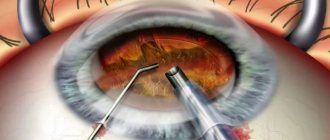
Избавиться от заднекапсулярной катаракты возможно только хирургическим путём. Оперативное вмешательство проходит одним из двух способов:
- Интракапсулярная экстракция катаракты. Такой метод лечения используют в исключительных случаях, поскольку в высшей степени травмируется глазное яблоко. Проводят операцию с применением специального прибора – криоэкстратора. Используя этот прибор, хрусталик и капсулу примораживают к металлическому наконечнику, потом вынимают через сделанный ранее разрез.
- Экстракапсулярная экстракция катаракты. Удаляют помутневший хрусталик при помощи микропореза и меняют его на линзу интраокулярного вида. Возможно, удаление только повреждённой части. Это сохраняет преграду между стекловидным телом и передней частью глазного яблока. Такой способ лечения имеет минус – наблюдается внушительное травмирование органа зрения.
Данные способы терапии заднекапсулярной катаракты допускают фрагментарную или полную замену хрусталика. После операции на глаза прооперированного человека прикладывают повязку. Она уменьшает риск возникновения осложнений или инфицирования.
Заживление после оперативного вмешательства протекает на протяжении 7-10 дней. На протяжении этого периода больному прописывают капли антисептического действия и антибиотики. Соблюдение всех рекомендаций врача содействует наискорейшему заживлению и восстановлению зрительной функции. Чаще всего зрение возвращается на 90-100%.
Диагностика
В публикациях и на научных конференциях специалисты отмечают сложности ранней диагностики заднекапсульного фиброза. Изредка его наличие удается обнаружить уже во время операции (в этом случае едва ли можно его считать послеоперационным осложнением), но гораздо чаще помутнение обнаруживается через некоторое время после имплантации ИОЛ. При этом жалобы пациента, как и данные объективного исследования, не позволяют четко определить: побочный ли это эффект хирургического вмешательства, или естественный (но слишком интенсивный) фиброз как следствие ампутации предусмотренного природой элемента, или патологическая реакция на присутствие пусть и биосовместимого, но все же инородного тела, или, наконец, это сугубо оптическая абберация, обусловленная браком или неудачно подобранными параметрами самой линзы (особенно если это сложная мультифокальная модель).
Ведущие специалисты в данной области, называет такую ситуацию «головоломной»; по их словам, можно «удалить линзу и не решить проблему» (если изначально помутнение имело эндогенно-органическую природу) или, наоборот, произвести повторное корригирующее микрохирургическое вмешательство на капсуле – и в результате все равно «получить недовольного пациента», если источником симптоматики в действительности была ИОЛ.
Лечение заболевания
Препарат может частично замедлить развитие болезни,но не остановить его.
Заднекапсулярная катаракта лечится только хирургически. Витаминные капли («Катахром») могут немного затормозить прогрессирование патологии, но в будущем все равно рекомендована оперативное вмешательство. Замена хрусталикового аппарата на интраокулярную линзу проводится под местной анестезией и не требует длительной реабилитации.
Почему возникает катаракта?
К причинам возникновения помутнений на задней капсуле относят:
- Возраст старше 40 лет. Сенильная (старческая) катаракта может протекать по этому типу.
- Ревматологические заболевания: болезнь Стилла;
- анкилозирующий спондилоартрит.
- системная красная волчанка;
- сахарный диабет;