Общее описание
Вывих хрусталика — это полная или частичная (вывих или подвывих) дислокация lens (хрусталика) из его нормального местоположения.
Дислокация хрусталика может быть врожденной или приобретенной. Врожденное нарушение местоположения lens является следствием недостаточного развития, частичного отсутствия цинновых связок. Приобретенное нарушение местоположения lens развивается в результате разрыва цинновых связок при тупой травме глаза либо дегенеративных изменениях связок и стекловидного тела (синильной, близорукости высокой степени, воспалительных процессов). Врожденная гетеротопия lens имеет обычно двусторонний характер, часто является стигмой дисплазии соединительной ткани.
Патогенез
В механизме развития врожденного варианта заболевания ведущая роль отводится слабости, частичному или полному отсутствию цилиарной связки. Для преимущественного большинства больных с генетической предрасположенностью характерен дефект синтеза коллагена или эластина, нарушение обмена белка. При частичном разрыве ресничного пояска хрусталик остается фиксированным к пристеночным слоям стекловидного тела, при полном – свободно перемещается в витреальной полости. Расширение зрачкового отверстия становится причиной дислокации в область передней камеры, обычно возникающей в положении «лицом вниз».
Нарушение крепления биологической линзы к ресничному пояску при катаракте влечет за собой дисфункцию связочного аппарата. При дальнозоркости перерастяжение цинновой связки ведет к ее частичному повреждению. Повышение офтальмотонуса или выполнение незначительной нагрузки потенцирует разрыв ресничного пояска и возникновение эктопии. При травмировании глазного яблока ресничный поясок является наиболее «слабым» местом, уязвимым к повреждениям. Это обусловлено тем, что ударная волна приводит не к разрыву капсулы, а к деформации и напряжению волокон цинновой связки. Инволюционные изменения хрусталиковых масс и связочного аппарата провоцируют эктопию у пациентов старческого возраста.
Клиническая картина
- Измельчение передней камеры на стороне смещения.
- Иридодонез.
- Определение края lens при исследовании в проходящем свете в виде дугообразной темной линии.
- Двойное изображение глазного дна при офтальмоскопии.
- При исследовании через lens изменение рефракции в сторону миопии, а при исследовании через область зрачка, лишенной lens, — в сторону гиперметропии. Нередки нарушения рефракции.
- Депрессия визуса.
- Афакия при дислокации lens в стекловидное тело.
Вывих lens в стекловидное тело чреват такими грозными осложнениями, как иридоциклит, вторичная глаукома, отслоение ретины. Если вывих случился впоследствии глазной травмы, то возможны такие осложнения, как заворот радужной оболочки, увеит, гемофтальм, отслойка сетчатки.
Прогноз и профилактика
Своевременная ленсэктомия в 2/3 случаев дает возможность полностью восстановить остроту зрения и нормализировать циркуляцию внутриглазной жидкости. У 30% больных развиваются тяжелые послеоперационные осложнения. Специфические методы профилактики не разработаны. Неспецифические превентивные меры включают использование средств индивидуальной защиты при работе в условиях производства (очки, маски). Для снижения вероятности вывиха пациентам с гиперметропической рефракцией показана коррекция зрительной дисфункции при помощи очков или контактных линз.
LiveJournal
Лечение вывиха хрусталика
- При подвывихе хрусталика — факоэмульсификация, хирургическая экстракция хрусталика с вживлением его искусственного аналога.
- При вывихе в переднюю камеру — экстракция хрусталика с вживлением его искусственного аналога.
- При вывихе в стекловидное тело — витрэктомия с экстракцией хрусталика и вживлением его искусственного аналога.
Прогноз в большинстве случаев благоприятный. При развитии осложнений зависит от эффективности проведенного лечения и уровня патологических изменений в сетчатке и зрительном нерве.
Диагностика
При физикальном обследовании выявляется снижение прозрачности переднего сегмента глаз, которое может сочетаться с признаками травматического повреждения. При движении глаз развивается факодонез, обнаруживающийся офтальмологом при фокальном освещении. При проведении пробы с мидриатиками реакции зрачков не наблюдается. Специальные методы диагностики включают использование:
- Бесконтактной тонометрии
. При измерении внутриглазного давления удается диагностировать его повышение. ВГД достигает критических значений только при нарушении оттока водянистой влаги. Подвижный вывих обуславливает незначительное повышение офтальмотонуса. - Визометрии
. Острота зрения резко снижается вне зависимости от степени прозрачности хрусталика. При дополнительном применении компьютерной рефрактометрии удается диагностировать миопический тип клинической рефракции. - УЗИ глаза
. При ультразвуковом исследовании выявляется дислокация в зону передней камеры или стекловидное тело. Определяется одно- или двухсторонний разрыв цинновой связки. Витреальная полость имеет негомогенную структуру. При фиксации хрусталика к сетчатке возникает её отслойка. Переднезадняя ось смещена. При полном разрыве капсула с основным веществом приобретают шаровидную форму. - Биомикроскопии глаза
. При травматическом генезе заболевания визуализируется инъекция сосудов конъюнктивы, очаги кровоизлияния. Прозрачность оптических сред снижена. Вторичные изменения роговицы представлены микроэрозивными дефектами. - Гониоскопии
. При направлении вектора смещения кпереди объем камеры глаза резко снижен. У пациентов с неполной формой патологии пространство, ограниченное радужной и роговой оболочками, глубокое, без патологических изменений. Угол передней камеры (УПК) имеет неравномерную структуру. - Оптической когерентной томографии (ОКТ)
. Исследование дает возможность определить характер расположения люксированного хрусталика, тип повреждения цинновой связки. ОКТ применяется непосредственно перед операцией для выбора оптимальной хирургической тактики. - Ультразвуковой биомикроскопии
. При врожденном варианте болезни методика позволяет обнаружить дефекты цилиарной связки на протяжении от 60° до 260°. Хрусталик смещен в горизонтальной и вертикальной плоскостях. Измеряется глубина повреждения роговицы.
В случае травматического происхождения заболевания пациентам дополнительно назначается рентгенография орбит в прямой и боковой проекции. В раннем послеоперационном периоде показано измерение ВГД бесконтактным методом. Для изучения характера циркуляции ВГЖ спустя 5-7 дней после операции применяется электронная тонография. В ходе исследования определяется риск развития глаукомы.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 10 | 20 | 20 | 20 | 20 | 20 | 20 | 10 | 20 | 20 | 20 | 20 | 20 | 20 |
Причины травмы
Патология имеет большое количество факторов прогрессирования. Человек может родиться со сдвигом хрусталика по причине наследственной предрасположенности у людей с патологиями:
- Марфана;
- Книста;
- Элерса-Данлоса.
Также могут спровоцировать такое состояние генетическая гиперлизинемия и нехватка сульфитоксидазы. Одной из часто встречаемых причин проблемы становится негативное воздействие на глаза. Это могут быть тупые травмы, проникающая травма. Повреждение может сопутствоваться катарактой, пороком развития цилиарной связки и дальновидностью.
Симптомы
Один из явных признаков вывиха хрусталика — это подергивание радужной пленки. Открытая камера глаза становится неровной скачкообразной, более суженной в ту сторону, куда сдвинут хрусталик. Но отличить такие изменения сможет только специалист. Сам человек отметит только понижение зрения или двоение в глазах.
Для неврожденной формы типична приступообразная боль с момента сдвига, резкое понижение возможности органа зрения по отдельности наблюдать две точки. С течением времени болезненность только усиливается. Конъюнктива начинает краснеть, пациент начинает испытывать сильный дискомфорт. Осложнения патологии могут спровоцировать вторичную глаукому. Возможна абсолютная потеря зрения.
Чем опасно отклонение?
В тяжелой степени патологии или при несвоевременном лечении развиваются следующие осложнения:
- Вторичная глаукома. Выражается в стойком повышении внутриглазного давления.
- Иридоциклит. Возникает при попадании патогенных микроорганизмов на радужную оболочку и цилиарное тело. Опасность недуга в распространении бактерий во все структуры глаза, а также сращением зрачка.
- Отслоение сетчатки. При этой патологии происходит отторжение сетчатой от сосудистой оболочки и опасно полной утратой зрения.
Осложнением подвывиха хрусталика нередко становится грыжа стекловидного тела, которая образуется вследствие дефекта структур, находящихся около СТ. Может привести к помутнению роговицы и снижению зрения. Тяжелые последствия нередко развиваются и после хирургического вмешательства. К таким относятся смещение интраокулярной линзы, послеоперационный астигматизм, отек роговой оболочки.
Изменения формы, размеров и другие аномалии хрусталика
Лентиконус
— изменение формы поверхности хрусталика, встречается редко и является преимущественно врожденной аномалией, однако известны случаи лентиконуса травматической этиологии. Он может быть передним, задним и внутренним (рис. 100), преимущественно является односторонним. Передний лентиконус представляет собой конусовидное, реже шаровидное выпячивание передней поверхности хрусталика в переднюю камеру. При заднем лентиконусе аналогичное выпячивание задней поверхности хрусталика обращено в сторону стекловидного тела. Внутренний лентиконус характеризуется конусовидным выпячиванием, обращенным в толщу хрусталика.
Рис. 100. Лентиконус: а — передний; б — задний; в — внутренний
Патогенез аномалии недостаточно изучен. В происхождении переднего лентиконуса придают значение дефектам отшнуровывания линзы, слабой сопротивляемости передней сумки хрусталика, аномальному прикреплению зонулярных волокон или их отсутствию, спаянию линзы с задней поверхностью роговицы. Развитие заднего лентиконуса связывают с натяжением или разрывом задней капсулы хрусталика при обратном развитии эмбриональной артерии стекловидного тела. Не исключен воспалительный генез аномалии.
Степень выпячивания лентиконуса и диаметр его основания различны. Выступающий участок хрусталика в большинстве случаев прозрачен. В проходящем свете в этих случаях видны изменения, напоминающие каплю в масле, калейдоскопические явления. При помутневшем лентиконусе в проходящем свете определяется диск темного цвета на фоне красного рефлекса с глазного дна. На остальном протяжении хрусталик прозрачен.
При движении глаза передний лентиконус перемещается в направлении движения, задний — в противоположном. Характерна затушеванность передних фигурок Пуркинье. Рефракция в области лентиконуса — близорукость высокой степени, по периферии хрусталика — эмметропическая рефракция, дальнозоркость или близорукость высокой степени. Аномалия, как правило, сопровождается снижением остроты зрения и может быть причиной амблиопии.
Диагноз лентиконуса устанавливают на основании снижения остроты зрения и характерной клинической картины. Передний и задний лентиконусы следует дифференцировать от передней и задней полярных катаракт.
Лечебные мероприятия сводятся к профилактике развития амблиопии (расширение зрачка, тренировочные упражнения). При значительных размерах лентиконуса и резком снижении остроты зрения может возникнуть необходимость в удалении хрусталика.
Колобома хрусталика
— редко встречающаяся врожденная аномалия хрусталика, характеризующаяся наличием выемки по его экваториальному краю (рис. 101).
Рис. 101. Колобома хрусталика
Патогенез колобом хрусталика окончательно не выяснен. Считают, что основной причиной возникновения этой аномалии является полное или частичное отсутствие ресничного пояска на участке, соответственно которому образуется колобома. Не исключена возможность развития колобом хрусталика в постнатальном периоде вследствие механического давления различных плотных образований (кист, опухолей) на ресничный поясок.
Колобомы хрусталика могут образоваться на одном или одновременно на обоих глазах, чаще располагаются в нижнем либо нижневнутреннем квадранте и имеют эллиптическую, серповидную или треугольную форму. Чаще бывает одна выемка, значительно реже — две. Прозрачность хрусталика в большинстве случаев сохранена.
В области колобомы отсутствует ресничный поясок, изменены ресничные отростки. Колобома хрусталика может быть изолированной аномалией, однако чаще встречается в сочетании с другими врожденными дефектами глаз: микрофтальмом, колобомой радужки и хориоидеи. Небольшие колобомы хрусталика сами по себе могут не оказывать влияния на остроту зрения. При наличии других изменений глаза зрение снижено в различной степени. При больших колобомах, как правило, наблюдается хрусталиковый астигматизм, рефракция — чаще миопическая.
Диагноз колобомы хрусталика
устанавливают на основании характерной клинической картины при исследовании в проходящем свете и биомикроскопии. В большинстве случаев аномалию выявляют при расширенном зрачке.
Лечебные мероприятия при колобомах хрусталика сводятся к коррекции аномалии рефракции, если она имеется, при наличии показаний проводят лечение амблиопии.
Микрофакия
— врожденная аномалия, проявляющаяся в уменьшении размера хрусталика, связанном с остановкой его роста. Большинство авторов считают, что она всегда сочетается со сферофакией, однако известны случаи изолированной истинной микрофакии. Характерно двустороннее поражение. Микрофакия может наблюдаться как изолированная аномалия глаз или сочетается с общими конституциональными аномалиями. Сферомикрофакия является одним из проявлений синдромов Маркезани и Марфана.
Аномалия имеет семейно-наследственный характер. Возникновение микрофакии связывают с первичным дефектом развития ресничного пояска, растяжением и перерождением зонулярных волокон.
Признаками микрофакии являются:
уменьшение размера хрусталика, имеющего шарообразную форму, чрезмерно близкое прикрепление к экватору истонченных волокон ресничного пояска, иридодонез. При расширенном зрачке на всем протяжении виден экваториальный край хрусталика в виде золотого кольца. Нередко наблюдается помутнение хрусталика. Характерна миопическая рефракция глаза.
При микрофакии хрусталик легко ущемляется в зрачковом отверстии или выпадает в переднюю камеру, что приводит к резкому повышению внутриглазного давления, сопровождающемуся болями. В таких случаях показано срочное удаление дислоцированного хрусталика.
Сферофакия
— хрусталик шарообразной формы, в большинстве случаев сочетается с микрофакией, вывихами, а также общими конституциональными аномалиями. Представляет собой врожденную семейно-наследственную аномалию, возникновение которой связывают с дефектами развития ресничного пояска.
Клиническими проявлениями сферофакии являются шарообразная форма хрусталика, глубокая передняя камера глаза, иридодонез, близорукость. Могут наблюдаться вторичная глаукома, подвывихи и вывихи хрусталика.
Сферофакия лечению не подлежит. При появлении осложнений (глаукома, вывихи) требуется хирургическое вмешательство — антиглаукоматозная операция, удаление смещенного хрусталика.
Двойной хрусталик
— врожденная аномалия, при которой имеются два хрусталика разной величины, располагающиеся во фронтальной или сагиттальной плоскости. Аномалия встречается крайне редко. Возникновение бифакии объясняют задержкой обратного развития капсулопупиллярных сосудов, оказывающих давление на хрусталик во внутриутробном периоде.
Вдавления на поверхности хрусталика
— редко встречающаяся аномалия, характеризующаяся наличием эксцентричных ямкообразных вдавлений на задней поверхности прозрачного хрусталика.
Врожденная афакия
— врожденное отсутствие хрусталика и его следов. Аномалия встречается крайне редко, является следствием нарушений процесса отшнуровывания хрусталика в ранних стадиях эмбриогенеза; при этом не происходит дифференцирование покровной эктодермы, отсутствует зачаток хрусталика. Врожденная афакия, как правило, сочетается с другими дефектами глаза, а также конституциональными аномалиями.
От истинного врожденного отсутствия хрусталика отличают вторичную врожденную афакию, которая является следствием раннего внутриутробного рассасывания линзы. В этих случаях при исследовании в области зрачка, как правило, удается обнаружить остатки капсулы и соединительнотканные образования.
Лечение врожденной афакии
состоит в ее возможно более ранней оптической коррекции и лечении амблиопии.
Изменения хрусталика в связи с наличием остатков сосудистой капсулы наблюдаются весьма часто, являются следствием нарушения процесса обратного развития сосудистой сумки хрусталика, которое в норме должно быть закончено к 8-му месяцу внутриутробной жизни.
Встречаются различные варианты аномалии:
точечные помутнения задней капсулы хрусталика, остатки артерии стекловидного тела в виде тонкого беловатого тяжика у заднего полюса хрусталика, тонкие округлые линии на капсуле, отложения пигмента в виде отдельных точек и др.
Врожденные изменения, связанные с наличием остатков сосудистой сумки хрусталика, необходимо дифференцировать от приобретенных.
Рис. 102. Остаточная зрачковая мембрана
Остаточная зрачковая мембрана является врожденной аномалией развития мезадермальной ткани радужки, однако остатки ее могут быть тесно связаны с хрусталиком, в котором наблюдаются изменения в виде помутнения капсулы или вещества. Клинические проявления остаточной зрачковой мембраны весьма разнообразны. Это могут быть мелкие пигментные отложения игольчатой или звездчатой формы, формирующиеся в причудливые фигуры или нежную сеточку на передней поверхности хрусталика. Чаще зрачковая мембрана представляет собой пленчатое образование, соединенное нитями с радужкой в области малого артериального круга или зрачка (рис. 102).
Изменения положения хрусталика
Полные и частичные смещения хрусталика могут быть врожденными и приобретенными.
Врожденные вывихи и подвывихи хрусталика
Врожденные вывихи хрусталика (эктопии) в большинстве случаев имеют наследственную природу. Причиной эктопии хрусталика являются аномалии развития ресничного пояска (дефекты, частичная или полная аплазия), недоразвитие ресничного тела, ресничных отростков в связи с неправильным закрытием хориоидальной щели и давлением артерий стекловидного тела. Деструкция и нарушение целостности ресничного пояска происходит при наследственных поражениях соединительной ткани (синдромы Марфана, Маркезани и др.), нарушениях обмена серосодержащих аминокислот (гомоцистин).
Эктопия хрусталика может быть изолированным поражением, но чаще сочетается с другими врояеденными дефектами глаз:
колобомой и помутнением хрусталика, колобомой радужки и сосудистой оболочки, поликорией, аниридией и др. Нередко встречаются сопутствующие экстраокулярные врожденные аномалии и заболевания — косолапость, шестипалость, врожденный порок сердца, паховая грыжа, аномалии скелета и др.
Клинические проявления эктопии хрусталика многообразны и определяются степенью и направлением смещения, длительностью существования, наличием или отсутствием сопутствующих изменений глаза и осложнений. Процесс чаще двусторонний.
Вывих хрусталика в переднюю камеру
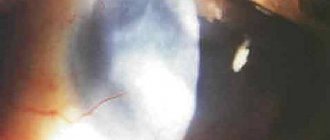
При полном вывихе хрусталик шарообразной формы находится в передней камере (рис. 103). Обычно он прозрачный, реже частично или полностью помутневший. Передняя поверхность хрусталика прилежит к задней поверхности роговицы, задняя — к радужке, отдавливая ее кзади и прижимая зрачковый край к передней пограничной мембране стекловидного тела. Зрачок, как правило, деформирован, особенно в тех случаях, когда на отдельном участке сохранены волокна ресничного пояска, которые, перекидываясь через зрачок, изменяют его форму. Зрение резко снижено.
Рис. 103. Вывих хрусталика в переднюю камеру
При вывихе хрусталика в переднюю камеру блокируются пути, оттока внутриглазной жидкости, что приводит к резкому повышению офтальмотонуса, вследствие чего появляются застойная инъекция, отек роговицы, боли в глазу, головные боли. При длительном нахождении хрусталика в передней камере развиваются дегенеративные изменения роговицы.
Полный врожденный вывих хрусталика в стекловидное тело
— редко встречающаяся аномалия.
Подвывих (сублюксация) хрусталика
— частичное смещение хрусталика. В области зрачка виден дислоцированный хрусталик, его экваториальный край, сохранившиеся отдельные истонченные волокна ресничного пояска (рис. 104). При незначительном подвывихе хрусталика о его наличии можно судить, лишь по косвенным признакам, а экваториальный край его удается рассмотреть только при расширенном зрачке. Направление-смещения может быть различным. Характерна симметричность направлений подвывиха на обоих глазах, в то время как степень смещения линзы, как правило, различна.
Рис. 104. Подвывих хрусталика
Смещенный хрусталик приобретает более правильную шарообразную форму, он может быть прозрачным или помутневшим. Целость передней пограничной мембраны стекловидного тела чаще сохранена; при ее нарушениях стекловидное тело может выступать в переднюю камеру. В тех случаях, когда хрусталик занимает около или более половины области зрачка, при офтальмоскопии получается двойное изображение глазного дна.
Рефракция при исследовании через хрусталик миопическая, через область, свободную от хрусталика, гиперметропическая. При подвывихе хрусталика наблюдаются неравномерная передняя камера, иридодонез, миоз, монокулярная диплопия, понижение остроты зрения. Осложнениями могут быть вторичная глаукома, кровоизлияния, отслойка сетчатки.
Эктопии хрусталика при врожденных синдромах
Синдром Марфана
— семейно-наследственное заболевание, которое передается, как правило, по аутосомно-доминантному типу. В основе заболевания лежит нарушение метаболизма соединительной ткани.
При синдроме Марфана наблюдается сочетание изменений глаз с поражением сердечно-сосудистой, костно-мышечной и других систем организма, расстройствами деятельности желез внутренней секреции, а также психики. Поражение сердечно-сосудистой системы проявляется в развитии пороков сердца, аневризм аорты, тромбозов вен и варикозных изменений вен и др.
Признаками поражения костно-мышечной системы являются арахнодактилия, долихоцефалия, ломкость костей, частые вывихи конечностей вследствие слабости связочного аппарата, контрактуры суставов, сколиозы, кифозы, воронкообразная грудь, крыловидные лопатки. Наблюдаются также недоразвитие подкожной жировой клетчатки, мышц, половых органов, опущение органов, удлинение кишечника и др. Наиболее часто встречается триада симптомов: гигантизм, арахнодактилия, эктопия хрусталика.
Больные с синдромом Марфана нередко умирают в раннем детстве, но могут доживать до зрелого и даже пожилого возраста.
Поражение органа зрения при синдроме Марфана наблюдается у 50—80% больных, нередко являясь одним из ранних признаков заболевания. Могут наблюдаться эктопия хрусталиков, катаракта, эмбриотоскон, косоглазие, нистагм, гипоплазия радужки, аниридия, изменение стекловидного тела, дегенерация и отслойка сетчатки, вторичная глаукома и др. К ранним признакам синдрома Марфана относят эмбриотоксон, гипоплазию радужки, особенно ее пигментной каймы.
В дальнейшем происходят деструкция стекловидного тела, разрушение волокон ресничного пояска и как следствие эктопия хрусталиков. Смещение хрусталиков всегда двустороннее, но степень смещения на каждом глазу, как правило, различна. Для болезни Марфана характерно преимущественное смещение хрусталиков кверху, а также кверху и кнаружи, что обусловлено деструкцией волокон ресничного пояска в нижних отделах. Эктопия хрусталика постепенно прогрессирует, увеличивается степень смещения его вплоть до вывиха в переднюю камеру.
Синдром Маркезани наследуется по доминантному и аутосомно-рецессивному типу. По многим признакам этот синдром противоположен синдрому Марфана. Характерными проявлениями служат маленький рост, укороченное туловище, шея и конечности, брахицефалия, ограничение подвижности в суставах, заболевания сердечно-сосудистой системы. Наблюдаются аномалии и заболевания органа зрения: эктопии хрусталиков книзу, сферофакия, микрофакия, миопия высокой степени, отслойка сетчатки, вторичная глаукома. Больные обычно умирают в возрасте 40—50 лет.
Гомоцистинурия
— наследственное заболевание, связанное с нарушением обмена серосодержащей аминокислоты — гомоцистина. Основными симптомами поражения глаз являются эктопия хрусталиков, катаракта, близорукость, дегенерация сетчатки. Эктопия хрусталиков наблюдается у 5% больных и появляется в ранних стадиях заболевания. В отличие от синдрома Марфана хрусталики всегда смещаются книзу, что обусловлено изменением волокон ресничного пояска в верхнем сегменте.
Синдром Ригера
— сочетание гипоплазии мезодермального листка радужки, деформации зрачка в форме щели и симптома Аксенфельда с аномалиями угла передней камеры и вторичной глаукомой. Могут наблюдаться эктопия хрусталика, врожденная катаракта, колобомы сосудистой оболочки, дермоидные кисты у лимба.
Синдром Элерса—Данлоса
— наследственное заболевание, симптомами которого являются голубая окраска склер, спонтанные вывихи хрусталика, кератоконус, эпикантус, повышенная ранимость кожных покровов, ломкость поверхностных сосудов, рецидивирующие гематомы, слабое развитие подкожной жировой клетчатки. Могут наблюдаться сколиозы, вывихи тазобедренных суставов, синдактилия, бронхоэктазия.
Как проявляется полная и частичная эктопия?
Полная эктопия глаза
Важно вовремя обратить внимание на симптомы вывиха или подвывиха. Главным признаком полной эктопии является иридодонез. Это подергивание радужной оболочки глаза. Дело в том, что при вывихе хрусталик постоянно вибрирует. Чувствительная ткань радужки соприкасается с биологической линзой и тоже начинает дрожать. Данный симптом виден невооруженным глазом. Иридодонез диагностируется также и при инструментальном осмотре. Качество изображения значительно ухудшается.
Важно: Вывих лодыжки: симптомы, экстренная помощь
Частичная эктопия диагностируется сложнее. Без щелевой лампы сложно рассмотреть какие-либо признаки патологии. Частичное смещение хрусталика лучше всего заметно в положении лежа. Иридодонез при подвывихе заметен не всегда. Часто для диагностирования данного симптома необходима биомикроскопия. Во время процедуры отмечается разная глубина сосудов с глазной жидкостью.
Зрение на начальных этапах частичной эктопии ухудшается незначительно. При вывихе биологической линзы диагностируется диплопия. Двоение присутствует, даже если один глаз закрыт. При эктопии в сторону передней глазной камеры офтальмолог замечает небольшую масляную каплю золотистого цвета на поверхности зрительного органа.