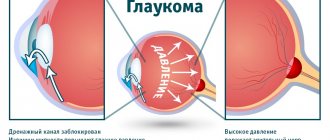
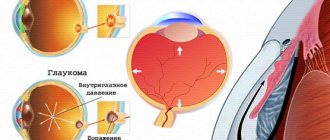
Глаукома – офтальмологическое заболевание, которое характеризуется повышением внутриглазного давления.
Это происходит за счет затрудненного или полного отсутствия оттока внутриглазной жидкости между камерами глаз.
Существуют медикаментозные и оперативные методы по лечению болезни. Последний вариант подходит людям, которым не помогают лекарственные капли. Существуют побочные эффекты и противопоказания к процедуре, поэтому рекомендуется предварительно проконсультироваться с врачом.
Показания к операции
Оперативное вмешательство показано для следующих состояний и заболеваний:
- глаукома с сильным затруднением или полным отсутствием выхода внутриглазной жидкости;
- повышенная концентрация пигмента в радужной оболочке;
- профилактика приступов глаукомы, во время которых резко повышается внутриглазное давление, что может привести к патологии сетчатки и зрительного нерва;
- аномалии строения внутриглазных камер, которые приводят к затруднению оттока жидкости;
- блокировка зрачка, которая затрудняет его аккомодацию.
Если пациент вовремя не провел оперативное вмешательство для снижения внутриглазного давления, у него могут возникнуть слепые пятна. То есть он не сможет видеть все пространство перед глазами. Постепенно давление будет повышаться, камеры глаз будут сдавливать соседние элементы глаз, что приведет снижению остроты зрения вплоть до полной слепоты.
При использовании только медикаментозных средств заболевание не устраняется. Поэтому большинству пациентов с глаукомой впоследствии рекомендуют хирургическое вмешательство.
Проведение операции
Процедура нужна для достижения нескольких задач: открытия угла передней камеры глазного яблока, предотвращения приступов глаукомы, которые могут привести к потере зрения, нормализации внутриглазного давления.
Лазерную иридэктомию проводит специалист поэтапно. Первым делом врач обезболивает орган зрения – закапывает раствором «Новокаина» или «Лидокаина». Далее прикладывается к глазу специальная гониолинза, с помощью которой обеспечивается обзор глаза в ходе манипуляции. Врач может использовать линзу Вайса или Абрахама. Затем направляется лазерный луч на выбранный участок радужки. Выбирается наиболее тонкий участок радужки с менее видимыми сосудами. Начинается прожигание отверстий для оттока лишней жидкости.
Длительность процедуры варьируется от 10 минут до 2 часов. Наиболее оптимальным и безопасным размером иридотомии считается 200-300 мкм. Для извлечения и иссечения края оболочки радужки врач использует изогнутые стерильные ножницы и специальный пинцет. После манипуляции остается маленький вырез в виде треугольника на краю радужной оболочки.
Противопоказания
Процедуру не рекомендуется проводить при следующих состояниях и заболеваниях:
- помутнение, отек, воспаление роговицы;
- острые инфекционные и вирусные заболевания глазного яблока;
- плоская форма передней камеры глаз;
- неврологическое заболевание, которое способствует расширению зрачка без способности к сужению;
- неоваскулярная глаукома;
- мышечные или неврологические заболевания, в результате которых человек не сможет продолжительное время удерживать голову в определенном положении.
Если противопоказание временное, врач переносит проведение оперативного вмешательства до полного выздоровления. Если же противопоказание абсолютное, процедуру не проводят вообще.
Закрытоугольная глаукома
Это патологическое состояние, когда внутриглазная жидкость не может нормально эвакуироваться из передней камеры глаза. Дренажная система для всасывания жидкости находятся в области угла передней камеры (он образован роговицей и периферическим краем радужной оболочки).
При состояниях, когда радужка подается вперед, этот угол закрывается и происходит повышение внутриглазного давления.
Закрытоугольная глаукома бывает первичная и вторичная.
Первичная глаукома обусловлена анатомическими особенностями глаза (слишком мелкая передняя камера, малый диаметр роговицы, увеличенная толщина хрусталика). В ситуациях, когда происходит расширение зрачка, возникает зрачковый блок: угол передней камеры перекрывается и внутриглазное давление повышается.
Вторичная глаукома вызвана другими причинами: перенесенные воспаления оболочек глаза, последствия травм, операций, применения некоторых лекарств.
Глаукома может осложняться острым приступом – резким повышением внутриглазного давления. Без своевременной помощи такое осложнение грозит потерей зрения.
Лечение глаукомы начинают с консервативных мер. Это режим постоянного закапывания капель, которые улучшают отток внутриглазной жидкости, а также средств, снижающие продукцию жидкости.
Если консервативное лечение оказывается неэффективным, прибегают к лазерному или хирургическому лечению.
Иридэктомия довольно часто применяемая операция при глаукоме. При этой операции удаляется участок пигментной оболочки глаза, и создается сквозное отверстие. Через него возможна свободная циркуляция водянистой влаги из задней камеры в переднюю, открывается угол передней камеры.
Преимущества лазерной иридэктомии
Процедура имеет множество преимуществ, выгодных для состояния здоровья пациента:
- процедура относится к малоинвазивным, потому что она не затрагивает соседние ткани вокруг радужной оболочки;
- при отсутствии осложнения после операции пациента выписывают домой через несколько часов после ее завершения, нет необходимости лежать в стационаре;
- стоимость процедуры невысока, поэтому ее могут позволить большинство пациентов с глаукомой;
- реабилитационный период проходит быстро, в большинстве случаев осложнений не образуется;
- внутриглазное давление снижается сильно, возможно полное восстановление функциональности глазного яблока;
- эффект для пациента обнаруживается в день проведения процедуры.
На данный момент процедура считается наиболее совершенной, осложнения от нее образуются крайне редко. Но все же врачи предварительно полностью обследуют состояние здоровья пациента.
Обследование перед иридэктомией
Обследование мало отличается от такового при других глазных операциях. Назначаются общие и биохимические анализы, рентгенография легких, электрокардиография, кровь на антитела к ВИЧ, сифилису, гепатитам.
Обязателен осмотр стоматолога и, при необходимости, санация зубов, а также осмотр ЛОР-врача. Хронические очаги инфекции могут вызвать осложнения в послеоперационном периоде.
При наличии острого инфекционного заболевания, воспалительных процессов операция будет отложена до выздоровления.
Из специальных обследований, помимо тонометрии глазного яблока, проводят гониоскопию, офтальмоскопию, исследование полей зрения, УЗИ или КТ глазного яблока.
При обычном осмотре угол передней камеры рассмотреть невозможно, гониоскопия позволяет оценить его и выбрать место для иридэктомии.
Подготовка к операции
Для проверки состояния здоровья пациента необходимо пройти следующие диагностические тесты:
- общеклинический анализ крови и мочи, биохимия крови;
- анализ крови на ВИЧ, гепатит;
- флюорография;
- мазок из глаза для обнаружения инфекции;
- электрокардиограмма;
- измерение внутриглазного давления;
- УЗИ глазных яблок;
- определение остроты зрения.
Офтальмолог может дополнительно назначить консультацию у ЛОРа, стоматолога. Если пациент получил допуск к операции, следует пройти правильную подготовку:
- за 2 дня до процедуры нельзя употреблять алкоголь;
- за 2 недели до операции нельзя применять новые лекарственные средства, о которых не был предупрежден хирург;
- последний прием пищи должен быть за 8 часов до проведения процедуры;
- в день операции следует принять душ, тщательно вымыть волосы и лицо;
- нельзя накладывать косметику на лицо непосредственно перед процедурой, инородные частички попадут на глазное яблоко, вызвав заражение.
При правильном прохождении подготовительного этапа снижается риск многих осложнений. Пациенту следует прийти в медицинское учреждение во время, назначенное офтальмологом.
Подготовка больного к иридотомии с помощью лазера
Перед тем, как назначать микрооперацию, пациент должен сдать ряд анализов: биохимический анализ плазмы крови, общий анализ урины и крови, резус-фактор, группа крови, свертываемость крови. Если у больного сахарный диабет, обязательно следует проконсультироваться с эндокринологом. Иногда делается электрокардиография, анализ на ВИЧ, рентген грудной клетки. Нередко офтальмолог рекомендует дополнительно проконсультироваться с отоларингологом и терапевтом. Если операция проводится ребенку, нужна консультация педиатра.
За 3-4 дня до манипуляции больному следует пройти курс миотиков. Они помогут максимально сузить зрачок органа зрения. Закапывать лекарственные средства нужно регулярно и по времени. Специалист может назначить капли под названием «Пилокарпин».
Проведение лазерной иридэктомии
Больному дают сменную одежду перед прохождением в операционной блок. Она стерильна, поэтому патогенные микроорганизмы не смогут попасть в глазное яблоко. На волосы надевают шапочку.
Сама процедура занимает 15-20 минут. После завершение процедуры пациенту рекомендуется остаться в медицинском учреждении на 2-3 часа. Если за это время осложнений не образовалось, его отпускают. Сразу после завершения операции возможна затуманенность зрения, поэтому человека должен забирать родственник или знакомый.
Этапы операции
Оперативное вмешательство проходит очень быстро, но включает в себя несколько этапов:
- применение местного анестезирующие средства, которое устраняет все ощущения в глазных яблоках на 1-3 часа, если у пациента сохраняется чувствительность, препарат закапывают повторно;
- на глаза надевают расширители, чтобы устранить риск непроизвольного моргания во время воздействия лазера;
- на глаза пациента надевают линзы, которые позволяют врачу рассмотреть область оперативного вмешательства с помощью микроскопа;
- хирург фиксирует луч лазера в необходимом участке;
- с помощью лазера осуществляются небольшие отверстия, которые не будет видно невооруженным взглядом, они помогают беспрепятственно выходить внутриглазной жидкости в заднюю камеру глаз, отток восстанавливается.
Процедура хорошо переносится пациентами, поэтому никаких кровоизлияний на роговице не образуется. Возможен небольшой дискомфорт сразу после прохождения действия от анестезирующего средства.
Особенности реабилитации
Поскольку лазерная иридэктомия бескровная и не нуждается в накладывании швов, серьезных осложнений и побочных явлений практически не бывает. После операции больной не испытывает болевых ощущений и дискомфорта. Чтобы предотвратить «заражение» инфекцией, врач выписывает антибактериальные лекарственные средства. Эти препараты направлены на ускорение и упрощение заживления радужки глаза.
Также могут быть назначены глазные капли для стабилизации давления: «Арутимол», «Окумед», «Проксодолол». В послеоперационный период человек должен больше отдыхать, не заниматься спортом и не переусердствовать с физическими нагрузками. Желательно не выходить на улицу во время плохой погоды: ливня, сильно ветра, тумана или снега.
Пациент должен придерживаться правил гигиены лица и глаз, в период реабилитации нельзя пользоваться агрессивными косметическими средствами. Возобновить использование косметики можно лишь после полного заживления и восстановления органа зрения. Глаза должны отдыхать, поэтому следует не ложиться поздно спать и во время работы прерываться, чтобы давать возможность органу отдыхать.
Рекомендуется временно отказаться от пагубных привычек и вести здоровый образ жизни. Обязательно пациент должен принимать медикаменты согласно времени и предписанию офтальмолога. При возникновении прежней симптоматики, неприятных ощущений, болевом синдроме или ухудшении зрения нужно проконсультироваться с лечащим доктором.
Плюсами операции являются: безболезненность; если в ходе операции не возникает осложнений, то ее проведение занимает всего лишь 15-20 минут; период восстановления занимает от 5 до 7 дней; практически не ощущается боли и дискомфорта в глазах после проведения манипуляции в послеоперационный период; доступная стоимость лазерной иридэктомии.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Реабилитация и послеоперационный период
Чтобы избежать осложнений для органов зрения, пациент должен правильно пройти реабилитационный период. Для этого офтальмологи советуют придерживаться следующих правил:
- ношение солнцезащитных очков на улице;
- продолжительный сон сразу после операции для восстановления сил;
- снижение нагрузки на глаза с помощью уменьшения времени, проведенного перед компьютером, телевизором, чтением книг;
- употребление всех лекарственных средств, которые назначил офтальмолог (антибактериальные, противовоспалительные);
- отсутствие физической нагрузки и занятия спортом на время реабилитационного периода, в последствие врач разрешит эту деятельность при отсутствии противопоказаний;
- повторный визит к офтальмологу для проверки состояния органов зрения;
- отсутствие воздействия на глаза (ношение контактных линз, трение руками, механические повреждения);
- нельзя загорать, посещать сауну и баню, купаться в горячей воде на время реабилитационного периода;
- запрещается употребление алкоголя;
- рекомендуется спать на боку, который противоположен от глаза, на котором производилось хирургическое вмешательство (если были задействованы оба глаза, возможен сон на спине).
Во время повторного приема у офтальмолога будет измерено внутриглазное давление, проведены дополнительные диагностические тесты. Если осложнений не образуется, врач постепенно отменит все запреты, вводимые во время реабилитационного периода.
Хирургическая иридэктомия
Хирургическая иридэктомия – это уже более инвазивная, более травматическая операция по сравнению с лазерной.
Существуют следующие виды иридэктомий:
периферическая иридэктомияПериферическая (базальная) иридэктомия. Назначается она при закрытоугольной глаукоме, когда другие методы лечения оказались неэффективными, при невозможности проведения лазерного лечения.
- Оптическая иридэктомия. Применяется для создания зрачка при его заращении, при бельме роговицы.
- Секторальная иридэктомия. Проводится в основном при меланомах радужки.
- Тотальная иридэктомия.
Накануне операции пациент получает успокаивающий препарат внутрь. Утром не завтракать. Операция проводится в условиях микрохирургической операционной под общей внутривенной анестезией.
Пациент лежит на столе, операционное поле вокруг глаза обкладывается стерильными салфетками.
Хирург работает с помощью операционного микроскопа. Делается разрез по краю роговицы, врач получает доступ в переднюю камеру глаза. Далее удаляется часть периферического участка радужной оболочки. Швы на роговицу не накладываются.
В некоторых методиках разрез делается в области склеры по краю лимба, в таких случаях накладываются швы.
Возможные осложнения иридэктомии
- Кровотечение из радужки. При этом применяют механический гемостаз (надавливание на глазное яблоко), а также применяются кровоостанавливающие препараты местно и парентерально.
- Кратковременная или стойкая внутриглазная гипертензия после операции. Купируется применением местных препаратов, а также приемом мочегонных (глицерин, мочевина, диакарб). В редких случаях требуется повторная экстренная операция.
- Гемофтальм как следствие неостановленного кровотечения.
- Воспалительные осложнения (ириты, иридоциклиты, увеиты, конъюнктивиты).
- Образование сращений спаек. Профилактика развития сращений – это назначение стероидных препаратов местно. Иногда при формировании спаек и сращений прибегают к лазерному лечению.
- Отслойка сетчатки.
- Фокальная катаракта (в основном после лазерной процедуры).
- Различные визуальные симптомы. Примерно у 17% прооперированных могут возникать зрительные помехи – тени, блики, двоение, световые пятна, призрачные изображения. Частота этих симптомов тем меньше, чем более закрыто веками место иридэктомии.
После операции
В течение часа после операции положение – лежа на спине. Затем можно встать.
Несколько дней могут наблюдаться нечеткость зрения, светобоязнь, туман в глазах. После лазерной иридотомии эти явления проходят быстрее.
В течение одной –двух недель необходимо соблюдать следующие ограничения:
- Спать только на боку, противоположном стороне операции.
- Не тереть глаза, не давить на них.
- Нельзя подвергать глаза длительному зрительному напряжению (чтение, просмотр телепередач, работа за компьютером, вязание, вышивание и т.д.)
- Не допускать попадание в глаз грязи, пыли, воды.
- Защита глаз от солнца, ношение темных очков.
- Избегать контакта с инфекционными больными и мест массового скопления людей.
- Не поднимать тяжести, не работать в наклон, не бегать и не прыгать в течение двух месяцев.
- Не посещать баню, сауну, не загорать.
- Избегать употребления острых, горячих блюд, алкогольных напитков.
- Применять назначенные врачом капли. Это могут быть противовоспалительные капли, капли с антибиотиками.
Посещение врача будет назначено еженедельно в течение первого месяца после операции.
Осложнения
Существует минимальный риск развития осложнений после операции:
- повреждение какой-либо части внутренней структуры глаз из-за неправильного применения лазера;
- увеличение внутриглазного давления;
- кровоизлияние в роговицу или во внутреннюю структуру глазного яблока;
- необходимость повторной операции;
- зарастание тканей и отсутствие эффекта;
- образование чрезмерно большого отверстия между камерами, из-за чего внутриглазная жидкость вытекает в большом объеме;
- снижение остроты зрения.
Чтобы снизить риск осложнений, рекомендуется правильно подготавливаться к операции, полностью проходить осмотр состояния здоровья, придерживаться рекомендаций реабилитационного периода.
Преимущества и недостатки
Процедура имеет несколько неоспоримых плюсов:
- Рядом расположенные ткани в процессе вмешательства не затрагивают, их целостность не нарушается;
- Коррекция проводится в амбулаторных условиях, нахождение в стационаре не требуется;
- Невысокая стоимость процедуры;
- Короткий восстановительный период;
- Лазер формирует новые протоки для вывода внутриглазной жидкости;
- Эффективность операции заметна сразу после осуществления коррекции.
По сравнению с остальными методиками риск появления осложнений при лазерной иридэктомии в несколько раз ниже. Но все же любая операция может привести к непредвиденным последствиям. К недостаткам данного типа коррекции относят:
- Спустя время сформированные отверстия затягиваются и приходится проводить повторное вмешательство;
- В некоторых случаях в области «дырочек», созданных на радужке, образуются сращения, они отрицательно сказываются на циркуляции внутриглазной жидкости;
- В процессе вмешательства сохраняется риск задеть кровеносные сосуды;
- Если отверстие сделано слишком большим, то возможно появление эффекта «второго зрачка».
Чтобы избежать развития осложнений, необходимо тщательно подходить к выбору клиники.
Отзывы пациентов
Евгений, 63 года: В 58 лет у меня обнаружили глаукому. Сначала пользовался лекарственными каплями, но затем эффект от них полностью устранился. Врач посоветовал мне применить лазерное лечение. Процедура очень быстрая, я прошел ее за 15 минут. Сейчас у меня глазное давление нормализовалось, но я периодически его измеряю у офтальмолога.
Анна, 57 лет: Для лечения глаукомы мне не назначали капли. Врач сказал, что они не помогут. Сразу назначил мне оперативное вмешательство – иридэктомию. Сначала я боялась, но все же прошла его. Внутриглазное давление нормализовалось, но у меня образовалась повышенная чувствительность глаз на действие яркого света. Поэтому мне приходится на улице постоянно носить солнцезащитные очки.
Возможные осложнения иридэктомии
Риск появления тяжелых последствий после хирургического вмешательства всегда остается. При данном методе он минимален. Возможные осложнения после лазерной иридэктомии:
- Повреждение частей структуры зрительного аппарата;
- В процессе коррекции или сразу по ее завершению может резко подскочить внутриглазное давление;
- Кровотечение (происходит при нарушении целостности сосудов);
- Спустя время требуется повторная операция;
- Сращивание тканей роговой оболочки, что вызывает обратный эффект от процедуры;
- Большое отверстие в радужке способно нанести серьезный вред зрительной функции.
В некоторых случаях коррекция не приносит ожидаемого результата. Чаще всего это связано с индивидуальными особенностями строения ока. Перед осуществлением вмешательства врач обязан предупредить пациента о возможных осложнениях. Операцию рекомендовано проводить на ранних этапах развития глаукомы, поскольку в дальнейшем повышается риск формирования рубцовой ткани. Вернуться к оглавлению
Эффективность лазерной иридэктомии как метода профилактики пигментной глаукомы
method of pigment glaucoma A.G. Schuko, T.N. Yur’eva, O.P. Mischenko, E.L. Vetarova, O.F. Hantakova
Irkutsk department of FGU «MNTK «Eye Microsurgery» named after acad. Fedorov S.N. Rosmedtechnology» Purpose: to evaluate effectiveness of laser iridectomy in various stages of pigment dispersion syndrome (PDS). Materials and methods: Firstly the retrospective analysis of PDS extent among patients of MNTK from 1991 to 2006 was performed. In period from 1991 to 1998 there were 24 of such patients. Next step was carrying out the prospective randomized ophthalmologic study which included 23 patients with PDS. Average age was 32, 5±4,1 years old. Beside standard examination methods ultrasound biomicroscopy, tonography, stress testing with mydriatics, gonioscopy, diafanoscopy and OCT of optic nerve were made. All patients had laser iridectomy in anamnesis with reconstructive effect which maintained during the observation period. Results and conclusion: zsLaser iridectomy in early clinical signs of PDS leads to complete anatomic and reconstructive functional result in 100% of cases.
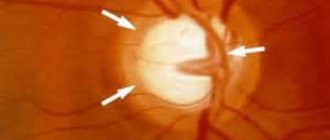
Пигментная глаукома согласно российской классификации, предложенной А.П. Нестеровым в 1975 г. [1], относится к первичной открытоугольной глаукоме. Европейское общество глаукоматологов в 2002 г. [4] классифицирует пигментную глаукому, как вторичную открытоугольную, обусловленную синдромом пигментной дисперсии (СПД). Как известно, СПД является латентной стадией пигментной глаукомы [3] и определяется как состояние, когда экзопигмента еще недостаточно для формирования необратимых изменений трабекулы, которые приводят к стойким нарушениям гидродинамики глаза, развитию глаукомной нейрооптикопатии и формированию собственно пигментной глаукомы. СПД развивается в юношеский период, характеризующийся завершением морфофункционального развития глаза, когда радужка и ресничное тело приобретают окончательную структуру и функциональную организацию. При этом миопический глаз, а миопия является одним из главных факторов риска СПД, достигает максимального размера, и в определенных условиях (мидриаз, физические упражнения, прыжки и т.д.), то есть при любой механической деформации радужки, ведущей к вогнутости ее периферической зоны, появляется кратковременный контакт между пигментным листком радужки и зонулярными связками. Это сопровождается выбросом гранул меланина из поврежденного пигментного эпителия радужки в переднюю камеру, приводит к увеличению объема передней камеры, усугубляет пролапс радужки кзади и вызывает формирование обратного зрачкового блока. Диагностика СПД строится на выявлении типичных клинических признаков. Это: глубокая передняя камера, распыление пигмента на эндотелии роговицы в виде веретена Крукенберга, мелкодисперсная насыпь пигмента на передней поверхности радужки и задней поверхности хрусталика, в стекловидном теле (пигмент по ходу Клокетова канала) и на глазном дне (пигмент перипапиллярно). С использованием диафаноскопии можно выявить периферические щелевидные дефекты радужки в виде радиальных зон трансиллюминации, при проведении гониоскопии?–?прикорневой пролапс радужки, иридодонез и открытый «канавообразный» угол передней камеры с высокой степенью пигментации всех его структур. СПД в процессе своего развития проходит ряд стадий [2]. Латентная стадия представлена только морфологическими изменениями глаза: глубокая передняя камера, прикорневой пролапс радужки, иридодонез, иридозонулярный контакт, выявляемый при ультразвуковой биомикроскопии. В стадии первых клинических признаков наряду с вышеперечисленными типичными морфологическими изменениями в камерах глаза появляется экзопигмент. В стадии манифестации уже имеют место гидродинамические нарушения – это положительная нагрузочная проба с мидриатиками и снижение коэффициента легкости оттока ниже возрастной нормы (0,28–0,45 мм3/мин мм рт.ст.). При пигментной глаукоме ВГД стойко повышено, имеются признаки глаукомной нейрооптикопатии. Основным патогенетически обоснованным принципом лечения СПД и пигментной глаукомы является ликвидация обратного зрачкового блока, которая на современном этапе достигается проведением лазерной иридэктомии. Поэтому целью работы было оценить эффективность лазерной иридэктомии при разных стадиях СПД. Материал и методы На первом этапе работы был проведен ретроспективный анализ распространенности СПД среди пациентов ИФ МНТК «Микрохирургия глаза», обратившихся в период с 1991 по 2006 гг. Выявлено, что в период с 1991 по 1998 год число пациентов с СПД составило всего 24 человека. Причем это были больные пигментной глаукомой на одном глазу и СПД в стадии манифестации всех клинических признаков – на другом. Диагностика синдрома была попутной при лечении глаукомы. Начиная с 1999 года, в связи с появлением доступной информации по данной патологии, выявляемость больных СПД резко выросла. Так, за последние 10 лет СПД был диагностирован у 180?пациентов. Средний возраст составил 27,2±3,4 года. Соотношение мужчин и женщин 1:1,3. От числа впервые выявленной глаукомы СПД составил 2,1%. Соотношение СПД с глаукомой, возникшей в данной возрастной группе за этот же период времени (юношеские формы, увеальные, посттравматические, развившиеся на фоне различных синдромов), составило 2:1. Необходимо обратить внимание на то, что СПД в 99% случаев был выявлен у пациентов, обратившихся за медицинской помощью в отделение рефракционной лазерной хирургии. От общего числа больных с близорукостью, обратившихся в данное отделение за 2005 г., число пациентов с СПД составило 1,4%. Эти данные еще раз подчеркивают социальную значимость данной патологии. На следующем этапе было проведено проспективное рандомизированное офтальмологическое обследование 23?пациентов, длительно наблюдающихся с диагнозом СПД в глаукомном кабинете ИФ МНТК «МГ». Средний возраст пациентов – 32,5±4,1 года, соотношение мужчин и женщин 1:1,3. Кроме стандартных методов обследования, проводилась ультразвуковая биомикроскопия с целью исключения иридозонулярного контакта, тонография, нагрузочные пробы с мидриатиками, гонио– и диафаноскопия, ОСТ диска зрительного нерва. Первично, от 1,5 до 17 лет назад (средний срок наблюдения 6,5 лет), СПД в стадии первых клинических признаков был диагностирован в 50% случаев (21 глаз), в стадии манифестации в 28,5 % (12 глаз), пигментная глаукома на 9 глазах (21,5%). Всем пациентам, принявшим участие в исследовании, ранее была выполнена лазерная иридэктомия (ЛИЭ) с полным анатомо–реконструктивным эффектом (рис. 1), который сохранялся в течение всего срока наблюдения. Результаты В результате лазерного лечения пациентов с СПД в стадии первых клинических признаков были достигнуты следующие анатомо–морфологические изменения (табл.?1): произошло достоверное уменьшение глубины передней камеры глаза, что можно объяснить ликвидацией обратного зрачкового блока и возвращением иридо–хрусталиковой диафрагмы в первоначальное положение. У каждого второго пациента появились зоны очищения трабекулы, показатели гидродинамики были стабильными и соответствовали возрастной норме, то есть в 100% случаев была достигнута стабилизация и регресс патологического процесса. При обследовании пациентов с СПД в стадии манифестации были получены следующие результаты (табл.?2). Так же, как и в первой группе, после проведения ЛИЭ уменьшается глубина передней камеры и снижается ВГД. В 100% случаев появляются зоны очищения, что сопровождается достоверным снижением пигментации трабекулы. Но несмотря на достигнутые в ходе лечения положительные анатомо–морфологические изменения, в 14% случаев наблюдалась отрицательная динамика гидродинамических показателей. В 7% случаев значимое снижение коэффициента легкости оттока внутриглазной жидкости обусловило необходимость назначения медикаментозной гипотензивной терапии. Еще в 7% случаев появились признаки глаукомной нейропатии в виде расширения экскавации зрительного нерва и изменения полей зрения: расширение «слепого» пятна, появление скотом в зоне Бьерума. Такие результаты при данной стадии СПД можно объяснить более глубоким повреждением путей оттока на интратрабекулярном уровне, когда очищение претрабекулярной зоны от меланина не гарантирует восстановления адекватного оттока внутриглазной жидкости. То есть стадию манифестации СПД можно с уверенностью отнести к латентной стадии глаукомы, в которой, кроме лечебных мероприятий, уже необходима грамотная диспансеризация пациента. При первичном обследовании 5 пациентов (9 глаз) с пигментной глаукомой на 8 глазах диагностирована начальная стадия заболевания, на 1 глазу – развитая стадия. У больных с I стадией глаукомы толерантное ВГД было достигнуто проведением лазерной иридэктомии и дополнительным назначением гипотензивной терапии, у пациента с глаукомой II стадии была проведена гониотрабекулопластика, через 2 года после лазерной хирургии потребовалось проведение НГСЭ. Срок наблюдения за пациентами с пигментной глаукомой в среднем составил 5?лет. В результате проведенных исследований установлено, что с течением времени происходит достоверное уменьшение экзопигмента на эндотелии роговицы и в углу передней камеры (табл.?3), снижение уровня ВГД и улучшение показателей легкости оттока внутриглазной жидкости. Но несмотря на это у каждого четвертого пациента наблюдалось утяжеление стадии глаукомного процесса, что во всех случаях объяснялось несоблюдением постоянного гипотензивного режима. Патологический процесс протекал бессимптомно, и люди молодого возраста в своем большинстве не понимали цели регулярного применения глазных капель. Поэтому отрицательная динамика глаукомного процесса у данной группы пациентов потребовала проведения длительных разъяснительных бесед и усиления гипотензивной терапии. В 29% случаев медикаментозная терапия не обеспечила нормализации ВГД, что явилось показанием к лазерному (гониотрабекулопластика) и хирургическому лечению. На основании вышесказанного можно сделать следующие выводы: 1) СПД является актуальной и социально–значимой проблемой офтальмологии в связи с его распространенностью среди населения молодого и трудоспособного возраста. 2) Лазерная иридэктомия при СПД в стадии первых клинических признаков приводит к достижению полного анатомо–реконструктивного и функционального результата в 100% случаев. 3) При СПД в стадии манифестации лазерная иридэктомия приводит к положительным морфологическим изменениям в 100% случаев, стабилизации глаукомного процесса в 86% случаев. 4) При пигментной глаукоме лазерная иридэктомия необходима как 1–й этап лечебных мероприятий для ликвидации обратного зрачкового блока. Таким образом, лазерную иридэктомию можно считать методом профилактики пигментной глаукомы, которая приводит к выздоровлению пациентов в стадии первых клинических признаков и к стабилизации процесса в большинстве случаев в стадии манифестации.
Литература 1. Нестеров А.П. Глаукома. – М.: Медицина., 1995. – 256с. 2. Щуко А.Г. Механизмы развития и патогенетически обоснованные принципы профилактики и лечения пигментной глаукомы: Дис. … докт. мед. наук: 14.00.16 / ГУ ВСНЦ СО РАМН. – Иркутск, 2002. – 184 с. 3. Щуко А.Г., Юрьева Т.Н., Чекмарева Л.Т., Малышев В.В. Дифференциальная диагностика редких форм глаукомы. – Иркутск: Облмашинформ, 2004. – 192 с. 4. Terminology and Guidelines for Glaucoma. II Edition / European Glaucoma Society. – Rome: Dogma S.r.l., 2003. – 152 p.
Статья принята в печать 21 августа 2007 г.
Как подготавливают пациента
Перед тем как лечить больных, нужно их подготовить.
Перед операцией требуются:
- опрос;
- установление аллергологического анамнеза;
- офтальмологический осмотр (визометрия, биомикроскопия, рефрактометрия, офтальмоскопия, исследование периферического зрения);
- измерение артериального и внутриглазного давления;
- введение холиномиметиков для суживания зрачка;
- применение карбоангидразы и адреноблокаторов;
- местная анестезия;
- закапывание противовоспалительных средств;
- использование препаратов искусственной слезы.
Лазерная иридэктомия — процедура проведения
Послеоперационный период лазерной иридэктомии: ограничения после процедуры
Послеоперационный период данного хирургического вмешательства обычно длиться 3-4 недели. Особенно важно в этот период времени соблюдать все рекомендации лечащего врача и хирурга-офтальмолога, а также следовать всем прописанным ограничениям. В противном случае могут возникнуть неприятные осложнения, которые не только аннулируют положительный результат операции, но и создадут новые проблемы.
Основными рекомендация в послеоперационный период, которые позволят избежать нежелательных осложнений, как правило, являются:
- соблюдение зрительного покоя;
- воздержание от вождения автомобиля.
При этом «зрительный покой» — понятие всеобъемлющее. Не стоит читать книги, смотреть телевизор, пользоваться компьютером и мобильным телефоном, подвергая органы зрения излучению. Кроме того, в первую неделю послеоперационного периода в обязательном порядке прописывается прием противовоспалительных средств и специальные капли для глаз.
Закапывание капель
Подготовка пациента
За несколько дней до проведения вмешательства врачи назначают прием миотиков, которые уменьшают размер зрачка. Применять их нужно регулярно, строго придерживаясь рекомендаций лечащего врача. Не допускайтесь передозировок.
Также пациенту необходимо пройти ряд обследований и сдать анализы. Основные мероприятия перед операцией:
- Рентгенография легких;
- Электрокардиограмма;
- Анализ оптических полей;
- Замер внутриглазного давления;
- Офтальмоскопия;
- Ультразвуковое обследование зрительного аппарата;
- Забор крови для проведения общего и биохимического анализа.
В обязательном порядке требуется осмотр у дантиста и ЛОРа. Если необходимо проводится санация ротовой полости. Чтобы оценить состояние угла передней камеры и точно определить место для иридэктомии назначают гониоскопию.
| При выявлении острой инфекции или воспаления, вмешательство откладывают до полного устранения болезни. |
Стоимость
Стоимость лазерной иридэктомии начинается от 8000 рублей. Цена зависит от ранга клиники.
Стоимость хирургической иридэктомии – от 20000 рублей.
Лазерная иридэктомия широко используется в офтальмологии для лечения глаукомы. Это один из самых действенных методов вернуть здоровье органу зрения при повышении внутриглазного давления. Основное предназначение операции – сформировать канал между передней и задней камерой ока, в результате чего ВГД приходит в норму.
4.О чём стоит подумать при глаукоме?
Как правило, закрытоугольная глаукома со временем поражает оба глаза. Когда острая закрытоугольная глаукома появляется в одном глазе, лазерная хирургическая операция проводится и на втором глазу тоже, чтобы помешать развитию болезни. Без должного лечения вероятность того, что глаукома разовьётся и во втором глазе, составляет 50%.
Стоит иметь в виду, что высокое внутриглазное давление может беспокоить вас и после лазерной иридотомии. Вам может понадобиться тщательное наблюдение за давлением. Кроме того, некоторым пациентам при глаукоме требуется дополнительное лечение, например, глазные капли или хирургическое вмешательство, чтобы снизить глазное давление.