Сухость глаз — симптом, с которым сталкивались большинство из нас. Также это состояние известно под названием «синдром сухого глаза» или ксерофтальмия. Пересыхание глаз возникает в том случае, если слезная железа не продуцирует достаточного количества жидкости. Как следствие, состав слезной пленки на поверхности роговицы нарушается, ее свойства изменяются, вызывая у человека серьезный дискомфорт: иллюзию «песка в глазах», резь, жжение, чувство «стянутости», воспаление и снижение зрения.
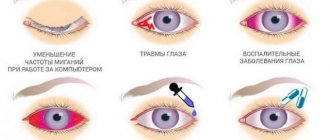
Ранее считалось, что сухость глаз — заболевание, которым страдают преимущественно люди пожилого возраста. Тем не менее, в последнее время синдром сухого глаза существенно «помолодел». На пересыхание глаз жалуются молодые люди, которые много времени вынуждены проводить за компьютером. Также с проблемой часто сталкиваются те, кто использует средства контактной коррекции зрения, особенно, в условиях повышенной сухости воздуха или сильного ветра.
Строение слезной пленки
Содержание:
- Строение слезной пленки
- Причины снижения производства слезной жидкости
- Причины снижения стабильности слезной пленки
- Симптомы ксерофтальмии
- Как диагностируют сухость глаз
- Медикаментозное лечение ксерофтальмии
- Хирургическое лечение синдрома сухого глаза
- Лечение осложнений ксерофтальмии
- Народные средства лечения ксерофтальмии
- Профилактика ксерофтальмии
- Ксерофтальмия и контактные линзы
- Чем чревата сухость глаз
Суть ксерофтальмии — в недостаточном увлажнении поверхности глаза с помощью слезной пленки, которую образует слезная жидкость. Из-за того, что пленка становится менее плотной, а ее состав изменяется, роговица глаза подсыхает. В результате возникает ощущение сухости и раздражения. Глаза начинают болезненно реагировать на сухость воздуха, ветер, сигаретный дым. Причин нарушения нормального увлажнения глаз может быть множество.
Напомним, что слезная пленка включает в себя три слоя. Основным является средний, который на 98% состоит из воды, а также включает в себя соли и белки. Этот слой называется водянистым и именно его, фактически, мы называем слезами, которые выступают на глазах во время плача или смеха. Создают водянистый слой слезные железы, которые расположены у наружного края глаза. Они постоянно выделяют небольшое количество слезной жидкости. При моргании эта жидкость распределяется по всей поверхности глаза.
На краях век расположены небольшие мейбомиевые железы, выделяющие жиры (липиды). Именно они образуют внешний слой слезной пленки. Липиды не дают испаряться влаге из водянистого слоя, выполняя функции естественного защитного барьера. Кроме того, именно благодаря им поверхность слезной пленки становится гладкой и световые лучи при прохождении сквозь нее преломляются под правильным углом.
Наконец, тонкая прозрачная оболочка конъюнктива, которая покрывает внутреннюю поверхность века и склеру глаза, выделяет слизистую субстанцию, формирующую так называемый муциновый слой. Он помогает сгладить все микронеровности на поверхности роговицы и помогает слезной жидкости равномерно распределиться по поверхности глаза. После того, как слезная жидкость омывает поверхность органов зрения, через слезные канальцы она поступает в слезный мешок, а потом в полость носа.
Существует множество факторов, которые приводят к сухости глаз. Традиционно их делят на две группы в зависимости от того патогенетического механизма, который «запускает» развитие «синдрома сухого глаза». Первая группа — это патологические состояния, связанные со снижением производства слезной жидкости или ее выделения, а вторая — это факторы, которые приводят к уменьшению стабильности прероговичной слезной пленки.
Слезная пленка
- Функции слёзной плёнки
- Строение слёзной плёнки
Слезная пленка — увлажняющий, защитный слой на поверхности роговицы. Эта тонкая, нестабильная структура периодически восстанавливается с целью поддержания непрерывного покрытия.
Постоянно присутствующая в конъюнктивальной полости слезная жидкость, распространяясь по поверхности роговицы, формирует слезную пленку. В норме объем слезной жидкости в конъюнктивальной полости составляет 5-6 мкл. Распределяясь по глазной поверхности, слезная пленка образует слой определенной толщины, величина которого, в совокупности с толщиной роговицы, относительно постоянна и зависит от функционального состояния МЖ, ширины глазной щели и скорости испарения слезы, поэтому может колебаться в довольно широких пределах – от 6 до 12 мкм. В ряде исследований указывается, что слёзная плёнка в норме состоит в основном из воды и муцина и может быть толщиной 40 мкм. В слезной жидкости выделено около 100 видов белков.
Коэффициент преломления слезной пленки равен 1,33, осмолярность 300 мОсм/л, рН 7.0 — 7.3, удельная плотность 1.001-1.008.
Функции слёзной плёнки
- Является передним преломляющим слоем, смежным с воздухом. Так как поверхность роговицы сама по себе не является постоянной (за счет слущивания эпителия), слезная пленка сглаживает неровности в ней и создает преломляющую поверхность с безупречной оптической характеристикой.
- Она нужна для поддержания адекватного метаболизма роговичного и конъюнктивального эпителия. Кислород, растворенный в СП, обеспечивает адекватное дыхание поверхностного эпителия глаза.
- Играет роль смазки при движении век.
- Содержит антибактериальные субстанции (лизоцим, лактоферрин, церулоплазмин, бета-лизин, секреторный иммуноглобулин А и др.), что обеспечивает значительную стойкость наружной поверхности глаза к повреждающему действию различных инфекционных агентов.
- Служит доступным путем для движения лейкоцитов в «ремонте» роговичных и конъюнктивальных поражений.
Строение слёзной плёнки
Большинство офтальмологов придерживаются мнения о трехслойной теории, согласно которой, слёзная плёнка состоит из липидного, водного и муцинового слоя.
Липидный слой представляет собой самый поверхностный слой слёзной плёнки, который продуцируется мейбомиевыми железами, расположенными в тарзальных пластинках век, а также железистыми клетками конъюнктивы Цейса и Молля. Толщина липидного слоя варьирует в пределах 70-100 нм. Доказано, что липидный слой имеет 3 подслоя: наружный подслой – это неполярные липиды, которые контактируют с воздухом и состоят из длинных цепей воска и сложных эфиров, средний подслой, состоящий из длинных цепей липидов и эфиров стеролов и связывающий наружный и внутренний подслои, и внутренний подслой – полярные липиды, которые захватывают воду и удерживают липиды на поверхности водянистой части слёзной плёнки. Именно за счет полярных липидов липидная пленка удерживается на поверхности слёзной плёнки.
Липидный слой уменьшает испарение водного компонента на 5-10%, и увеличивает вязкость слезы, что обеспечивает смазывание век выделяющимся секретом при моргании. Увеличение концентрации полярных липидов в липидном слое приводит к ускорению разрыва слёзной плёнки. К основным функциям липидного слоя относят замедление испарения, обеспечивание «герметизирующей» перемычки между краями век во время сна, создание гладкой оптической поверхности, предотвращения загрязнения, обеспечивание барьера от секрета кожных сальных желез; снижение напряжение поверхности слёзной плёнки.
Водянистый слой – имеет толщину 7-10 мкм, синтезируется основной слёзной железой, добавочными слёзными железками конъюнктивы Краузе и Вольфринга. Водянистый слой составляет 98% от всего объема слёзной плёнки. В его состав входят растворимые в воде электролиты и мукопротеины, факторы бактериологической и иммунной защиты, ферменты, а также различные метаболиты. Водянистый слой выполняет функцию снабжения роговицы кислородом, а также, благодаря содержащимся в нем лизоциму и антителам, является важным компонентом антимикробной защиты. В состав водянистого слоя входят также иммуноглобулины – Ig A, Ig М, Ig G, Ig Е.
Муциновый слой. Муцин формирует слой на поверхности роговицы, образуя гидрофильную прокладку, на которой лежит водянистый слой. Это раствор гликопротеинов, представляющих собой карбогидратпротеиновые комплексы, содержащие гексозамины, гексозы и сиаловые кислоты. Благодаря высоким адгезивным свойствам муцинового слоя осуществляется одна из важных функций слёзной плёнки – равномерное и сбалансированное покрытие поверхности эпителия роговицы. При этом трансмембранный муцин MUC1 способствует распределению гелеобразующего муцина MUC5, который, в свою очередь, связан с растворимым муцином MUC7, образующим совместно с водянистым слоем слёзной плёнки единый водянисто-муциновый слой. Снижение продукции трансмембранного муцина приводит к дестабилизации слёзной плёнки появляются не смоченные слезой участки роговицы, развивается синдром сухого глаза.
Причины снижения производства слезной жидкости
К этой группе относятся сразу несколько причин: сбои в деятельности иммунной системы (синдром Шегрена, отторжение трансплантатов, осложнения после проведения радиотерапии головы и шеи); болезни системы кроветворения (злокачественные опухоли, анемия и т. д.); эндокринные расстройства (гипотиреоз, сахарный диабет, климакс), инфекционные заболевания (ВИЧ, холера, туберкулез и т. д.), дерматологические проблемы (нейродермит, дерматит и т. д.).
Аутоиммунные заболевания
Суть аутоиммунных заболеваний состоит в том, что происходит сбой в процессе распознавания клетками иммунной системы тканей организма, которые начинают восприниматься как чужеродные. В итоге развивается аномальный иммунный ответ, мишенью которого становятся здоровые ткани и органы.
Наиболее распространенным состоянием, которое связывают с ксерофтальмией, является синдром или болезнь Шегрена. Он может быть либо первичным, либо вторичным. Первичный синдром Шегрена проявляется аутоиммунным поражением слюнных и слезных желез, а при вторичном синдром, который проявляется через несколько лет после начала заболевания, возникают проблемы с соединительной тканью (системная красная волчанка, первичный билиарный цирроз и т. д.).
Иногда синдром сухого глаза развивается как осложнение после лучевой терапии шеи и головы вследствие того, что происходит также облучение ткани слезной железы. Ее структура подвергается изменениям, и иммунная система начинает атаковать ее как чужеродную.
Кроме того, может развиваться аутоиммунный ответ после операции по трансплантации роговицы от донора.
Заболевания системы кроветворения
Ученым удалось установить, что существует связь между снижением функций слезной железы и рядом заболевания системы кроветворения. В частности, выработка слезы снижается при гемолитической анемии, лимфоме, лимфосаркоме, лимфолейкозе и других заболеваниях.
Эндокринные расстройства
Назначение эндокринной системы — поддержание стабильности внутренней среды организма благодаря выделению в кровь гормонов. «Поломка» в работе этой системы всегда является причиной нарушений в работе целого ряда органов.
Сухость глаз может возникать при сахарном диабете, гипотиреозе, а также у женщин в период климакса. Так, при сахарном диабете снижается секреция слезных желез. Недостаточная секреция слезной жидкости приводит к ощущению дискомфорта и «песка» в глазах.
Гипотиреоз — недостаточная выработка гормонов щитовидной железы. Он сопровождается снижением секреции экзокринных желез: слезных и слюнных. Именно поэтому при гипотиреозе пациенты часто жалуются на сухость глаз.
Наконец, климактерический синдром возникает у женщин после прекращения выработки в организме эстрогенов и прогестерона. Он часто сопровождается перепадами настроения, бессонницей, общим недомоганием, «скачущим» давлением, а также нарушением секреции слезных желез.
Инфекционные болезни
Инфекционные заболевания обычно сопровождаются синдромом общей интоксикации. Как правило, при этом повышается температура тела и может начаться обезвоживание организма. В этом случае происходит истощение резервов слезной железы и сокращение ее секреции.
Дерматологические заболевания
Ксерофтальмия является симптомом, сопровождающим ряд кожных заболеваний. Это врожденный ихтиоз, герпетический дерматит, нейродермит и т. д.
Врожденный ихтиоз проявляется утолщением кожи, которая начинается отшелушиваться пластинками, напоминающими чешую рыб. Кроме изменения рельефа кожи, отмечается зуд глаз и нарушение секреции слезных желез.
Нейродермит — заболевание аллерго-иммунологической природы, при котором поражаются слизистые и кожные покровы. Кроме того, нарушается функционирование вегетативной нервной системы, которая принимает участие в функционировании слезных желез. Как следствие, секреция слезной жидкости существенно сокращается.
Герпетический дерматит — поражение кожи и слизистых вирусом простого герпеса. Если пузырьки герпеса локализуются в области глаз, они могут распространяться на конъюнктиву и слезную железу.
Синдром сухого глаза: в чём причина и что с этим делать
Иногда бывает, что в глаза как будто песка насыпали… Возникает ощущение сухости и покраснения, светобоязнь, повышенная чувствительность к ветру, табачному дыму и тому подобное. Откуда же берётся это ощущение, отчего же глаза «сохнут»?
Простая и неочевидная причина большинства случаев «синдрома сухого глаза» удивит вас. Вполне естественно, что вам не понадобятся капли и подобные вещи.
Для начала немного теории:
Слезная пленка представляет собой тонкий слой жидкости, толщиной примерно 7-10 мкм., покрывающий внешнюю поверхность роговицы.
Слёзная плёнка на глазах выполняет целый ряд важных функций. Познакомившись с ними, вам сразу станет очевидно, что никакими каплями все их заменить попросту невозможно.
- Слезная пленка является первым барьером на пути агрессивных внешних факторов. Она вымывает пылевые частицы, вредные агенты и продукты воспаления, предупреждает роговицу от повреждения мелкими инородными телами.
- Поверхность роговицы состоит из многослойного эпителия. Для нормального функционирования роговицы, как оптической линзы, её поверхность должна быть идеально ровной и гладкой. Покрывая поверхность роговицы, слёзная плёнка выполняет оптическую функцию, обеспечивая идеально гладкую оптическую поверхность.
- Помимо прочего, слезная жидкость выполняет трофическую (питательную) функцию, доставляя биологические вещества и кислород в ткани роговицы. Она нужна для поддержания адекватного метаболизма роговичного и конъюнктивального эпителия. Кислород, непосредственно растворенный в слёзной плёнке, обеспечивает адекватное дыхание поверхностного эпителия глаза.
- Слёзная плёнка играет роль смазки при движениях век.
- Благодаря наличию в слёзной жидкости антибактериальных субстанций (белков секреторного иммуноглобулина IgA, лизоцима, лактоферрина, церулоплазмина, бета-лизина, и др.), она создаёт защиту, весьма стойкую к различным инфекционным агентам, препятствуя развитию инфекций.
- Служит доступным путем для движения лейкоцитов, участвующих в «ремонте» царапин роговицы и конъюнктивы.
Наша слезная пленка состоит из трех компонентов:
Слёзная плёнка (макро-увеличение)
Наружный слой, соприкасающийся с воздухом,— тонкая липидная пленка, секретируемая мейбомиевыми железами, устья которых расположены вдоль краев верхнего и нижнего век.
Средний слой, основная часть, состоит из водных слез, поступающих из главных идобавочных слезных желез.
Внутренний слой – слизистая пленка, прилежащая к наружной эпителиальной поверхности (ворсистая поверхность). Этот слизистый гель предохраняет водную пленку от соприкосновения с поверхностью роговицы. Муцин главным образом продуцируется бокаловидными клетками конъюнктивы, но может продуцироваться и эпителиальными клетками роговицы или конъюнктивы.
Железы и железистые структуры, участвующие в образовании слезной жидкости (Полунин Г.С., Полунина Е.Г., 2007)
Наружный слой слезной пленки представлен, в основном, липидами, которые являются продуктами мейбомиевых желез век. Он состоит преимущественно из фосфолипидов, нейтрального жира и эфиров холестерина, которые растворяются при температуре тела человека и до некоторой степени варьируют в толщине, зависящей от ширины глазной щели.
Слёзные железы
Cредний водный слой — толщиной 5-7 мкм. — занимает почти 90% толщины всей слезной пленки и формируется, в основном, за счет секреции добавочных слезных железок Генле, Манца, Краузе, Вальдеера, Уолфринга.
Импульсы, вызывающие деятельность основной слезной железы, в большей мере связаны с эмоциональными (при плаче) или рефлекторными факторами, как ответ на раздражение рецепторов поверхности глаза и некоторых других областей (например, в носовой полости), иннервируемых первой ветвью тройничного нерва.
Водный слой имеет низкую вязкость и включает все водорастворимые компоненты слезы — неорганические соли, глюкозу, мочевину, протеины, гликопротеиды и др.
Внутренний слой слезной пленки (слой муцина) представлен кислыми мукополисахаридами, находящимися в гелевой и солевой формах. Источником поступления муцина являются бокаловидные клетки Бехера конъюнктивы.
Рези, боли, чувство инородного тела, песка в глазах, а также неустойчивое зрение – всё это типичные симптомы неполноценной слезной пленки. При запущенной форме, ощущения бывают довольно изнурительными, а назначаемое лечение при этом неэффективным, заставляя человека обращаться к доктору вновь и вновь.
Вначале, необходимо удостовериться, что вам в глаза не попало ничего постороннего (пыль, песок, макияж или крем для рук). Думаю, что нет особой нужды разъяснять, что в подобных случаях, вы можете самостоятельно промыть глаза водой или крепким чаем (предварительно хорошо помыв руки).
Контактные линзы, по своей сути, являются посторонним предметом и часто сами являются причиной неприятных ощущений в глазах, в том числе и раздражения роговицы.
Необходимо понимать, что так называемый «синдром сухого глаза» (как его принято называть в медицине) может возникать по двум причинам:
Испарение слёзной жидкости и логично возникающий от этого, разрыв слёзной плёнки.
Это наиболее распространённая и практически неопасная причина, которую необходимо исключить в первую очередь. Для этого необходимо всего-лишь понаблюдать за собой, засняв на мобильный телефон свои глаза в течении 10-15 минут, во время основного занятия.
Если в течении дня у вас преобладает, скажем, работа за компьютером, для этого можно включить запись на веб-камеру.
После этого необходимо оценить частоту ваших морганий глазами. Скорее всего, вы обнаружите, что во время работы моргаете очень редко. Возможно даже окажется, что периодически (во время особого сосредоточения на задаче) вы не моргаете вообще. Это особенно распространено при длительных поездках на автомобиле и у людей, работающих за компьютером.
Возьмите за правило (и установите себе напоминания на видном месте) моргать с частотой 1 раз в 1-2 секунды. Это необходимо делать расслабленно, в нормальном режиме.
В течении 1-2 дней повторения, неприятные ощущения в глазах должны пройти.
В норме, при открытых глазах, слезная пленка способна сохранять целостность в течение 10-15 секунд, после чего происходит ее разрыв.
Восстановление целостности слезной пленки происходит при моргании. Число морганий, при нормальном уровне общего самочувствия, никак не должно быть меньше 10-15 в минуту. При изменении ее качества, за счет нарушения в отдельных слоях, время сохранения плёнки может сокращаться до 1-2 секунд, и для восстановления ее целостности требуется не менее 60 морганий в минуту.
При очень высокой зрительной нагрузке, число морганий в минуту резко сокращается, вплоть до их полного отсутствия. При этом, роговица «оголяется», а ее поверхностные нервы очень чувствительны и после этого реагируют даже на соприкосновение с воздухом, который и вызывает неприятные ощущения «песка» в глазу.
Важно: нормальный режим моргания соответствует частоте не реже 1 раза в каждые 2 секунды!!!
Это простое ежедневное правило поможет вам навсегда забыть об ощущении сухости в глазах!
Если вы полностью исключили данную причину, но неприятные ощущения в глазах сохраняются, – значит, у вас высока вероятность нарушений, связанных со второй причиной (о ней идёт речь дальше) и вам стоит обратиться к специалисту.
Недостаточное количество слезы, снижение продуцирования слёзной жидкости.
Главные причины этого – инфекции, нарушения работы иммунитета и применение глазных капель с консервантами, включая бензалконий хлорид. Длительное нахождение в агрессивной среде, например, в избытке теплового излучения, пыли, газов или паров растворителей, плавание в хлорированной воде – также могут спровоцировать недостаточность слёзной плёнки.
Нередко подобное нарушение возникает в процессе ношения контактных линз.
Можно выделить три основных формы нарушения слезопродукции:
1️⃣ Липодефицитная форма, при которой нарушена структура поверхностного липидного слоя. Эта форма наблюдается при дисфункции мейбомиевых желез, при болезнях век – мейбомиитах, блефаритах различной этиологии, включая аллергические, инфекционные и демодекозные;
2️⃣ Вододефицитная форма, при которой отмечается дефицит внутреннего водного слоя слезной пленки, который обусловлен поражением основных слезных желез, чаще всего это иммуноопосредованные заболевания, включая синдром Сьегрена;
3️⃣ Муцинодефицитная форма, при которой нарушена структура муцинового слоя слезной пленки и она не может обеспечить ее сцепление с поверхностью роговицы глаза. Эта форма развивается при поражениях бокаловидных клеток конъюнктивы и эпителиальных клеток роговицы и конъюнктивы, которые часто развиваются при ношении контактных линз, при использовании глазных капель с токсическими консервантами и при приеме некоторых медикаментов.
Из-за нарушения оптических свойств роговицы, при разрыве слезной оболочки, иногда даже отмечают нарушение зрения, которое становится «плавающим». Оно то становится ясным, то все предметы видятся как через «неровное стекло».
Довольно часто, офтальмологи не сразу могут понять, в чем причина, направляя своих пациентов к невропатологу. Хотя причина таких нарушений – чисто офтальмологическая.
Если вы считаете, что у Вас может быть что-то из выше-перечисленного, – лучшим вариантом будет безотлагательно обратиться к офтальмологу, а не идти в аптеку за новыми каплями.
Понравилась статья? Поделитесь с друзьями и подписывайтесь на еженедельный дайджест Академии зрения, чтобы следить за полезными материалами.
Прочитано: 293
#Сухость глаз#Синдром сухого глаза
Posted By
Лила Унгвари
Лила Унгвари, профессиональный офтальмолог c опытом работы более 25 лет в Европейских офтальмологических центрах, из которых 10 занималась аттестацией лётного персонала Авиакомпаний. Европейский инструктор восстановления зрения.
You might also like
262
Коррекция зрения Нарушения зрения
Капли для глаз: полезны ли они для зрения
02.09.2019
More from Колонка офтальмолога
664
Контактные линзы: как минимизировать вред
Опубликовано 23.12.2019 Лила Унгвари 0
Линзам присущи несколько вредных факторов, минимизация которых и определяет, какие линзы будут для вас лучшими. Признаюсь честно, я считаю контактную …
373
Хотелось как лучше: осложнения после лазерной коррекции
Опубликовано 06.12.2019 Лила Унгвари 0
Давайте же взглянем, какие осложнения могут подстерегать вас сразу после операции лазерной коррекции зрения. Как правило, об этом вас не …
59
Контактные линзы: почему в них точно не стоит плавать
Опубликовано 30.10.2019 Лила Унгвари 0
Самым неприятным при купании в линзах является не то, что они могут уплыть. Купание в линзах опасно осложнениями, которые могут …
Причины снижения стабильности слезной пленки
Уменьшение толщины слезной пленки и снижение ее стабильности может быть вызвано целым рядом причин: как связанных с образом жизни человека, так и вызванных нарушениями в работе внутренних органов и систем организма.
Рубцы роговицы
Часто в результате присутствия в глазу инородных тел или в результате бугристости роговицы, связанной с наличием послеоперационных рубцов, слезная пленка истончается и разрывается, вследствие чего развивается ксерофтальмия.
Нейропаралитический кератит
Это воспаление роговицы, которое ведет к тому, что ее чувствительность снижается. В нормальном состоянии человек моргает, смачивая глаз, когда ощущает раздражение роговицы вследствие истончения слезной пленки. Если роговица теряет чувствительность, мозг пациента не получает сигнал о том, что необходимо моргнуть, и поверхность глаза в течение долгого времени остается сухой. В результате развивается воспаление, помутнение роговицы и существенное снижение зрения.
Неполное смыкание век
Иногда веки просто не совпадают с размерами глаза. Подобное состояние носит название лагофтальм и может быть как врожденным, так и появившимся после хирургического вмешательства. Кроме того, существует еще и экзофтальм — выпячивание глазных яблок, которое также провоцирует неполное смыкание век. Такое состояние часто наблюдается у больных гипертиреозом, а также может быть следствием травмы или опухолевого процесса.
У пациентов, страдающих неполным смыканием век, даже во время сна остается открытой часть роговицы, что провоцирует развитие ксерофтальмии.
Аллергия
Аллергия — это резкая реакция иммунной системы на контакт организма с каким-либо веществом. Аллергенами чаще всего становятся пыльца растений, цитрусовые, шерсть домашних животных, пылевые клещи и т. д.
Когда аллерген попадает на слизистую носа или глаз, развивается ее отек. Больной жалуется на ощущение «песка» в глазах, дискомфорт, иллюзию инородного тела на слизистой.
Застой слезной жидкости
В нормальном состоянии слезная жидкость, побывав на поверхности роговицы и увлажнив ее, при моргании смещается к внутреннему углу глаза и поступает в носовую полость по системе слезоотводящих канальцев. В том случае, если в работе этих канальцев происходит сбой вследствие воспалительного процесса, образуется застой слезной жидкости и меняется ее химический состав. В ней начинают размножаться бактерии и оседают пылевые частицы, которые раздражают слизистую, провоцируя пересыхание глаз.
Использование нагревателей воздуха
В условиях нормальной температуры и влажности окружающей среды, влага испаряется с поверхности глаз приблизительно за 10 секунд. После этого человек моргает, смыкая веки и увлажняя глаза слезной жидкостью. Однако, если температура воздуха повышается, а его влажность снижается, влага с поверхности глаз начинает испаряться быстрее. Поэтому часто люди испытывают дискомфорт, находясь в помещении, где работает нагреватель воздуха или кондиционер.
Длительная работа за монитором
Ученые доказали, что, когда человек работает за монитором, он моргает как минимум вдвое реже. В результате неизбежно пересыхает роговицы и развивается синдром сухого глаза.
Использование контактных линз
Контактная коррекция предусматривает помещение на роговицу линз, которые помогают повысить остроту зрения. В идеале линзы должны полностью соответствовать размерам роговицы и повторять ее форму. Однако зачастую средства контактной коррекции провоцируют пассивное раздражение конъюнктивы, вызывая пересыхание глаз. Это чревато развитие кератоконъюнктивита.
Использование некачественной косметики
Недобросовестные производители косметики низкого ценового сегмента часто используют вещества, которые по своим характеристикам схожи с применяемым для производства дорогих аналогов, однако отличающиеся от них по качественным характеристикам. Как правило, подобные косметические средства обладают рядом побочных действий. В том числе, тушь, подводка и тени для век низкого качества могут стать причиной развития контактного дерматита или конъюнктивита и спровоцировать развитие “синдрома сухого глаза”.
Беременность
Часто ксерофтальмия развивается у дам в «интересном положении». Почему так происходит, медиками пока что до конца не выяснено. В качестве одной из причин рассматривается изменение гормонального фона и повышение температуры.
Побочные эффекты ряда лекарств
Иногда ксерофтальмию могут спровоцировать лекарства. Ряд медицинских препаратов при условии длительного применения могут вызывать ощущение пересыхания поверхности глаза или усугублять уже имеющийся дискомфорт. В число таких средств входят диуретики, некоторые антидепрессанты, оральные контрацептивы, антигистаминные средства, бета-блокаторы, препараты для лечения язвенной болезни и т. д.
Функции слезной пленки
Пленка имеет обширную функциональность, без нее могут возникнуть тяжелые заболевания для органов зрения человека. Она необходима для:
- увлажнения роговицы, предотвращение пересыхания, которое в свою очередь может привести к появлению микротравм и трещин на поверхности глаз;
- устранение мелких инородных предметов, которые периодически появляются на поверхности глаз;
- наличие жира, слизи, воды, которые устраняют действие патогенных микроорганизмов, препятствует их попаданию во внутренние структуры глазного яблока;
- насыщение глазного яблока основными питательными веществами, необходимыми для его поверхностной структуры;
- очищение глаз от продуктов обмена веществ и иных элементов, которые накапливаются на поверхности;
- защита от испарения водяного слоя, что обеспечивает правильность оптических свойств глаза;
- одна из частей органов зрения, участвующих в получении зрительных стимулов;
- защита поверхностных структур от воздействия кислорода;
- антибактериальные свойства.
Если у пациента возникает синдром сухого глаза, сопровождающегося полным отсутствием продукции слезной пленки, понадобятся инъекции препаратов в глазное яблоко, так как без этого вещества органы зрения существовать не смогут.
Рейтинг автора
Автор статьи
Александрова О.М.
Написано статей
2031
Об авторе
Была ли статья полезной?
Оцените материал по пятибалльной шкале! (
1 оценок, среднее: 5,00 из 5)
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
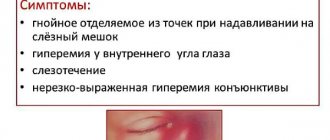
Симптомы ксерофтальмии
Сухость глаз — проблема, которая проявляется множеством симптомов.
- Ощущение дискомфорта. Пациенту может казаться, что в глазу присутствует некое инородное тело («песок» и «соринка»). Также возникает раздражение, жжение, резь, светобоязнь.
- Человек жалуется, что периодически изображение словно становится нечетким, размытым. Чаще всего качество зрения снижается к концу дня.
- Светобоязнь. Яркий свет вызывает дискомфорт, слезотечение, ощущение жжения.
- Плохая переносимость ветра, дыма, потока воздуха от кондиционера и т. д.
- Пациенты, прибегающие к средствам контактной коррекции зрения, жалуются на то, что линзы внезапно становятся не комфортными. Они начинают восприниматься как инородное тело, могут даже вызывать болезненные ощущения.
- «Слипание» и медленное размыкание век.
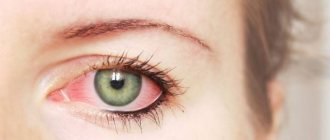
Синдром сухого глаза
Синдром сухого глаза возникает, когда поверхность глаза плохо увлажняется и смазывается. Увлажнение и смазывание глаза обеспечивается слезной пленкой, которую образует на поверхности глаза слезная жидкость. Утоньчение слезной пленки или нарушение ее состава приводит к подсыханию роговицы глаза, возникает ощущение сухости, раздражение глаз. Глаз становится повышенно чувствительным к сухости воздуха, к ветру, к сигаретному дыму. Нарушение нормального увлажнения и смазывания глаз может происходить по разным причинам.
Как диагностируют сухость глаз
Диагноз «сухость глаз» офтальмолог обычно ставит на основе имеющейся симптоматики. При этом, учитывая тот факт, что “синдром сухого глаза” может свидетельствовать о другом заболевании (например, синдроме Шегрена), врач может провести более детальный осмотр и сбор анамнеза.
Для того, чтобы подтвердить, что человек действительно страдает “синдромом сухого глаза”, проводится специальное исследование — тест Ширмера.
Также это исследование известно как проба Ширмера.
Проводят тест следующим образом. Врач берет полоску фильтровальной бумаги размером 5×50 мм, загибает у нее конец и заводит за край нижнего века. Пациента просят закрыть глаза. После этого полоска в течение пяти минут должна впитывать прекорнеальную слезную пленка и жидкость из слезного канала. В том случае, если пациент страдает сухостью глаз, количество слезы, впитанной бумагой, может быть ничтожно малым или нулевым. Если слезная пленка существенно утончена, проба Ширмера продемонстрирует крайне заниженный результат. При этом нормой считается промокание бумаги на 10 мм за 5 минут.
Примечательно, что данный тест может проводиться как с местной анестезией, так и без нее. В том случае, если врач подозревает у пациента наличие “синдрома сухого глаза”, бумага, контактируя с конъюнктивой, может вызвать рефлекторное слезотечение, которое «маскирует» эту проблему. Чтобы предотвратить подобную вероятность, за несколько минут перед проведением пробы в глаз закапывают анестетик, в результате чего рефлекторное слезотечение устраняется.
Еще один способ исследование при постановке диагноза «синдром сухого глаза» — проба Норна. На верхнюю область век больного закапывают 0,2% раствор флуоресцеина. После этого пациент должен один раз моргнуть. Далее его обследуют, регистрируя время между моментом размыкания век и разрывом прероговичной слезной пленки. Если она разрывается ранее, чем через 10 секунд, можно говорить о предрасположенности пациента к пересыханию глаз.
Офтальмолог также может рекомендовать проведение лабораторных исследований, которые помогут окончательно выявить причину сухости глаз. Так, может проводиться цитология соскоба или отпечатка конъюнктивы, иммунологическое изучение слезной жидкости и ее кристаллография, помогающая выявить тип заболевания глаза.
Также врач может настаивать на проведении узконаправленных исследований. Они помогут выявить заболевания, одним из вторичных симптомов которых является сухость глаз. Это может быть общий анализ крови и мочи, которые помогут выявить анемию, воспалительные процессы и заболевания почек; определение циркулирующих в крови иммунных комплексов, повышение количества которых является признаком аутоиммунных заболеваний; проведение ревмопроб; определение уровня гормонов щитовидной железы для исключения гипотиреоза; анализ крови на сахар для исключения сахарного диабета; определение антител к вирусу герпеса.
Офтальмолог может использовать также инструментальные методы исследования, которые дают возможность изучить структуру и свойства слезной жидкости. Так, может быть проведена тиаскопия — изучение структуры слезной пленки, плотность слизистого, водянистого и липидного слоев. Также может исследоваться осмолярность слезной жидкости, которая является важным фактором, влияющим на прочность слезной пленки.
Лечение сухости глаз может быть медикаментозным и хирургическим. Хирургическое вмешательство используется в том случае, когда медикаментозные методы не приносят результата. Как правило, хирургическое лечение направлено на коррекцию дефектов роговицы или век, а также на ликвидацию осложнений, возникших вследствие “синдрома сухого глаза”.
Каким же образом определить, чего не хватает в слезной пленке?
Для каждого вида ССГ характерна своя уникальная динамическая картина разрывов слезной пленки, наблюдаемая при осмотре с флуоресцеином. В публикации Yokoi и соавт. (2017) особое внимание уделяется форме разрыва и времени его появления.
Разрывы классифицируются по 3 параметрам: время появления (оценивается относительно периода движения окрашенной слезы вверх сразу после моргания и возникновением первого разрыва слезной пленки), место появления разрыва и форма разрыва4.
- Зональный разрыв (тип А) — возникает в случае выраженного дефицита секреции слезы. При этом водная фаза практически отсутствует, и даже сразу после моргания слеза не может распределиться по поверхности роговицы.
- Разрыв в форме пятна (тип В) характерен для снижения смачиваемости. Разрыв происходит сразу после открытия век.
- Линейный разрыв (тип D,F) характерен для ССГ с умеренным дефицитом водного компонента. Наблюдается в нижней части роговицы, когда влага уходит в нижний слезный мениск.
- «Ямочный» разрыв (тип С) возникает в случае умеренного снижения смачиваемости. Разрыв неправильной линейной формы локализуется ближе к центральной зоне роговицы во время движения окрашенной флуоресцеином слезы вверх.
- Случайный разрыв (тип E) происходит вследствие истончения слезной пленки при увеличении испарения .Разрывы неправильной формы, место расположения которых меняется при каждом моргании. Возникают после прекращения движения окрашенной флуоресцеином слезы.
Рис. 3. Форма разрывов слезной пленки при проведении теста с флуоресцеином. Источник фото: Norihiko Yokoi, Georgi As Georgiev; Tear Film-Oriented Diagnosis and Tear Film-Oriented Therapy for Dry Eye Based on Tear Film Dynamics. Invest. Ophthalmol. Vis. Sci. 2018; 59 (14): DES13-DES22
Медикаментозное лечение ксерофтальмии
Медикаментозная терапия является первым этапом лечения ксерофтальмии. Ее продолжительность зависит от того, насколько эффективным окажется лечение. В ходе медикаментозной терапии используется целый ряд препаратов.
Искусственные слезы
Чтобы компенсировать дефицит собственной слезной жидкости, могут использоваться препараты “искусственной слезы”. Их плотность и состав варьируются. Если заболевание имеет легкую форму, рекомендовано использование глазных капель.
В том случае, если форма заболевания средняя и тяжелая, препарат должен находиться на роговице в течение более длительного времени. Поэтому рекомендуется использование лекарственных средств в форме мазей или гелей, например, Офтагеля.
Офтагель – препарат с карбомером в максимальной концентрации. Имеет эффект длительного увлажнения, устраняет слезотечение и при этом не требует частых закапываний. Более того, гель можно использовать однократно в любое время суток, что избавляет от пользования каплями несколько раз в день. Офтагель подходит людям с жалобами на периодическую сухость глаз и раздражение.
Противовоспалительные средства
Препараты противовоспалительного действия являются одной из наиболее широко используемых групп лекарственных средств при лечении глазных патологий. Купируя воспалительный процесс, они в то же время предотвращают развитие “синдрома сухого глаза”. Многие подобные средства являются комбинированными, сочетая в себе противовоспалительный и антибактериальный эффекты.
Метаболические препараты
Препараты метаболического действия обычно представляют собой мази, которые следует закладывать за нижнее веко несколько раз в сутки. Данные средства помогают увеличить в тканях глаза содержание пантотеновой кислоты, которая принимает участие в метаболизме, повышает регенераторные свойства клеток и способствует нормализации выработки слезной жидкости.
Антигистаминные препараты
Препараты противоаллергического характера помогают купировать аллергическую реакцию в организме, которая может проявляться в том числе дискомфортом и ощущением «песка» в глазах.
Антибиотики
Антибактериальные препараты применяются в офтальмологии довольно часто, поскольку даже если воспалительный процесс не имеет бактериальной природы, всегда существует риск присоединения бактериальной инфекции. Чаще всего антибиотики используются в виде мазей местного применения.
Лечение сухости глаз
Препараты искусственной слезы
Искусственная слеза выпускается в виде глазных капель или геля. Искусственная слеза обычно хорошо снимает негативные симптомы. Эти препараты продаются без рецепта в аптеках, но их может назначить и врач по рецепту. В начале их, возможно, придется применять часто (через час, а то и чаще) для устранения симптомов. По мере улучшения препараты искусственной слезы можно будет применять реже (3-4 раза в день). Возможно, их придется применять регулярно.
Выпускаются разные виды искусственной слезы, различающиеся составом. Случается, что у некоторых людей определенный вид капель вызывает раздражение. В этом случае следует перейти на другие препараты.
Обратите внимание, что некоторые типы капель искусственной слезы содержат в качестве консерванта бензалкония гексахлорид. Если такие капли долго применять, то этот консервант может повредить роговицу глаза. Поэтому, если используются капли искусственной слезы чаще 4 раз в день в течение длительного времени, то лучше применять капли, не содержащие гексахлорид бензалкония.
Глазные мази (смазки)
Для снятия раздражение и смазывания глаз применяются глазные мази (смазки), которые наносят на ночь под веко. Мази продаются в аптеках без рецептов или по рецепту. Глазные мази не следует применять днем, поскольку они могут снижать эффективность глазных капель и приводить к размытости изображения. Не применяйте также мази, если пользуетесь глазными каплями для лечения других заболеваний глаз (например, глаукомы). Глазные капли будут плохо «работать», если на поверхность глаза уже нанесена глазная мазь.
Другие средства лечения
Препараты искусственной среды и снимающие раздражение глазные мази в большинстве случаев достаточно успешно устраняют симптомы сухости глаз. В случаях, когда они не помогают, врач-офтальмолог может посоветовать более сильные лекарственные препараты для увеличения производства слезной жидкости. Иногда применяется хирургический способ блокирования оттока слезной жидкости из глаза. Некоторые методы направлены на устранения причины, вызывающей сухость глаз.
Хирургическое лечение синдрома сухого глаза
К хирургическому вмешательству прибегают в ситуациях, когда медикаментозная терапия исчерпала свои резервы и оказалась недостаточно эффективной.
Существует несколько видов оперативных вмешательств, которые используются при “синдроме сухого глаза”.
Закупорка слезоотводящих путей
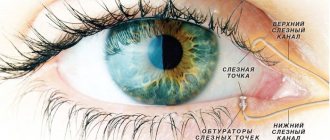
Чтобы слезная жидкость накапливалась в сводах век, может проводиться закупорка слезоотводящих путей. Как следствие, при моргании роговица начинает омываться слезой более эффективно. Чаще всего данное оперативное вмешательство предусматривает закупорку слезных точек специальными пробками, а также их коагуляцию с использование лазерного луча или электроскальпеля.
Сокращение площади испарения слезной жидкости
Иногда врачи прибегают к сшиванию краев век, вследствие чего сужается глазная щель. Это помогает сократить площадь испарения слезной жидкости. Как правило, данное вмешательство проводится в том случае, если просто закупорка слезоотводящих путей не помогла нормализовать секрецию слезных желез.
Имплантация дополнительных слезных желез
Крайне сложным, но при этом эффективным методом лечения ксерофтальмии является пересадка дополнительных слизистых желез. Их имплантируют из ротовой полости пациента в мягкие ткани придатков органов зрения. Эффективность данного оперативного вмешательства зависит главным образом от квалификации хирурга.
Причины синдрома сухого глаза
Синдром сухого глаза может проявиться при любом искажении выработки или оттока слезной жидкости. Истонченный липидный слой, нарушение равномерности распределения защитной пленки роговицы могут вызвать сбои в слезообразовании. Эндокринные заболевания, обусловленные нарушением деятельности желез внутренней секреции, порою так же могут стать причиной синдрома сухого глаза.
Некоторые лекарственные препараты, особенно понижающие артериальное давление иногда провоцируют сокращение слезоточивости. Такие же последствия могут вызвать пероральные контрацептивы, особенно при длительном применении.
Синдром сухого глаза может возникнуть по причине гормонального сбоя, часто это происходит у женщин в период менопаузы. Вследствие нестабильности гормональных свойств, женщины больше подвержены развитию синдрома сухого глаза, чем мужчины.
Причинами синдрома сухого глаза могут стать нарушения метаболизма, авитаминоз, различные системные заболевания. В век прогрессирования компьютерных технологий, синдром сухого глаза часто наблюдается у людей, проводящих за компьютером значительную часть рабочего времени. Кроме того в большинстве офисных помещений используются системы кондиционирования воздуха или приборы центрального отопления, значительно осушающие воздух. Это способствует быстрому испарению слезной пленки и развитию синдрома сухого глаза.
Помимо этого ухудшающаяся экологическая обстановка, возрастные склеротические изменения в структуре глаз также оказывают негативное влияние на секрецию слезной жидкости. Иногда этот синдром развивается как одно из осложнений операции по лазерной рефракционной корректировки роговицы.
Народные средства лечения ксерофтальмии
Для лечения “синдрома сухости глаз” хорошо зарекомендовали себя некоторые средства из арсенала народной медицины. При этом, однако, следует помнить, что подобные методы не могут увеличить секрецию слезной жидкости и не в состоянии исцелить органические дефекты глаз. Средства, которые предлагает народная медицина, оказывают антисептический и метаболический эффект на эпителий глаза, снимая симптоматику и дискомфорт. Поэтому использовать их можно параллельно, но не вместо традиционного медикаментозного лечения.
Наиболее популярное средство, помогающее избавиться от ощущения «песка» в глаза — промывание отварами шалфея, ромашки и календулы. Готовят их на водяной бане, из расчета столовая ложка сырья на один стакан крутого кипятка.
Можно приготовить также настойку из овчанки. Для этого одну столовую ложку травы смешивают со стаканом воды, доводят смесь до кипения. Отвар фильтруют и делают ванночки для глаз.
Неплохо зарекомендовали себя медовые капли. Их готовят, смешав чайную ложку меда (использовать можно только натуральный) с 500 мл дистиллированной воды. Мед должен полностью раствориться. Средство используют дважды в день, по одной капле в каждый глаз. Хранят готовый состав в холодильнике.
Изменения слезной пленки
Изменение слезной пленки может вызвать очень раздражающее повреждение структуры глаза.
Дайте нам знать ниже, каковы глазные болезни Наиболее распространенный, связанный со слезной пленкой:
Синдром сухого глаза
Когда слезная пленка нестабильна или ее качество недостаточно хорошее для увлажнения глаз, мы знаем, что перед коробкой сухой глаз или сухой глаз.
Это состояние хроническое и обычно вызывает светобоязньощущение жжения в глазу, жжение, глазная боль и дискомфорт при мигании.
Функциональная или обструктивная эпифора
Это происходит, когда происходит сбой в системе дренажа слезы, который вызывает чрезмерное непрерывное выделение слезы.
Это состояние связано с различными причинами, поэтому рекомендуется обращаться к офтальмологу при появлении симптомов epífora функциональны.
Профилактика ксерофтальмии
Как известно, предотвратить заболевание всегда намного проще, чем потом его лечить. Ксерофтальмия — не исключение. Как свидетельствует статистика, существует ряд факторов, которые способствуют развитию данной проблемы. Так, глаза пересыхают при повышенном зрительном напряжении, продолжительной работе за компьютером и чтении; в результате низкой влажности воздуха; в условиях высокой температуры окружающей среды; при наличии постоянных направленных потоков воздуха, например, от вентилятора или кондиционера; из-за раздражающих факторов (токсины, аллергены, пыль).
Чтобы не нарушался баланс между секрецией слезной жидкости и ее испарением, следует ограничивать время пребывания за компьютером, а также регулярно, раз в тридцать минут, делать перерывы, во время которых закрывать глаза.
Если в помещении работает кондиционер или вентилятор, воздушный поток не должен быть направлен в лицо.
При работе в условиях высокой температуры воздуха, следует использовать увлажняющие капли — “искусственные слезы”.
Ксерофтальмия и контактные линзы
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Сухость глаз — одна из наиболее частых причин отказа от использования средств контактной коррекции зрения. Чаще всего при использовании линз пациенты жалуются на дискомфорт к концу дня, а также при работе за монитором.
В том случае, если использование контактных линз сопряжено с постоянными неприятными ощущениями, следует обсудить с врачом возможность перехода на другой тип контактной коррекции или сменить раствор, используемый для ухода за линзами. Кроме того, для уменьшения неприятных симптомов может быть рекомендовано использование увлажняющих капель.
При этом следует обратить внимание на то, что многие глазные капли не могут использоваться при ношении контактных линз. Как правило, существующие ограничения указаны в инструкции к медицинскому препарату. Также во время использования линз нельзя применять глазные мази.
Слои, из которых состоит слезная пленка
Слезная пленка, несмотря на то, что она очень тонкая, состоит из трех слоев:
- Масляный или липидный слой: Это поверхностная и внешняя часть слезной пленки. Этот слой отвечает за задержку испарения и поддерживает влажность глаз, что позволяет плавно мигать.
- Водный слой: Это средний слой слезной пленки, а также самый толстый. Он состоит из солей, белков, глюкозы и электролитов. Функция водного слоя состоит в том, чтобы предлагать кислород роговице и очищать ее от внешних отходов благодаря содержанию антибактериальных веществ.
- Муциновый или муциновый слой: Это внутренний слой слезной пленки, ближайший к роговице. Эта структура является своего рода очень тонким листом, который необходимо смазывать, чтобы выполнять функции разрыва слезной пленки на поверхности глаза, увлажнения и защиты роговицы.