ТРАДИЦИОННОЕ МНЕНИЕ ПРЕПОДАВАТЕЛЕЙ
По сложившейся традиции в учебной программе отводится мало времени обследованию глаз. Однако некоторые данные, получаемые при физикальном исследовании, могут иметь чрезвычайно важное значение, и об этом следует знать практическим врачам. Все методы исследования глаз — от измерения остроты зрения до офтальмоскопии — дают цепную информацию и могут помочь в раскрытии важных секретов не только глаза, но и организма в целом.
| ВИД ГЛАЗНЫХ ИССЛЕДОВАНИЙ | ТРАДИЦИОННОЕ МНЕНИЕ | |
| Острота зрения | ↑ | По аналогии с основными физиологическими показателями (ЧСС, температурой, артериальным давлением) острота зрения измеряется и регистрируется в самом начале глазного исследования |
| Исследование полей зрения | ↑ | Этот метод позволяет определить (и отдифференцировать) важные неврологические и глазные заболевания |
| Исследование зрачков | ↑ | Может дать неоценимую клиническую информацию |
| Наружное исследование глаза | ↑ | Многие наружные исследования выполняются с помощью ручки-фонарика. Обратите внимание на орбиты глаз, положение век, конъюнктивы, переднюю камеру глаза, роговичную реакцию на свет |
| Офтальмоскопия | ↑ | Ключом к освоению этого метода является практика: чем чаще вы выполняете офтальмоскопию, тем больших результатов добиваетесь |
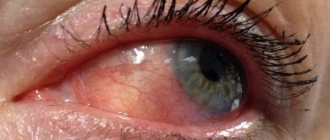
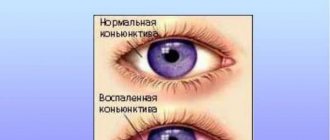
| Покраснение глаз | ↑ | Распространенный симптом, который требует особого внимания |
Межъядерная офтальмоплегия
Межъядерной офтальмоплегией называют постоянное центральное глазодвигательное нарушение, которое проявляется в результате изменений в зоне медиального продольного пучка, являющегося соединяющим звеном между средним мозгом и ядрами глазодвигательных нервов. Данная патология моет приводить к появлению нистагма одного глаза, парезу медиальной прямой мышцы на месте непосредственного поражения. Такое заболевание может носить как односторонний, так и двухсторонний характер и не имеет свойства проявляться какими-то дополнительными неврологическими признаками.
Одной из причин двусторонней межъядерной офтальмоплегии является рассеянный склероз. Как правило, такой диагноз констатируется у молодых женщин. Односторонняя форма заболевания, наоборот, чаще всего встречается уже у пожилых людей и может проявиться в результате сахарного диабета, инфаркта, аневризма сосудов мозга и некоторых других серьезных заболеваний.
При поражении центральной нервной системы могут произвольно наблюдаться как медленные, так и относительно быстрые глазные движения. Нарушение саккад приводит к развитию дисметрии глаз: при переводе взгляда с одного объекта на другой глаза либо «не доходят» до него, либо его «перескакивают». В наиболее сложных ситуациях констатируется опсоклонус разной степени тяжести. Человека могут беспокоить симптомы от коротких приступов саккад в горизонтальной плоскости (глазной миоклонус) до постоянных хаотичных саккад. Подобные проблемы могут проявиться в случаях, когда поражен ствол мозга либо же мозжечок.
Паранеопластические синдромы, а также нейробластома у детей разного возраста являются причиной появления опсоклонуса. Нарушения саккад могут возникать в результате разных дегенеративных заболеваний центральной нервной системы. Довольно часто причинами являются болезнь Вильсона, а также стремительно развивающейся надъядерный паралич.
ОСТРОТА ЗРЕНИЯ
Острота зрения относится к важнейшим показателям жизнедеятельности глаза. Без первоначального измерения остроты зрения о состоянии глаза нельзя сказать ничего.
1. Что необходимо для измерения остроты зрения?
Необходимы 4 простых и легкодоступных предмета: таблица Снеллена, обтуратор стенопеического отверстия, карманные таблицы для исследования зрения на близком расстоянии, таблицы для исследования цветового зрения.
2. Что такое таблица Снеллена?
Это стандартная настенная таблица, на которую нанесены строчки черных знаков (буквы, цифры или для неграмотных людей — буквы Е). Знаки увеличиваются в размерах от минимальных (внизу таблицы) до максимальных (вверху).
3. Кто такой Снеллен?
Герман Снеллен (1834-1908) — голландский офтальмолог. Закончил университет в Утрехте и преподавал в нем. Создал свою знаменитую таблицу в 1862 году. Это была первая попытка стандартизировать измерения остроты зрения.
4. Как измеряют остроту зрения?
Закрывая поочередно глаза, пациент по просьбе врача читает хорошо освещенную таблицу Снеллена с расстояния 20 футов (6 м). Первым принято исследовать правый глаз. Исследование может проводиться в очках для дальнего зрения. Остроту зрения определяют по самой мелкой строчке, на которой пациент видит больше половины букв. Кроме того, необходимо отмечать количество пропущенных букв на этой строчке. Например, 20/20 — 1 или 20/40 — 2.
5. Что означает 20/20?
20/20 означает, что пациент может прочитать с расстояния 6 м (20 футов) буквы, которые читает с расстояния 6 м человек со стандартным зрением. 20/40 означает, что пациент может различить буквы с расстояния 6 м, которые в норме можно прочесть с 12 м и т. д. Числителем здесь является расстояние, на котором расположена таблица Снеллена, а знаменателем — расстояние, с которого видит буквы человек со стандартным зрением. Знаменатель также указывает на самую мелкую строчку в таблице, на которой пациепт смог прочесть больше половины букв.
6. Может ли острота зрения быть выше 20/20?
Да. Хотя 20/20 является стандартной остротой зрения, большинство людей могут иметь остроту зрения выше 20/20. Острота зрения пациента регистрируется следующим образом: 20/15, 20/12 и т. д.
7. Как измеряют остроту зрения у неграмотных?
У неграмотных и детей используют таблицы, содержащие только буквы Е. Пациента просят указать направление очертания буквы Е.
8. Как измеряют остроту зрения у лежачих больных?
Остроту ближнего зрения измеряют поочередно на каждом глазе с помощью специальных карманных карт — карманного анализатора зрения Розенбаума (Rosenbaum Pocket Visual Screener). Его можно приобрести в любом магазине медицинского оборудования. Карту держат на расстоянии 14 дюймов (35 см) от глаз пациента. При этом один глаз обследуемого нужно закрыть. Остроту зрения определяют по строчке с наименьшей величиной знаков, которую четко различает больной. Во время исследования пациенту можно надеть очки для чтения или для дальнего зрения. Если очков у него нет или он не может различить близко расположенную карту, исследование заменяется подсчетом пальцев на руке (см. ниже).
9. Как оценивают остроту зрения, если больной не может прочитать ни одной буквы в таблице?
Если больной не может прочитать ни одной буквы в таблице, расстояние между ним и таблицей уменьшают. Уменьшенное расстояние записывают в числитель формулы остроты зрения (например, 5/70). Это выражение можно перевести в более привычную форму записи (например, 20/280). Если больной не может прочесть самые крупные буквы в таблице Снеллеиа с расстояния 3 футов (1,5 м), остроту зрения оценивают путем подсчета пальцев. Исследователь указывает расстояние, с которого пациент точно называет количество показываемых ему пальцев. Если и такой вид измерения остроты зрения невозможен, оценку проводят по способности больного различать движения рук и вспышки света. Финальной стадией снижения зрения является отсутствие светоощущения.
10. Что такое стенопеическое зрение?
Это зрение через отверстие в обтураторе. Если пациент не может прочитать строчку 20/20, перед глазом пациента помещают обтуратор. Стенопеическое отверстие пропускает только аксиальные лучи. В отверстие не попадают периферические лучи, вызывающие размывание полей зрения при нарушениях рефрактерности. Таким образом, обтуратор со стенопеическим отверстием улучшает зрение в случаях, когда его можно корригировать очками. При других глазных или неврологических заболеваниях (например, заболеваниях сетчатки или помутнении прозрачных сред глаза) обтуратор со стенопеическим отверстием не влияет на зрение. Корригировать с помощью очков можно следующие заболевания: гиперопию (при которой аксиальная длина глазного яблока слишком коротка), миопию (при которой аксиальная длина глазного яблока слишком велика) и астигматизм (при котором рефрактерная сила роговицы и хрусталика в одном меридиане отличаются от тех же показателей в другом меридиане).
11. Кому и когда нужно исследовать остроту зрения?
Измерить остроту зрения — все равно, что оценить жизнеспособность глаза. Без измерения остроты зрения о состоянии глаза ничего определенного сказать невозможно. Для нормального зрения требуется не только сохранение функции глаза, но и достаточное кровоснабжение и иннервация. Исследование остроты зрения имеет огромное значение при клиническом обследовании. Его проводят всем пациентам, жалующимся па нарушения зрения. Поскольку нарушение остроты зрения на один или оба глаза может происходить незаметно для человека, ее следует оценивать у всех взрослых пациентов. Нарушение остроты зрения обычно не сопровождается болями. Исключением служат заболевания, сопровождающиеся покраснением глаз (см. ниже). У детей остроту зрения нужно измерять как можно раньше (обычно после трех лет). Это позволяет выявлять амблиопию в раннем возрасте.
12. Что означает снижение остроты зрения?
Снижение остроты зрения может указывать на наличие любого из следующих процессов.
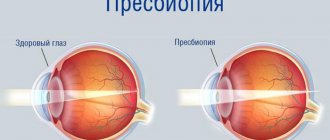
- Нарушения рефракции, которые поддаются коррекции (миопия, астигматизм и пресбиопия).
- Излечиваемая и обратимая слепота (катаракта или увеит).
- Глазные проявления системных заболеваний, которые при отсутствии лечения прогрессируют (рассеянный склероз или глиомы).
- Врожденные заболевания (краснуха или токсоплазмоз).
- Инфекционные заболевания (цитомегаловируспый ретинит или токсоплазмоз).
13. Каким образом подтверждаются различные варианты снижения зрения?
- Погрешности рефракции, корригируемые очками, — обычно подозреваются, если зрение улучшается при использовании обтуратора со стенопеическим отверстием.
- Помутнение светопередающих сред — обычно диагностируется при исследовании красного рефлекса или во время офтальмоскопии.
- Неврологические заболевания или поражения сетчатки — обычно выявляются во время офтальмоскопии, при колебаниях спышек света или определении полей зрения.
- Амблиопия — обычно подтверждается снижением остроты зрения в анамнезе и часто сопровождается косоглазием.
14. Какие больные с вновь выявленным снижением зрения направляются к офтальмологу?
- Больные с жалобами на зрение.
- Больные с отсутствием жалоб на зрение при остроте зрения 20/40 или ниже на один или оба глаза.
- Больные с разницей остроты зрения между глазами на две или более строки.
- Больные среднего или пожилого возраста с пресбиопией, даже если расстояние остроты зрения сохраняется (для подбора очков для чтения), а также для обследования на глаукому.
- Больные с дефектом афферентных зрачковых волокон.
15. Что представляют собой таблицы для исследования цветового зрения?
Это псевдохроматические таблицы, на которых среди цветных точек представлены цифры или фигуры. Это сочетание цветов обычно путает больного с нарушенной способностью различать цвета.
16. Как исследуется цветовое зрение?
Таблицы для определения цветового зрения последовательно представляются пациенту (поочередно для каждого глаза), и результаты записываются в виде дроби (числитель указывает на количество правильных ответов, а знаменатель — на количество представленных таблиц). При исследовании односторонней дисхроматопсии применяется более простой, но тем не менее надежный метод: пациента просят закрыть пораженный глаз и взглянуть на красный предмет (например, красный колпачок флакона с мидриатическим раствором). Затем пациента просят посмотреть на тот же предмет другим глазом (в это время здоровый глаз закрыт) и сообщить, выглядит ли красный цвет таким же. У больных с дисхроматопсией пораженный глаз видит красный цвет серым или размытым.
17. Что такое дисхроматопсия?
Дисхроматопсия (от греческого dys — патологический, chroma — цвет, opsis — зрение) — это нарушение цветового зрения. Под дисхроматопсией понимают приобретенный дефицит цветового зрения в отличие от врожденной цветовой слепоты.
18. Каковы причины дисхроматопсии?
Это заболевания зрительного нерва, а также токсические или дегенеративные поражения макулы.
Лечение патологии
Регулярное выполнение упражнений поможет избежать хирургического вмешательства.
При плохом зрении, связанном с недостаточностью конвергенции, рекомендованы каждый день лечебные тренировки, которые состоят из таких упражнений:
- Поставить ручку на расстоянии 30 см от глаз и направить взор мимо нее. Человек должен видеть 2 изображения.
- Необходимо смотреть на контур ручки слева, при этом не упускать из виду правую. Переведя взгляд вправо, повторить в другую сторону.
- Вначале тренировки фиксацию делать медленно, затем ускорять темп.
Упражнения, применяемые для увеличения способности равномерно сводить глаза к носу, проводят регулярно 1—2 раза в день. Тренировка глазных мышц сводится к монотонному повторению одинаковых движений, с целью стабилизации зрения. При прогрессировавшем развитии косоглазия, показано проведение оперативного вмешательства. Врачи хирургическим путем фиксируют глазодвигательные мышцы и стабилизируют положение зрачков.
ТРАДИЦИОННОЕ МНЕНИЕ ПРЕПОДАВАТЕЛЕЙ
Исследование полей зрения может раскрыть важные неврологические или глазные заболевания, но терминология очень запутана.
19. Как исследуются поля зрения?
Врач сидит на расстоянии 1,5 м от пациента и просит его закрыть одни глаз ладонью, а другой зафиксировать на носу или противоположном глазе врача. В то время как пациент фиксирует взгляд на указанной точке, врач вытягивает руку и быстро поднимает вверх 1, 2 или 5 пальцев. Их удерживают поочередно в каждом квадрате и просят пациента назвать количество пальцев, которое он видит. Затем исследование проводится с другим глазом. Таким образом, проверка полей зрения основана на сопоставлении (грубом сравнении полей зрения врача с полями зрения пациента — см. рис. 19.1).
20. Каковы различия дефектов полей зрения при неврологических и глазных заболеваниях?
Дефекты полей зрения, вызванные неврологическими заболеваниями, обычно бывают двусторонними и щадят вертикальную срединную линии. Дефекты полей зрения в результате глазных заболеваний преимущественно односторонние и часто не распространяются на срединную горизонтальную линию.
21. Каков наиболее важный шаг после обнаружения дефекта полей зрения одного глаза?
Проверить поля зрения другого глаза. Как было упомянуто выше, односторонние дефекты полей зрения связаны с заболеваниями глаза. Двусторонние дефекты полей зрения обычно вызваны интракраниальными (неврологическими) процессами.
22. Что такое битемпоральная гемианопсия?
Под гемианопсией понимают выпадение половины полей зрения на обоих глазах (от греч. hemi — половина, ап — недостаток, opsis — зрение). Битемпоральная гемианопсия проявляется нарушением зрения, при котором выпадают височные поля зрения обоих глаз (битемпоральные). Часто встречается при опухолях хиазмы (краниофарингиома у детей и опухоли гипофиза у взрослых).
23. Что такое одноименная гемианопсия?
Это нарушение зрения, при котором выпадают поля зрения обоих глаз с одной стороны (одноименные). Например, если выпадает темпоральное поле левого глаза (левая часть зрительного поля левого глаза), то у правого глаза выпадет назальное поле (левая часть поля зрения правого глаза). Одноименная гемианонсия обычно встречается при поражениях коры головного мозга.
24. Что такое туннельные поля?
Это сильно суженные зрительные поля, которые характерны для запущенной глаукомы, пигментной дегенерации сетчатки и других более редких заболеваниях. Туннельные поля также встречаются при симуляции глазных болезней.
Какое зрение считается нормальным
Нормальное зрение у человека связано с преломлением светового луча в глазу, не отклоненным от нормы. Значит, линзы, роговица, хрусталик передают образ изображения на сетчатку глаза, на желтое пятно.
Каждый человек имеет свою норму зрения. Определяется она по тому, какую строчку пациент видит на таблице Головина-Сивцева. Известная единица означает, что он читает 10 строчку. Это нормальное зрение.
ТРАДИЦИОННОЕ МНЕНИЕ ПРЕПОДАВАТЕЛЕЙ
Чрезвычайно ценная информация может быть получена при наблюдении за формой, размером зрачков и их реакцией на наружные раздражители.
25. Как исследуются зрачки?
В идеале помещение должно быть затемнено. Пациент фиксирует свой взгляд на каком-нибудь удаленном предмете. В это время врач снизу подсвечивает фонариком-ручкой. В норме зрачки должны быть круглыми и одинаковыми по размеру.
26. На что, главным образом, обращают внимание при исследовании зрачков?
Основное значение имеют форма, размер и реакция зрачков на наружные раздражители. К последним относятся реакция зрачков на свет (прямая и содружественная) и реакция аккомодации.
27. Каковы наиболее распространенные нарушения формы зрачков?
- Наиболее часто встречается неправильная, грушевидная форма зрачков, причиной которой является операция на глазу (например, иссечение катаракты).
- После перенесенной тупой травмы в сфинктерах радужки может собираться слезная жидкость, и зрачок будет казаться больше и слегка неправильной формы.
- Воспаления радужной оболочки (ириты) могут привести к адгезии (спайкам) радужки и передней капсулы хрусталика, и зрачок приобретает неправильную форму.
- Колобома радужки является врожденным заболеванием, связанным с неполным закрытием эмбриональной щели углубления диска зрительного нерва. Пораженная радужная оболочка имеет форму замочной скважины с дефектом в нижненазальной позиции точке.
28. Что такое гиппус?
Гиппус представляет собой физиологическое состояние, при котором постоянно меняются размеры зрачков. Название происходит от греческого слова hippos (лошадь), отражающего подпрыгивающие движения скачущей лошади. Как и в норме, при гиппусе первой реакцией зрачков на свет является сужение. Эта реакция позволяет отличить гиппус от дефекта афферентных зрачковых волокон (см. ниже).
На заметку. При дефекте афферентных зрачковых волокон в ответ на приближение света зрачок сначала расширяется, а при гиппусе — сужается.
29. Каковы наиболее распространенные причины неравномерности зрачков?
- Наиболее частой причиной является физиологическая анизокория (от греческого ап — недостаток, iso — равный и core — зрачки). Этот вариант нормы присутствует у 20% населения и характеризуется функциональным различием мышечного тонуса в сфинктерах правого и левого зрачков. При физиологической аиизокории степень различия зрачков не меняется при изменениях освещения. При физиологической анизокории не отмечается птоза или диссоциации при ближнем свете.
- Другой частой причиной анизокории является фармакологическая дила-тация. Пациент может сознательно или случайно закапать в глаз мидриатический (дилатирующий) раствор, вызывающий расширение зрачка. Фармакологически расширенные зрачки не сужаются на свет даже после закапывания холинергических глазных капель (например, пилокарпина).
- Анизокория также встречается при синдроме Горнера (см. рис. на следующей странице). Зрачок пораженного глаза меньше по размеру (миотический). Миоз сопровождается ипсилатеральным птозом и алгидрозом. При анизокории, вызванной синдромом Горнера, степень различия в размерах зрачков меняется в зависимости от освещения. Например, различие зрачков более заметно в затемненном помещении (нарушение дилатации) и менее заметно при ярком освещении (способность к сужению не нарушена).
- Анизокория у больных с парезом третьего черепно-мозгового нерва вызвана мидриазом (расширением) зрачка на пораженной стороне. При парезе третьего нерва также выявляется птоз и слабость всех наружных глазных мышц, за исключением прямой боковой и верхней косой мышц. Расширенный зрачок сужается при закапывании холинергических глазных препаратов. При анизокории, связанной с парезом третьего черепно-мозгового нерва, различие между зрачками более заметно при ярком освещении (нарушена способность к сужению).
- К другим причинам анизокории относятся воспалительные процессы (односторонний ирит), старая травма, острый приступ закрытоуголыюй глаукомы, предшествующие глазные операции и различные неврологические заболевания.
Рис. 4.1. Птоз и миоз слева (синдром Горнера). Обратите внимание, что левое нижнее веко расположено выше правого нижнего века. Этот инверсионный птоз возникает из-за нарушения симпатической иннервации мышцы нижнего века — аналога мышцы Мюллера. (Приводится с разрешения из: Vander J.F., Gault J.A.: Ophthalmology Secrets. Philadelphia, Hanley and Belfus, 1998.)
30. Что такое реакция на аккомодацию?
Сужение зрачка происходит вслед за перемещением фиксации взора с дальнего объекта на более близкий. Для исследования реакции на аккомодацию попросите больного посмотреть на удаленную точку, а затем быстро сфокусироваться на гораздо более близком предмете (например, пальце врача). Возвращение взора на удаленную точку вызывает быстрое расширение зрачка.
31. Что такое реакция на свет?
При наведении света в глаз зрачок сужается. Реакция на свет бывает прямой (когда возникает в том же глазу, в который направлен свет) или содружественной (развивается с противоположной стороны).
32. Что такое зрачки Аргайлла Робертсона?
Зрачки Аргайлла Робертсона сужаются только в ответ на аккомодацию, по не сужаются на свет (диссоциация на ближний свет). Характерно для третичного сифилиса. Встречаются также при сахарном диабете и алкоголизме (энцефалопатия Вернике) и у больных с различными неопластическими, инфекционными и дегенеративными процессами в ЦНС. Зрачок Аргайлла Робертсона всегда свидетельствует о патологическом процессе.
33. Кто такой Аргайлл Робертсон?
Аргайлл Робертсон (1837 — 1909) был шотландским врачом. Страстный игрок в гольф. Учился в Берлине. После возвращения в родную Шотландию основал и
возглавил кафедру офтальмологии в Эдинбургском Университете. Был учителем и наставником Маркуса Ганна (см. вопрос 39).
34. Что такое зрачок Эдая?
Это тонический зрачок, который обычно не сужается ни на аккомодацию, ни на свет. После длительной попытки аккомодации зрачок, в конце концов, сужается, но всегда медленно. Когда напряжение, затрачиваемое на аккомодацию, ослабляется, зрачок снова медленно расширяется. Зрачок Эдая обычно наблюдается с одной стороны, часто расширен, овальной формы и всегда носит доброкачественный характер. Гиперчувствителен к раствору (0,125%) пилокарпина.
Рис. 4.2.
Тонический зрачок Эдая справа. А. Анизокория: правый зрачок больше левого. Б. Правый зрачок сужается в ответ на аккомодацию. В. Правый зрачок плохо реагирует на свет. Г. Правый зрачок заметно сужается при закапывании 0,125% пилокарпина, тогда как левый зрачок не сужается. (Приводится с разрешения из: Tasman W., Jaeger Е.А. (eds): The Wills Eye Hospital Atlas of Clinical Ophthalmology. Philadelphia, Lippincott-Raven, 1996, p 298.)
35. Кто такой Эдай?
Вильям Эдай (1886 — 1935) был австралийцем, учился па медицинском факультете в Эдинбурге и закончил его к началу Первой мировой войны. Его призвали в армию, и оп с честью сражался во Франции, где спас нескольких молодых солдат от газовой атаки при помощи импровизированной маски из ткани, пропитанной мочой. Он вовремя заболел корью, и это спасло его от последующей кровавой резни, во время которой погиб весь его полк. Он возвратился в Англию, где преподавал и занимался практической медициной до самой смерти. Его имя связано не только с описанием зрачка Эдая, но и с первым описанием нарколепсии. Эдай был харизматическим преподавателем, страстным лыжником и любителем-орнитологом. Оп скоропостижно умер в возрасте 49 лет от инфаркта миокарда.
36. В чем заключается тест с колеблющимися вспышками света?
Это исследование зрачковой реакции на свет обычно проводится для быстрой диагностики зрачка Маркуса Ганна или дефекта афферентных зрачковых волокон. Больного просят посмотреть на какой-нибудь удаленный предмет. Ручкой-фонариком освещают сначала один, а затем второй глаз. При колебаниях
света от одного глаза к другому каждый зрачок быстро сужается. При повреждении зрительного нерва или массивном поражении сетчатки одного глаза зрачок расширяется на свет, а не сужается.
Для зрачка Маркуса Ганна характерен дефект афферентных зрачковых волокон и сохранность эфферентных проводящих путей. Афферентная стимуляция здорового глаза оказывается сильнее афферентной стимуляции пораженного глаза. Поэтому при перемещении света от здорового глаза к больному подавляются стимулы к сужению зрачка (идущие из здорового глаза). В результате при перемещении света от нормального глаза к пораженному зрачок последнего расширяется. В таких случаях обычно говорят, что наблюдается зрачок Маркуса Ганна (ЗМГ) или дефект афферентных зрачковых волокон (ДАЗВ).
Рис. 4.3. ДАЗВ слева. А. При тусклом освещении зрачки одного размера. Б. Свет, направленный в левый глаз, вызывает частичное и замедленное сужение каждого зрачка. В. Свет, направленный в правый глаз, вызывает живую нормальную реакцию обоих зрачков. Г. Свет, быстро направленный в левый глаз, вызывает расширение обоих зрачков. (Приводится с разрешения из: Tasman W., Jaeger Е.А. (eds): The Hospital Atlas of Clinical Ophthalmology. Philadelfia, Lippincott-Raven, 1996, p 297.)
37. Какова реакция зрачка Маркуса Ганна на первоначальное воздействие света?
При первоначальном воздействии света на пораженный зрачок (первый этап исследования с колеблющимися вспышками света) зрачок слегка сужается. С другой стороны, при колебаниях света от одного глаза к другому зрачок Маркуса Ганна расширяется.
38. Какова обычная причина возникновения зрачка Маркуса Ганна?
Обычной причиной является неврит зрительного нерва. Однако к развитию дефекта афферентных зрачковых волокон может привести не только любое асимметричное поражение зрительного нерва, но и массивное поражение сетчатки (например, окклюзия центральной артерии сетчатки).
39. Кто такой Маркус Ганн?
Роберт Маркус Ганн — шотландский офтальмолог. Он был лично знаком с другим известным шотландцем Робертом Льюисом Стивенсоном. К изучению офтальмологии его привлек Аргайлл Робертсон (см. выше). Он стал широко известен благодаря мастерскому владению офтальмоскопом.
Нарушения содружественных движений глаз
Содружественные движения глаз определяются центральными зонами коры больших полушарий, мозжечком, средним мозгом. Подобные патологии диагностируются довольно часто, когда речь идет о поражениях центральной нервной системы.
Парез взора горизонтального типа проявляется в том случае, когда поражается одна сторона моста и при этом задействуется ретикулярная формация. Если же диагностировали поражение с двух сторон, то тогда речь будет идти уже о полной форме горизонтального пареза, и глаза смогут двигаться исключительно в пределах вертикальной плоскости. Иногда, если поражение является относительно слабым, наблюдается лишь частичный горизонтальный парез взора или диагностируется нистагм. Как правило, пациента беспокоят и некоторые другие признаки неврологического характера. Более того, верхняя часть ствола головного мозга, так же, как и кора больших полушарий, может привести к проявлению горизонтального пареза взора. Зачастую происходящие так называемые вестибулооокулярные рефлексы при таких процессах фактически не поддаются изменениям.
Средний мозг обладает функцией регулирования движения глазами в вертикальном направлении. Когда речь идет о поражении крыши среднего мозга, скорее всего со временем возникнет парез взора вверх. В некоторых случаях такое заболевание сопровождается ослаблением реакции зрачков на свет, но при этом сохранена достаточная реакция аккомодации. Молодые люди чаще всего страдают от таких заболеваний в результате гидроцефалии, а лица пожилого возраста — из-за перенесенного инсульта. Парез взора вниз диагностируется не так часто и может проявляться как острой формой течения, к примеру, после перенесенного инсульта, так и развиваться постепенно, что довольно часто проявляется как следствие болезни Паркинсона, либо же каких-то других заболеваний центральной нервной системы.
НАРУЖНЫЙ ГЛАЗ
ТРАДИЦИОННОЕ МНЕНИЕ ПРЕПОДАВАТЕЛЕЙ
Многие наружные исследования проводятся с помощью ручки-фонарика. Следует внимательно осмотреть орбиты, положение век, конъюнктивы, переднюю камеру глаза и исследовать роговичную реакцию на свет.
Слезы
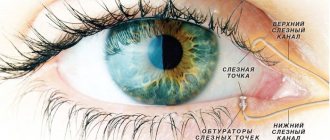
40. Что такое тест Ширмера?
Тест Ширмера направлен на измерение слезной продукции. Проводится для определения сухости глаз при кератоконъюнктивите или синдроме Шегрепа. Синдром Шегрена — аутоиммунное заболевание, характеризующееся сухостью глаз и полости рта. Часто сопровождается другими аутоиммунными расстройствами.
41. В чем заключается тест Ширмера?
Под местной анестезией врач вводит маленькую полоску фильтровальной бумаги под нижнее веко с медиальной или латеральной стороны. Тест-полоска не должна находиться в центре. Через 5 минут ее убирают. Образованное слезами влажное пятно измеряется в миллиметрах. В норме его размеры соответствуют 15 мм (до 40 лет) и 10 мм (после 40 лет). Расстояние меньше 5 мм обычно указывает на снижение слезной продукции. Расстояние от 5 до 10 мм подозрительно на ее снижение.
42. Кто такой Ширмер?
Отто Ширмер (1864-1917) был немецким офтальмологом.
Брови
43. Какое значение имеет истончение или отсутствие латерального участка бровей?
Истончение или отсутствие латерального участка бровей — обычный симптом гипотиреоза (часто называется «признаком королевы Анны» — по имени известной больной). Однако может быть и вариантом нормы. Истоичеиие бровей также может являться результатом косметических манипуляций (выщипаваиия). Другими причинами могут служить лекарственные препараты, кожные заболевания и красная волчанка.
Веки и орбиты
44. Что такое ксантелазма?
Ксантелазма (от греч. слова xanthos — желтый и elasma — кованая металлическая пластинка) представляет собой желтоватые жировые отложения, расположенные поверх века. У большинства больных с ксантелазмами нарушения жирового обмена отсутствуют. Однако ксантелазмы встречаются у 25% больных с 3-м типом гиперлипопротеинемии и также встречаются при более распространенных 2-м и 4-м типах гиперлипопротеинемии. Если ксантелазмы представляют собой косметическую проблему, их удаляют хирургическим путем.
Рис. 4.4. Больной с ксантелазмами на всех четырех веках. (Приводится с разрешения из: Tasman W., Jaeger Е.Л.: The Wills Eye Hospital Atlas of Clinical Ophthalmology. Philadelphia, Lippincott — Raven, 1996.)
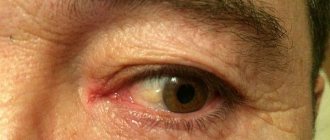
45. Что такое эктропион?
Это эверсия (наружное выворачивание) нижнего века. Часто встречается у пожилых людей. При этом для наружных раздражителей открывается край дорсальной конъюнктивы. Незащищенность роговицы и кератинезация открытой конъюнктивы может привести к раздражению глаза.
46. Что такое энтропион?
Это инверсия (внутреннее заворачивание) нижнего века. Нередко встречается в пожилом возрасте. Также может вызывать механическое раздражение глаза из-за контакта с ресницами.
47. Что такое ячмень?
Это острый очаговый воспалительный процесс в одной из желез, расположенных по краю века (например, волосяного фолликула). Классическими признаками являются краснота, припухлость, болезненность и иногда гнойное отделяемое.
48. Что такое блефарит?
Это диффузный воспалительный процесс, захватывающий край века. Характеризуется припухлостью и иокраснением. Блефарит обычно вызывается Staphylococcus aureus или Staphyloccocus epidermidis и может быть гипервосприимчивым. Край века может покрываться корками, охватывающими ресницы. Больные часто жалуются на сухость глаз.
49. Что такое птоз?
Птоз (по-гречески падение) — это нависание верхнего века. Может быть одно- или двусторонним.
Рис. 4.5. Инволюционный (апоневротический) птоз, слишком легкий, чтобы сгладить глубину складок век. Функция мышцы-леватора обычно сохраняется. (Приводится с разрешения из: Tasman W., Jaeger Е.А.: The Wills Eye Hospital Atlas of Clinical Ophthalmology. Philadelphia, Lippincott — Raven. 1996.)
50. Каковы причины птоза? Как они дифференцируются?
К распространенным причинам относятся возраст (1); последствия травм и хирургических манипуляций (2) и врожденные причины (3). Реже птоз вызывают миастения (1), синдром Горнера (2) и парез третьего черепно-мозгового нерва (3). Эти причины отличаются от первых трех наличием сочетанной патологии: измененных по размеру зрачков и парезом других черепно-мозговых нервов.
51. Что такое проптоз?
Проптоз (или экзофтальм) представляет собой патологическое выбухание одного или обоих глазных яблок (от греческого слова proptosis, означающее выпадение вперед). В норме глазные яблоки могут выдаваться вперед на 19 — 24 мм в зависимости от расовой принадлежности и пола. Если один глаз выдается вперед больше чем на 2 мм по сравнению с другим глазом, говорят об одностороннем экзофтальме.
52. Каковы наиболее частые причины экзофтальма у взрослых?
Наиболее частой причиной одностороннего экзофтальма является тиреоидная офтальмопатия (болезнь Грейвса). На втором месте идут объемные образования (метастатические или первичные опухоли, злокачественные и доброкачественные). Основной причиной двустороннего экзофтальма также является болезнь Грейвса. Следом идут онкологические заболевания.
53. Каковы другие признаки офтальмопатии при тиреотоксикозе?
- Ретракция век (тиреоидный взгляд).
- Верхнее веко отстает при взгляде вниз (признак ван Грейфа).
- Отек конъюнктивы (хемос) и гиперемия.
- Редкое мигание и проитоз (признак Стеллвага).
- Легкий тремор неплотно прикрытых глаз (признак Розенбаха).
- Нарушение конвергенции глаз вслед за аккомодацией с расстояния 12,5 см (признак Мебиуса).
- Ослабление экстраокулярной подвижности.
- Изъязвление роговицы.
- Компрессия зрительного нерва, приводящая к его отеку и потере зрения.
Рис. 4.6. Офтальмопатия при тиреотоксикозе с проптозом и ретракцией век. (Приводится с разрешения из: Vander J.F., Gault J.A.: Ophthalmolo ду Secrets. Philadelphia, Hanley and Belfus, 1998.)
54. Какова наиболее частая причина одностороннего экзофтальма у детей?
Наиболее распространенной причиной является флегмона. Из объемных образований односторонний экзофтальм у детей чаще всего вызывает рабдомио-саркома.
55. Каковы различия между пресептальной и орбитальной флегмоной? Пресептальная флегмона поражает только веки, которые краснеют и опухают. Процесс не затрагивает ни перегородку орбиты, ни ее структуры. Отсутствует впечатление, что у больных поражена глазная система. Зрение, зрачки, конъюнктивы и подвижность глаз остаются в норме.
Напротив, флегмона орбиты является неотложным состоянием. Она поражает не только веки, но и структуры орбиты. Пациенты производят впечатление системных больных. Многочисленные симптомы включают в себя боль при движении глаз (О; покраснение и отек век (2); инъецированность конъюнктивы и хемоз (отек) (3); ограничение подвижности глаз на пораженной стороне (4); проптоз (5); снижение зрения (6); дефект афферентных зрачковых волокон (7).
56. Каковы признаки перелома орбиты?
Это перелом дна орбиты (которое также является крышей верхнечелюстной пазухи). Нижняя орбитальная прямая мышца может ущемляться. У больных с тупой травмой орбиты следует пропальпировать ее край в поиске подвижности или прерывистости. Следует также осторожно пропальпировать окружающие мягкие ткани на предмет подкожной крепитации. Последняя вызвана воздухом, поступающим из поврежденной верхнечелюстной пазухи. Воздушные пузырьки иногда видны иод конъюнктивой при освещении фонариком. У больных также нужно проверить чувствительность на стороне травмы в зоне распространения 5-го черепно-мозгового нерва. Потеря чувствительности указывает на наличие перелома. При ущемлении нижней прямой мышцы больной не может посмотреть вверх или жалуется на диплопию при взгляде вверх.
57. Что такое энофтальм?
Энофтальм — состояние, противоположное экзофтальму (дословно падающий внутрь). Глаза скорее погружены в орбиты, чем выдаются из них. Энофтальм может быть результатом обширного перелома глазницы.
Рис. 4.7. Псевдоптоз у больного с переломом орбиты. (Приводится с разрешения из: Tasman W., Jaeger Е.Л.: The Wills Eye Hospital Atlas of Clinical Ophthalmology. Philadelphia, Lippincott — Raven, 1996.)
Межъядерная офтальмоплегия
Межъядерной офтальмоплегией называют постоянное центральное глазодвигательное нарушение, которое проявляется в результате изменений в зоне медиального продольного пучка, являющегося соединяющим звеном между средним мозгом и ядрами глазодвигательных нервов. Данная патология моет приводить к появлению нистагма одного глаза, парезу медиальной прямой мышцы на месте непосредственного поражения. Такое заболевание может носить как односторонний, так и двухсторонний характер и не имеет свойства проявляться какими-то дополнительными неврологическими признаками.
Одной из причин двусторонней межъядерной офтальмоплегии является рассеянный склероз. Как правило, такой диагноз констатируется у молодых женщин. Односторонняя форма заболевания, наоборот, чаще всего встречается уже у пожилых людей и может проявиться в результате сахарного диабета, инфаркта, аневризма сосудов мозга и некоторых других серьезных заболеваний.
При поражении центральной нервной системы могут произвольно наблюдаться как медленные, так и относительно быстрые глазные движения. Нарушение саккад приводит к развитию дисметрии глаз: при переводе взгляда с одного объекта на другой глаза либо «не доходят» до него, либо его «перескакивают». В наиболее сложных ситуациях констатируется опсоклонус разной степени тяжести. Человека могут беспокоить симптомы от коротких приступов саккад в горизонтальной плоскости (глазной миоклонус) до постоянных хаотичных саккад. Подобные проблемы могут проявиться в случаях, когда поражен ствол мозга либо же мозжечок.
Паранеопластические синдромы, а также нейробластома у детей разного возраста являются причиной появления опсоклонуса. Нарушения саккад могут возникать в результате разных дегенеративных заболеваний центральной нервной системы. Довольно часто причинами являются болезнь Вильсона, а также стремительно развивающейся надъядерный паралич.
Экстраокулярные движения
58. Какова диагностическая ценность исследования экстраокулярных движений?
Небольшая. Хотя ни одно исследование глаз не является полным без измерения этих движений, информативность этого теста очень низкая (особенно, если отсутствуют жалобы на двоение в глазах). Напротив, если у взрослого человека вдруг появилось косоглазие или он жалуется на двоение в глазах — это может свидетельствовать о серьезном заболевании. Поэтому таких больных нужно немедленно направлять к специалисту. О косоглазии и псевдокосоглазии смотрите в разделе «Роговичная реакция на свет» в этой главе.
Нистагм
59. Что такое нистагм?
Это неврологический симитом, характеризующийся патологическими ритмичными движениями экстраокулярных мышц. Греческое слово nystagmos дословно означает качание. Качательиые движения могут наблюдаться как в горизонтальной, так и в вертикальной плоскостях и включают в себя быструю и медленную фазы.
60. Каково клиническое значение нистагма?
Нистагм обычно указывает на дисфункцию одной или нескольких из трех структур: мозжечка (1), вестибулярного аппарата (2) или глазодвигательной системы (3). Дисфункция может быть связана с токсико-метаболическими причинами или анатомическими повреждениями, а также быть врожденной.
61. Каковы основные виды нистагма?
Классификация нистагма основана на направлении движения глаз. Выделяют три варианта нистагма: горизонтальный, вертикальный и ротационный. С другой стороны, физиологический нистагм представляет собой быстрые и медленные движения глаз, которые можно наблюдать у человека в пути (особенно, в поезде). Взгляд путешественника фиксируется на быстро приближающихся объектах (например, телефонных столбах). Этот нистагм представляет собой нормальную реакцию глаз. Его можно вызвать, попросив пациента пристально смотреть на быстро вращающийся барабан с вертикальными полосками (оптокинетический нистагм).
Взаимосвязь строения и функции глаз
Для понимания строения зрительного органа следует сравнить его с фотоаппаратом. Он создает изображение, делая фокус на предмете и позволяя определенному объему света проходить через диафрагму.
Когда луч попадает в глаза, он проходит через роговицу, где достигается 75% фокусирования света. Затем он попадает на зрачок, где регулируется его количество.
Хрусталик — вторая линза глаза. Его форма изменяется напряжением или расслаблением мышц. Сфокусированный свет достигает сетчатки, в котором трансформируется в нервный импульс. При достижении изображением мозговых центров появляется возможность наслаждаться миром, смотреть цвета и предметы. Другими словами, все как мы видим в реальной жизни.
Строение доказывает, насколько сложны глаза. Специалисты все еще не могут отыскать способ, как трансплантировать мышцы глазного яблока, поскольку зрительный нерв очень чувствителен.