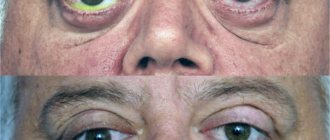
Гемангиома глаза относится к категории доброкачественных образований сосудистого характера. Чаще всего патологическое формирование локализуется на конъюнктиве или кожных покровах век.
Данная опухоль не представляет опасности для жизни человека, только в очень тяжелых и редких случаях возможно озлокачествление процесса. Гемангиома у новорожденного на глазу склонна к очень быстрому росту и распространению на здоровые ткани, поэтому после постановки точного диагноза, ее следует как можно быстрее удалить.
Диагностика сосудистой патологии не представляет особых усилий, так как образование видно невооруженным глазом. Гемангиома глаза относится к категории врожденных патологий и чаще всего диагностируется только у родившихся малышей. У некоторых деток она проявляется не сразу, а через несколько месяцев после рождения.
Далее более подробно о том что такое гемангиома глаза и как с ней бороться.
Симптомы
Гемангиома у новорожденного развивается в несколько стадий. На первом этапе наблюдается опухолевое образование небольшого размера. Близлежащие ткани немного опухают, сеть капилляров становится более явной. Когда доктор нажимает пальцем на пораженный участок, то больной испытывает болезненные ощущения.
К общим симптомам доброкачественного образования стоит отнести такие симптомы:
- у новорожденного на веке формируется невус с земляным оттенком;
- если гемангиома расположена глубоко в коже, то верхние покровы могут иметь естественный цвет;
- сосудистая опухоль, которая разрослась под кожей внешне может иметь синеватый оттенок;
- если под глазом у ребенка большая гемангиома, то при смене настроения она может изменять свой окрас;
- чаще всего образование располагается в области века и конъюнктивы глаза;
- практически у 25% деток с гемангиомой, есть похожие образования на других участках тела.
Так как существует несколько видов сосудистых новообразований, стоит учитывать их отличия во внешнем виде при диагностике.
Гемангиомы капиллярного типа – это пятнышки, которые окрашены в темно-красный цвет. По структуре это сеть переплетенных между собой тонких сосудов.
Кавернозная гемангиома возвышается над кожей, имеет четкий рисунок из капилляров, а также расширенные просветы с кровянистым содержимым.
Очень редко диагностируется гемангиома Хорриодеи, объектом ее поражения является орбита глаза. У таких пациентов снижается острота зрения и развивается косоглазие.
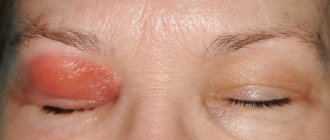
Капиллярная гемангиома
Опухоль характеризуется припухлостью и голубоватым оттенком кожи век в зоне ее локализации, особенно при глубоком расположении в орбите. Характерны рецидивирующие подкожные и подконьюнктивальные кровоизлияния, конгломераты мелких сосудов под конъюнктивой глаза.
Вначале они обычно появляются в полулунной складке. Излюбленная локализация опухоли — верхневнутренний отдел орбиты. Экзофтальм со смешением, величина его колеблется от 1-3 до 6 мм. У 1/3 больных при физической нагрузке, связанной с наклоном головы, экзофтальм увеличивается на 2-4 мм.
Как показали наши исследования, подобная картина отмечена при сочетании капиллярной гемангиомы орбиты с аневризмой верхней глазной вены. Репозиция глаза свободная. Исключения составляют случаи, когда в орбите формируются фиброзные изменения, возникавшие после многократных рецидивирующих ретробульбарных кровоизлияний.
Сочетанное поражение век и орбиты сопровождается появлением астигматизма, амблиопии, косоглазия. При распространении опухоли во внутреннее хирургическое пространство возможны изменения на глазном дне, которые чаще проявляются медленно развивающейся атрофией зрительного нерва.
Диагноз капиллярной гемангиомы орбиты не представляет трудности. Прежде всего помогает правильно собранный анамнез, указывающий на появление клинических симптомов в раннем детстве. Особенно ценны сведения о часто возникающих подкожных или под конъюнктивальных кровоизляниях. КТ помогает в уточненной диагностике дольчатого вида опухоли (рис. 8.3), в которой могут присутствовать флеболиты, выявить наличие аневризмы верхней глазной вены.
Рис. 8.3. Компьютерная томограмма. Капиллярная гемангиома орбиты
Лечение капиллярных гемангиом орбиты — задача трудная, так как при удалении опухоли вероятны тяжелые осложнения, приводящие к потере зрения. Оперативное лечение показано у больных не моложе 8-10 лет, при появлении признаков снижения зрения или появлении изменений в диске зрительного нерва.
Непременным условием при планировании операции являются точная топометрия опухоли в орбите и использование микрохирургической техники. Кортикостероидная терапия (местное введение бетаметазона, целестона) привлекает своей быстрой эффективностью даже после однократной инъекции.
Однако описанные в литературе осложнения, такие как некроз кожи век, субатрофия кожи и подкожной жировой клетчатки, задержка роста тканей в регионе введения препарата, эмболизация сосудов глазного дна, заставляют с осторожностью относиться к этому виду лечения. В раннем возрасте эффективна КДРТ.
Прогноз для жизни не вызывает беспокойства. Прогноз для зрения серьезен в связи с возможностью развития амблиопии, косоглазия, атрофии зрительного нерва.
Виды
Гемангиомы глаза делятся по трем критериям: место локализации, строение и характер. Так как данное заболевание является доброкачественным, то выделяют три вида, два основных и один комбинированный. Далее более подробно о каждом из них.
У новорожденного чаще всего встречается капиллярная форма патологии, примерно в 90% всех случаев. Опухолевое образование сформировано из густой сети капилляров малинового и красного оттенков. Опухоль быстро распространяется по коже и начинает прорастать во все близлежащие тканевые структуры, приводя их к разрушению. Капиллярная гемангиома считается первым этапом патологического процесса.
Когда гемангиома капиллярного типа перенасыщается кровью, и при этом происходит расширение сосудистого русла, то можно говорить о формировании кавернозной опухоли. Запускается процесс разрыва капилляров с последующим излитием кровяного содержимого в ткани гемангиомы. И как следствие, образовываются каверны, которые заполняются кровью.
Комбинированные опухоли представляют собой смесь каверн и капиллярных сетей.
Рацемозная гемангиома
Рост опухоли начинается в толще век, мягких тканях надбровной и височной областей. Прорастая мягкие ткани, опухоль проникает в орбиту, смещая глаз кпереди, книзу и кнутри. Репозиция глаза остается свободной. При рацемозной гемангиоме венозного типа экзофтальм увеличивается медленно.
Вены в передних отделах орбиты резко расширены, что создает картину отека периорбитальных тканей. Быстро увеличиваясь в размерах, особенно в пубертатном периоде или во время беременности, рацемозная гемангиома может давать опасные для жизни кровотечения.
При артериальной рацемозной гемангиоме экзофтальм сопровождается пульсацией. И артериальная, и венозная гемангиомы могут разрушать прилежащие костные стенки орбиты и распространяться в полость черепа.
Диагноз рацемозной гемангиомы устанавливают на основании клинических признаков. Состояние сосудистого ложа, определение питающих опухоль сосудов определяют при использовании каротидной ангиографии.
Опухоль расценивают как врожденное доброкачественное образование, состоящее из вполне сформированных сосудов.
Лечение рацемозной гемангиомы — сложная задача, которая должна решаться с участием сосудистых хирургов. Необходима перевязка питающих сосудов или их эмболизация (при артериальной рацемозной гемангиоме).
Прогноз для жизни благоприятный, но опухоль не останавливается в своем развитии на протяжении всей жизни больного. Являясь по сути доброкачественным новообразованием, рацемозная гемангиома может приводить к тяжелым косметическим дефектам, что нарушает комфортность жизни больного, приводит к потере трудоспособности и инвалидизации.
Прогноз для зрения также неблагоприятен в связи с развитием необратимых изменений на глазном дне.
Причины возникновения
Нельзя точно сказать, что та или иная причина приводит к развитию гемангиомы глаза. Чаще всего данная болезнь наблюдается у новорожденного сразу после появления на свет или в первые 2-3 недели жизни.
Современная медицина может лишь предоставить информацию о факторах, предрасполагающих к развитию этой патологии.
Если гемангиома под глазом появилась непосредственно после рождения малыша, то причина развития напрямую связана с патологическим процессом, который проходил у будущей матери в период беременности. К ним относят:
- нарушения в работе эндокринной системы;
- рождение ребенка раньше срока;
- беременность двойней, тройней или больше;
- перенашивание ребенка;
- злоупотребление спиртным и алкоголем в период беременности;
- генетическая предрасположенность;
- будущая мама болела вирусной инфекцией на сроках, когда у малыша происходило формирование кровеносной системы;
- неблагоприятная экологическая ситуация;
- отрицательная группа крови у матери.
Гемангиома глаза у взрослого встречается очень редко и причиной ее образования чаще всего становится ранее перенесенная травма и процесс формирования тромба.
Диагностика
Гемангиому глаза у новорожденного можно диагностировать сразу же после его появления на свет. Для постановки точного диагноза стоит тщательно обследовать образование и определить его характер и внешний вид. Именно для этих целей существует ряд пособий, которые вмещают в себя множество цифровых материалов с различными новообразованиями глаза. Такие наглядные пособия позволяют определить место расположения опухоли и характер разрастания.
Деток с гемангиомой глаза в обязательном порядке ставят на диспансерный учет, так как за образованием необходимо постоянно наблюдать. Очень часто назначают консервативное лечение, только в особо тяжелых случаях требуется хирургическое вмешательство.
Читайте в отдельной статье: Аметропия: что это и как лечится
Бывают случаи, когда образование находится достаточно глубоко в тканях глаза. Тогда визуальный осмотр не сможет полностью прояснить ситуацию, поэтому прибегают к помощи дополнительных методов диагностики:
- рентгенографическое обследование глаза;
- компьютерная томография;
- веногрфия;
- артериография.
Лечение
Лечение патологического процесса зависит от разновидности патологии. Далее более подробно о борьбе с капиллярной и кавернозной формой заболевания.
Капиллярная гемангиома
Капиллярная форма чаще всего наблюдается у новорожденного. С возрастом происходит регресс патологии и к началу школы новообразование полностью рассасывается.
Лечение назначается в том случае, если гемангиома привела к развитию таких состояний как:
- амблиопия вторичного типа;
- давление на зрительный нерв;
- развитие инфекционного процесса;
- некротизация тканей;
- экспозиционная кератопатия;
- яркий дефект кожных покровов глаза.
В таких ситуациях для лечения используют следующие методы:
- Уколы стероидных препаратов в место поражения. Методику применяют на начальных этапах патологического процесса.
- Внутривенное введение стероидных лекарств через капельницу. Внутривенные вливания проводят каждый день на протяжении достаточно длительного промежутка времени. Такой метод используют при наличии большого участка гемангиомы в орбитальной области.
- Частичное устранение опухолевого образования. Такое лечение используют на последних стадиях болезни. За счет этого опухоль значительно уменьшается в размерах.
- Радиотерапия с применением низкого облучения.
Кавернозная гемангиома
Гемангиома глаза у взрослого чаще всего представлена кавернозной формой. Женщины более предрасположены к данной патологии, чем мужчины. Опухолевое образование локализуется на задней стенке орбиты, но иногда может расположиться и на другой части орбиты.
Для диагностики применяют компьютерную томографию. Главным методом лечения считается оперативное вмешательство, посредством иссечения тканей опухоли. Этот способ имеет высокую эффективность, но могут развиться определенные осложнения.
После проведения операции удаленные ткани следует отправить на гистологию, чтобы исключить раковую природу. При наличии онкологии пациент переходит на лечение к онкологу.
Кавернозную гемангиому глаза у детей можно лечить с помощью рентгенотерапии. Ребенок получает 1 грей облучения. За весь курс лечения в организме накапливается дозировка 8 грей. Если есть необходимость в повторном облучении, то прежде чем делать второй курс, стоит сделать перерыв на 2-8 недель. При обнаружении гемангиомы у новорожденного такой способ не используют.
При кавернозной гемангиомы у взрослого метод лучевой терапии малоэффективен. За сеанс человек получает 4 грея, а за весь курс 24. Сеанс облучения проводится через день.
Кавернозная гемангиома
Клинические особенности зависят от локализации опухоли в орбите. Как правило, гемангиома монолатеральна. Но описаны случаи роста ее в обеих орбитах одновременно. В подавляющем большинстве случаев опухоль проявляется постепенно нарастающим экзофтальмом, который больные и их окружающие замечают случайно.
Это можно объяснить очень медленным (на протяжении многих лет) течением заболевания. Экзофтальм всегда бывает стационарным и зависит от морфологического строения опухоли: в расширенных опухолевых лакунах наблюдается крайне замедленный кровоток, а связь опухоли с материнской сосудистой системой осуществляется одним-двумя приводящими и таким же количеством отводящих сосудов.
Опухоль чаще локализуется во внутреннем хирургическом пространстве (почти у 60 % больных), поэтому появлению осевого экзофтальма могут предшествовать жалобы больных на ухудшение зрения или, напротив, на уменьшение близорукости или возникновение гиперметропии за счет ослабления рефракции в результате компрессии заднего полюса глаза и укорочения его переднезадней оси.
Близкое расположение опухоли к склере приводит к формированию на глазном дне складчатости мембраны Бруха и сухих дистрофических очажков в парамакулярной области глазногодна (рис. 8.1). Репозиция глаза, несмотря на достаточную эластичность гемангиомы, как правило, затруднена.
Рис. 8.1. Кавернозная гамангиома орбиты. а — общий вид больной. б — глазное дно той же больной. Видны складки мембраны Брука
Более глубокая локализация кавернозной гемангиомы (у вершины орбиты) может сопровождаться болью в пораженной орбите, соответствующей половике головы. Обычно при такой локализации рано возникает застойный диск или первичная атрофия зрительного нерва.
В механизме развития болевого симптома основную роль играет компрессия зрительного нерва, что и приводит к возникновению болей оболочечного характера. При локализации опухоли вне мышечной воронки возникает экзофтальм со смещением (рис. 8.2).
Рис. 8.2. Кавернозная гемангиома, локализующаяся в нижненаружном квадранте орбиты. а — общий вид больной; б — гистопрепарат. Окраска гематоксилином и эозином. х 100
При экзофтальме, достигающем 6 мм и более, на стороне, противоположной смещению, удается пальпировать опухоль в виде эластичного, легко смещаемого узла с гладкими контурами. В конъюнктивальном своде соответственно квадранту локализации опухоли наблюдается участок расширенных, застойно полнокровных сосудов, имеющих синюшную окраску.
Отек век при кавернозной гемангиоме встречается крайне редко. Ретракция верхнего века на стороне поражения описана у больного с кавернозной гемангиомой орбиты. Подобное мы наблюдали не только у 3 таких больных в возрасте 36-48 лет и не имеющих заболевания щитовидной железы, но и у ребенка 7 лет с глиомой зрительного нерва.
Важен сам факт присутствия симптома ретракции верхнего века не только у больных с эндокринной офтальмопатией, но и при инкапсулированных опухолях орбиты. При локализации опухоли вне мышечной воронки почта у половины больных выявляется ограничение движения глаза в сторону расположения опухоли за счет механического препятствия.
Изменения на глазном дне (застойный диск зрительного нерва, его атрофия, дистрофические изменения) сопровождаются снижением зрительных функций. Рецидивирующие кровоизлияния под конъюнктиву глаза или в кожу век, на которые имеются ссылки в литературе, встречаются нечасто.
Для кавернозной гемангиомы следует признать типичным следующую комбинацию симптомов: стационарный экзофтальм (93 %), затруднение репозиции глаза (100 %), изменения на глазном дне (57 %), ограничение подвижности глаза (46 %), снижение зрения (41 %), боли в пораженной орбите (21 %), отек век (17 %), рецидивирующие кровоизлияния под конъюнктиву, кожу век (8 %).
В ряде случаев на фоне продолжительного спокойного течения заболевания внезапно увеличивается экзофтальм и прогрессируют такие симптомы, как хемоз конъюнктивы, резкое ограничение подвижности глаза, появляются диплопия и боли в пораженной орбите.
Н.Н.Кондрашин в 1963 г. и О.С.Склянская в 1966 г., изучив морфогенез опухоли, расценили ее как гамартому, развивающуюся из элементов сосудистого ложа в результате аномальной закладки сосудистой системы. Рост опухоли в большинстве случаев начинается в эмбриональном периоде, иногда с некоторым запозданием и длится годами.
Процесс заканчивается полной дифференцировкой новообразованных сосудов. В 1988 г. P.Fries и D.Char высказали гипотезу, согласно которой развитие кавернозной гемангиомы происходит в результате канализации кровотока в предсуществующих сосудистых аномалиях, вторично возникающих при патологических изменениях системной гемодинамики.
Гистологически опухоль состоит из крупных расширенных сосудистых каналов, выстланных уплощенными эндотелиальными клетками, хорошо ограниченных выраженной псевдокапсулой. Отсутствует непосредственный переход сосудов опухоли в сосуды окружающих орбитальных тканей.
Наряду с этим A.Gamer в 1988 г. указал, что для кавернозных гемангиом характерен истинный рост за счет появления в фиброзной строме миксоидных изменений, сочетающихся с инвазией новообразованных капилляров из фиброзных трабекул на фоне формирующихся зон гипоксии. Опухоль растет в орбите узлом в виде песочных часов или одиночным овальным узлом. Имеются указания на возможность мультифокального роста.
В уточненной диагностике помогает компьютерная томография (КТ), которая при кавернозной гемангиоме демонстрирует ячеистую округлую тень с ровными контурами, отграниченную от окружающих тканей тенью капсулы. Интенсивность тени увеличивается при контрастировании опухоли. Наличие теней флеболитов ровной, округлой формы подтверждает диагноз гемангиомы. При ультразвуковом сканировании выявляется тень опухоли, ограниченная капсулой.
Дифференциальный диагноз проводят со злокачественной опухолью орбиты, псевдотумором и целлюлитом в случае быстрого прогрессирования клинической картины.
Лечение хирургическое. С учетом появившихся возможностей четкой топометрии опухоли и использования микрохирургической техники при орбитотомии операцию следует рекомендовать сразу же при установлении диагноза. Нет оснований выжидать момент прогрессирования клинических симптомов, так как их появление может привести к невосполнимой утрате зрительных функций.
Прогноз для зрения зависит от размеров опухоли, ее локализации и длительности существующих симптомов. Опухоль не рецидивирует.
Прогноз для жизни благоприятный. Случаев озлокачествления кавернозной гемангиомы не зафиксировано.
У детей
Опухоль на глазу у новорожденного имеет способность быстро разрастаться, именно поэтому такие детки находятся под постоянным контролем врача. Даже самые маленькие образования следует наблюдать. Педиатры считают, что родителям стоит сохранять спокойствие в этой ситуации. Главное своевременное обращение к доктору для устранения проблемы и возможных осложнений.
Практически у 90% маленьких деток образование на глазу не лечат, так как оно имеет способность с возрастом исчезать, но не всегда.
Согласно статистике образование исчезает в возрасте от 5 до 9 лет.
В ситуации, когда отмечается быстрый рост опухоли, необходимо начать экстренное лечение, так как кроме косметического дефекта, это может привести к потере зрения. Оперативное вмешательство проводится в крайнем случае и только после достижения ребенком 4-х месячного возраста.