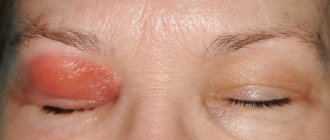
Что такое хориоретинит
Любое воспаление основано на вредоносной деятельности патогенных микроорганизмов — бактерий, вирусов. Микроорганизмы либо проникают внутрь клеток тела в результате механического воздействия, либо их деятельность является следствием другого заболевания.
Причины хориоретинита:
- инфекции;
- травмы;
- токсоплазмоз.
Очаговые лор-инфекции могут стать причиной воспалительного процесса зрительных органов: переносятся с током крови.
Механические травмы зрительного аппарата — открытые двери для проникновения бактериальной инфекции. Поэтому даже при небольшой травме нужно обратиться к окулисту за помощью. Токсоплазмоз — опасное инфекционное заболевание, которое передается от больного животного человеку. Также токсоплазмозом можно заболеть после употребления плохо прожаренного мяса. Иногда токсоплазмоз передается плоду от матери через плаценту.
Классификация
Классификация согласно этиологии:
- инфекционный;
- аллергический;
- системный;
- посттравматический;
- комбинированный.
Инфекционный хориоретинит глаза вызывает активность микроорганизмов — грибков, вирусов, бактерий. Аллергическая патология образуется как следствие непереносимости какого-либо вещества или ингредиента. Системная патология развивается на фоне внутренних заболеваний системного характера. Посттравматическая патология — следствие травмирования зрительного аппарата. Комбинированный хориоретинит — это тандем нескольких причин.
Классификация согласно локализации воспаления:
- центральный серозный хориоретинит;
- перипапиллярный;
- экваториальный;
- периферический.
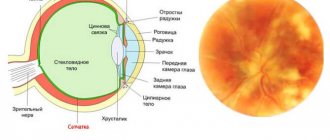
Центральный хориоретинит поражает макулу — желтое пятно сетчатки глаза, перипапиллярный располагается рядом со зрительным нервом, экваториальный — расположен по окружности глазного яблока, периферический расположен рядом с зубчатой линией глаза.
Классификация согласно количеству очагов воспаления:
- один участок — очаговый;
- несколько участков — мультифокальный;
- несколько очагов воспаления объединены в один — диффузный.
Классификация согласно характеру протекания:
- активная форма;
- неактивная;
- субактивная.
Активная форма характеризуется ухудшением качества визуализации, быстрой утомляемостью глаз. При неактивной форме болезни наблюдается ухудшение качества визуализации при отсутствии симптомов воспалительного процесса, патология обнаруживается при аппаратной диагностике. Субактивная форма выявляется при диагностике других заболеваний, так как ничем себя не проявляет.
Также хориоретинит бывает острым и хроническим. Путей проникновения инфекции два: эндогенный и экзогенный. Эндогенный путь — воспаление формируется непосредственно в структуре глаза, экзогенный — переходит с соседних тканей.
Эндогенная форма патологии возникает при механическом травмировании глазного яблока, экзогенная — следствие системных либо аутоиммунных патологий.
Центральный серозный хориоретинит
Центральный серозный хориоретинит приводит к расслоению сетчатки. Между ней и соседними оболочками глазного яблока скапливается плазма крови. Патология вызвана хрупкостью капилляров, их высокой проницаемостью. Опасно сильными осложнениями, требует лечения у офтальмолога. Самостоятельное лечение народными средствами или аптечными средствами недопустимо. При хроническом и подостром течении болезни требуется лазерная хирургия.
Токсоплазмозный
Токсоплазмозный хориоретинит может появиться при сниженном иммунитете, также им может заразиться младенец во внутриутробном периоде своего развития. При данной форме заболевания поражается центральная нервная система, внутренние органы, зрительные органы. Может произойти отслойка сетчатки, кровоизлияние в сетчатку, рост дополнительных капилляров.
Туберкулезный
Туберкулезный хориоретинит в начальной своей форме протекает совершенно незаметно и обнаруживается в случайном порядке на осмотре у офтальмолога. При вторичном туберкулезе клиническая картина меняется, протекает с яркой симптоматикой. Эта патология опасна серьезными осложнениями: приводит к катаракте, поражению зрительного нерва, отслойке сетчатки.
Сифилитический
Сифилитическая форма болезни появляется либо во внутриутробном периоде, либо в уже взрослом возрасте. Болезнь протекает ярко: происходит кровоизлияние в сетчатку, формируются атрофические изменения тканей. Если патология развивается у взрослых, для нее характерная диффузная форма изменений.
Причины развития
Спровоцировать центральный серозный хориоретинит способно воздействие на человека таких разнообразных факторов:
- стрессы;
- изменение гормонального фона;
- вегетативная дистония;
- синдром Кушинга;
- системная красная волчанка;
- бесконтрольный прием гормональных и других сильнодействующих препаратов;
- состояние посте пересадки органов;
- беременность и роды;
- наследственная предрасположенность;
- артериальная гипертензия;
- гиперстенический тип (крупный, плотный) телосложения;
- тяжелые аллергии;
- возраст старше 60 лет;
- чрезмерные физические нагрузки.
Патологию могут спровоцировать частые стрессы.
Часто установить причину центральной хориоретинопатии невозможно. Механизм развития этой болезни связан с нарушением проницаемости капилляров через сосудистую оболочку глаза. При этом плазма из кровеносного русла выходит в ткани глазного яблока, вызывая отек сетчатки и ее отслойку. Этот процесс обусловлен нарушением баланса между ионами калия и натрия. Патология приводит к значительному нарушению зрительной функции, вызванной недостаточностью пигментного слоя глаза.
Клиническая картина
Как проявляется заболевание, какие симптомы характерны для патологии ретины и хориоидеи?
Симптомы следующие:
- прогрессирующее снижение качества визуализации;
- появление перед глазами светящихся фигур, пятен;
- появление «слепых» участков в поле зрения;
- искажение и изменение формы привычных предметов;
- повышенное внутриглазное давление;
- отслойка сетчатки;
- гнойное воспаление внутренних оболочек глаз;
- куриная слепота по вечерам;
- кровоизлияния в стекловидное тело;
- полная слепота.
Перед глазами могут появляться плавающие точки, зрение застилает пелена. В дневное время пациенты не жалуются на снижение остроты зрения, если очаги воспаления находятся на периферии. Но в вечернее время четкость визуализации заметно снижается. Самый распространенный симптом хориоретинита — это появление мушек перед глазами.
Большинство пациентов жалуются на появление хориоретинита после перенесенных инфекционных и аутоиммунных заболеваний.
Однако офтальмологам не всегда удается поставить верный диагноз, так как снижение остроты зрения при хориоретините происходит не сразу. Пациент бьет тревогу лишь при появлении «слепых» пятен в поле зрения.
Характерные симптомы
Симптомы хориоретинита разделяется в зависимости от области локализации заболевания. Это:
- в макулярной зоне
- в области вокруг диска зрительного нерва
- в районе экватора
- около зубчатой линии
Воспаление может состоять из одного очага, нескольких очагов или могут быть диффузными. Течение острого воспаления может продолжаться до трех месяцев. Хронические заболевания часто сопровождаются рецидивом.
Периферические хориоретиниты иногда протекают без ярких симптомов. Такие заболевания чаще выявляются во время профосмотра. При заболевании центральной или макулярной области наблюдается затуманивание и потеря остроты зрения.
Иногда появляются темные пятна или вспышки. Бывает искажение формы и размеров предметов. В некоторых случаях проявляется «куриная слепота», при которой человеку трудно ориентироваться во время сумерек.
Каким бы не был симптом заболевания – он указывает на поражение глаз, и является неотложной необходимостью для обращения к врачу. Только специалист может установить диагноз.
А вы знаете, для кого характерен эпикантус и нужно ли его удалять?
Какие бывают виды астигматизма, причины возникновения и способы лечения можно узнать из этой публикации:
Диагностика
Чтобы обнаружить патологию, нужно провести лабораторное тестирование и инструментальную диагностику. Врач должен выявить возбудителя воспалительного процесса и установить резистентность к определенным препаратам-антибиотикам. Также устанавливается зависимость от аутоиммунных заболеваний либо ее отсутствие.
Лабораторная диагностика подразумевает:
- забор конъюнктивальной жидкости для выявления возбудителя инфекции;
- иммуноферментный анализ на выявление вирусов;
- тест на С-протеин.
Чтобы оценить объем поражения, проводят инструментальное обследование. Визиометрия позволяет определить остроту зрения, также проводят тестирование внутриглазного давления (чтобы исключить глаукому).
Специфическая диагностика подразумевает проведение:
- гониоскопии;
- офтальмоскопии;
- ФАГ;
- ОКТ;
- периметрии
- тонометрия;
- электроретинография.
Гониоскопия выявляет наличие (отсутствие) гнойного экссудата в передней камере глазного яблока. Если происходят кровоизлияния в переднюю камеру глазного яблока, это заканчивается в результате гифемой.
Офтальмоскопия выявляет наличие/отсутствие точечных кровоизлияний, патологически измененные области глаза.
ФАГ (флуоресцентная ангиография сетчатки глаза) позволяет определить наличие/отсутствие васкулита сетчатки. ОКТ — это сканирование зрительного аппарата с помощью томографа.
Периметрия позволяет определить наличие концентрического сужения зрительного поля при наличии периферического хориоретинита.
Тонометрия измеряет уровень внутриглазного давления, так как для серьезных форм заболевания характерно повышение ВГД. Электроретинография позволяет проанализировать состояние сетчатки, степень ее функциональности и здоровья.
Дифференциальная диагностика проводится при подозрении на злокачественное новообразование сосудистой оболочки глазного яблока и при дистрофическом изменении желтого пятна сетчатки. Офтальмолог должен понять, что вызывает сужение поля зрения — злокачественная опухоль или хориоретинит. Если отсутствуют кровоизлияния в стекловидное тело, патология связана с сетчаткой и изменениями в желтом пятне.
Если глаз был травмирован, офтальмолог назначает рентгенографию, по которой определяют внутренние повреждения костей глазницы и наличие/отсутствие обломков деформированной костной ткани.
Также назначают лабораторное исследование крови на ВИЧ, вирусы, токсоплазму, туберкулез. При подозрении на активную палочку Коха назначают рентгенографию грудной клетки.
Подходы к лечению хориоретинита
Лечение острых хориоретинитов должно быть начато незамедлительно, чтобы вовремя приостановить активный процесс. В первую очередь должны использоваться лекарственные средства, направленные на непосредственную причину развития такого воспаления, а уже во-вторую очередь –лечение симптомов для устранения непосредственных жалоб.
Из-за существования защитного барьера в структурах глаза не все лекарства, применяемые с помощью внутримышечных и внутривенных уколов или в виде таблеток, будут достигать очага воспаления, поэтому парабульбарные инъекции и инстилляции капель считаются самым эффективным способом доставки необходимого лекарственного вещества до сетчатки.
Лечение, направленное на устранение причины
Еще до определения непосредственной причины развития хориоретинита назначаются противовирусные средства или антибактериальные средства широкого спектра действия, которые позже корректируются при необходимости.
При уточнении диагноза.
- Сифилис – назначают антибиотики пенициллинового ряда или макролиды, цефалоспорины последних поколений.
- Герпес-вирусный хориоретинит – Ацикловир в максимальной дозировке на 5 дней, затем доза постепенно уменьшается лечащим врачом. Так как он практически всегда сопровождается изменением эпителия роговицы (эпителиопатия), рекомендовано использование защитных гелей (Корнерегель, Солкосерил).
- Токсоплазмоз — терапия дополняется специфическими препаратами, назначаемыми инфекционистом, с добавлением витаминов группы В.
- Туберкулезный хориоретинит лечится совместно с фтизиатрами.
Лекарственные препараты для симптоматического лечения
Для снятия признаков воспаления – боли, отека, инфильтрации в стекловидное тело, используют противовоспалительную терапию, включающую глюкокортикоиды и негормональные средства. Дексаметазон используют чаще всего в виде парабульбарных инъекций, иногда заменяя его на глюкокортикоид длительного действия – Дипроспан.
С целью устранения признаков интоксикации в терапию добавляются внутривенные вливания, в том числе 5%-ная глюкоза, гипосенсибилизирующие препараты.
Витамины и ферменты
Местный иммунитет на фоне воспаления оболочек глаз нарушается, поэтому в зависимости от тяжести и типа процесса назначаются иммуномодуляторы. Кроме того, стимулировать правильную работу иммунной системы помогают поливитамины, антиоксиданты.
Фото: https://pixabay.com/illustrations/syringe-pill-capsule-morphine-1884784/
Для рассасывания кровоизлияний и очагов инфильтрации в стекловидном теле применяются ферментные препараты в виде парабульбарных инъекций и физиотерапии. Наиболее часто используемые ферменты в офтальмологии – фибринолизин, гемаза, гистохром, лидаза.
Хирургический подход
Хирургические методы лечения используют в качестве профилактики осложнений и для устранения последствий перенесенного хориоретинита. Лазерная коагуляция сетчатки проводится для отграничения патологического процесса в определенной зоне и предотвращения его распространения на рядом лежащие участки.
При тяжелом процессе, сопровождающемся пролиферацией в стекловидное тело и при угрозе развития отслойки сетчатки, проводится удаление стекловидного тела – витрэктомия.
Народные методы
В некоторых источниках указаны средства народной медицины, в частности, валериановый корень, боярышник, кора лещины, которые при определенном способе заваривания необходимо употреблять внутрь.
Хочется напомнить, что из-за специфического сосудистого барьера большинство веществ из крови попасть внутрь глазного яблока и воздействовать на очаг воспаления не может, поэтому для лечения непосредственно хориоретинита использование данных средств нецелесообразно. Но для укрепления общего иммунитета некоторые средства народной медицины действительно можно применять.
Консервативная терапия
Лечение хориоретинита проводят после детальной диагностики, на основе ее данных. Терапевтическая схема зависит от состояния пациента, его клинической картины, наличия/отсутствия серьезных внутренних заболеваний системного либо аутоиммунного характера.
Консервативное лечение предполагает:
- применение офтальмологических капель, устраняющих воспалительный процесс;
- индивидуально подобранный комплекс антибиотиков;
- применение препаратов-мидриотиков для контроля за внутриглазным давлением;
- биогенные стимуляторы, репаранты для активации регенеративных процессов в сосудистой оболочке и сетчатке;
- гормональные лекарства при острой форме патологии.
При сифилитической форме назначают Доксициклин, Эритромицин, Пенициллин. Чтобы вылечить токсоплазмозный хориоретинит, назначают Пириметамин либо Сульфадимезин. При туберкулезной форме назначают гормоны и химические медикаменты. Вирусную форму лечат противовирусными медикаментами, назначают иммуномодуляторы.
Для ускорения регенерации клеток назначают ферментативные средства: Фибринолизин, Лидаза.
При остром хориоретините, назначают лекарственные средства с гидрокортизоном. Для ускорения заживления тканей назначают ультразвуковую терапию и физиопроцедуры.
Если глаз был травмирован механическим воздействием извне, проводят хирургическую коррекцию. Возможно, пациент нуждается в костной пластике, которая подразумевает соединение осколков глазницы.
При сильном помутнении глазных сред удаляют стекловидное тело. Также назначают лазерную коагуляцию сетчатки, чтобы предупредить формирование осложнений. На стадии активного заживления тканей зрительного аппарата назначают ультразвуковое лечение.
Прогноз
Насколько оптимистичен прогноз исцеления? Чем раньше предпринято лечение, тем оптимистичнее прогноз. При застарелой форме образуются рубцы, которые не подлежат рассасыванию. Эта болезнь может пройти бесследно, а может привести к полной слепоте.
Прогноз определяется не только своевременным обращением за врачебной помощью и приемом медикаментов — многое зависит от иммунного статуса человека, возраста, образа жизни, наличия/отсутствия вредных привычек.
Профилактика и прогноз
Не допустить развития хориоретинита можно, соблюдая несложные рекомендации. Если изображение начинает искажаться, болят глаза нужно срочно обращаться к окулисту. Нельзя забывать о гигиене зрительного органа. Необходимо устранять инфекции, которые приводят к появлению воспаления в сосудистой оболочке.
При неправильной или запоздалой терапии:
- Отслаивается сетчатка.
- Возникают кровоизлияния.
- Появляются атрофированные очаги.
- Развивается тромбоз сосудов.
В период лечения рекомендуется употреблять большое количество жидкости
Любой вид хориоретинита плохо поддается лечению, особенно сложно справиться с хронической патологией. Ремиссии сменяются новыми обострениями, очаги воспаления часто возникают на прежних местах.
Болезнь не смертельна для человека, но осложняет ему жизнь, приводит не только к падению зрения, но при отсутствии лечения к слепоте. Также рекомендуем ознакомиться с нашей статьёй которая подскажет что такое скотома глаза.
Народные средства
Применение настоек и отваров способно ускорить процесс исцеления. Рекомендуется применять сосудорасширяющие средства, витамины. Это дополнит консервативный курс лечения, но не заменит.
К сосудорасширяющим средствам относится настой коры лещины. Измельченную кору запаривают кипящей водой, укутывают и дают отдохнуть около часа. На стакан воды расходуется 10 г измельченной коры. Средство принимают внутрь по чайной ложечке несколько раз в день.
Для укрепления иммунного статуса принимают витамины. Хорошее действие оказывает рибофлавин, фолиевая кислота, ретинол. Нужно кушать свежие овощи, фрукты: выжимать из них сок, тушить. Если в аптеке нет рибофлавина, его можно найти в кисломолочной продукции.
Профилактикой является регулярный осмотр у офтальмолога, своевременное лечение лор-заболеваний и устранение инфекции.
Итог
Хориоретинит — опасное воспалительное офтальмологическое заболевание заднего отдела глазного яблока, которое может привести к полной утрате зрительной способности. Патология характеризуется формированием очагов воспаления хориоидеи (сосудистой оболочки) и ретины (сетчатой оболочки).
Симптомами патологии являются «слепые» пятна в поле зрения, мелькание темных либо светящихся точек перед глазами, вспышки света, искажение формы знакомых предметов. Однако чаще протекает бессимптомно и обнаруживается случайно на профилактическом приеме у офтальмолога.
Хориоретинит может появиться по разным причинам: как аллергия на вещества, как следствие травмы зрительного аппарата с разрывом тканей, как инфекция.
При лечении применяют гормоны, антибиотики, противовоспалительные препараты: терапевтическая схема зависит от особенностей протекания болезни. Комплексный подход к лечению заключается в применении антибиотиков, закладывания мази в конъюнктивальный мешочек, введение лекарственных средств за глазное яблоко, введение противовирусных инъекций внутримышечно.
Используемые источники:
- Морфологические основы офтальмоскопической диагностики / В.Н. Архангельский. — М.
- Глазные болезни. Для врачей общей практики. Справочное пособие / Ю.С. Астахов, Г.В. Ангелопуло, О.А. Джалиашвили. — М.: СпецЛит, 2004.
- Физиология и патология сетчатки глаза: Первичные механизмы зрения / Г.Г. Демирчоглян. — М.
- Shaikh S, Trese MT (2004). «West Nile virus chorioretinitis». Br J Ophthalmol.