Очень часто мы игнорируем непонятные боли в ногах, не придавая этому никакого значения. В это время в одной из артерий может формироваться тромб, всё больше увеличиваясь в размерах.
Острый артериальный тромбоз нижних конечностей — заболевание, в результате которого однажды можно расстаться с конечностью. В ряде случаев это единственный вариант для спасения жизни.
Тромбоз артерий нижних конечностей: код по МКБ-10 и характеристика
Согласно МКБ 10 патологии присвоен код I74.3.
Тромбоциты в сочетании с фибрином, эритроцитами и белками формируются в кровяной сгусток, который и называется тромбом. Формированием тромбов организм защищается от опасных кровопотерь при повреждениях сосудов. В то же время образование тромба на стенке артерии бывает и без повреждения. Образование тромба в конечности чаще всего является следствием основного заболевания.
При отсутствии каких-либо сосудистых патологий после заживления раны или любого другого повреждения тромбы благополучно рассасываются. Во всех остальных случаях подобная «защита» нередко трансформируется в прямую угрозу, когда увеличенный тромб начинает перекрывать уже более 90% просвета артерии, блокируя к тканям приток кислорода и крови.
Развивается состояние острой ишемии. В результате гипоксии массово отмирают нервные и мышечные клетки, а их продукты распада всасываются и провоцируют тяжёлую интоксикацию внутренних органов и всего организма.
Помимо деградации мышечных волокон параллельно развивается тугоподвижность суставов (до полной невозможности сгиба конечности) и окоченение некоторых мышечных групп — мышечная контрактура. На финальной стадии этого состояния, чтобы не допустить летальный исход, возникает необходимость в ампутации конечности, потому что артериальный тромбоз выступает одной из причин гангрены.
Склонность тромба к перемещениям в более мелкие артерии и полная их блокировка — ещё одна крайне серьёзная угроза для жизни.
Причины возникновения
- Поражение стенки на фоне атеросклероза. К скоплениям жира и холестериновых бляшек на стенках артерий присоединяется кальций. Кроме того, что подобные отложения значительно препятствуют полноценному кровотоку, стенки артерии теряют свою эластичность, становясь хрупкими и изъязвлёнными. Это провоцирует формирование тромбов.
- Болезнь Бюргера (тромбангиит) и артериит — артериальные воспаления, вызывающие сильные повреждения сосудистых стенок.
- При повреждении артерии в результате переломов, чрезмерного сдавления или сильного ушиба в кровь проникает тромбопластин и стремительно запускает процессы свёртывания.
- Аутоиммунные патологии и избыточный вес. Выброс в кровь некоторых гормонов при сбоях в эндокринной системе, а также повышенное количество лептина при ожирении в процессе взаимодействия с тромбоцитами вызывает их патологическое слипание.
- Гиперкоагуляция и тромбофилия. В том числе, тромбофилия как побочный эффект после приёма оральных контрацептивов и ряда медицинских препаратов.
В немалой степени тромбообразованию способствуют и такие факторы:
- Дефицит протеинов C и S.
- Пониженная скорость кровотока.
- Повышенная вязкость крови.
- Наследственный фактор.
- Никотиновая зависимость.
- Мерцательная аритмия, эндокардит и пороки сердечных клапанов.
- Продолжительное обезвоживание, бактериальные инфекции, абсцессы, гнойные раны.
В некоторых случаях спусковым механизмом для развития тромбоза служит пункция и катетеризация артерии после ангиографии.
Симптомы
Внешние признаки заболевания проявляются по-разному в зависимости от степени закупорки артерии и причины образования тромба. К примеру, если тромбоз развивался в результате хронической артериальной недостаточности, образовавшаяся коллатеральная сеть (поступление крови «в обход») и компенсаторные механизмы отчасти смягчат основные симптомы. В то же время сформированный тромб по причине изъязвлённой атеросклеротической бляшки характеризуется внезапным началом.
Согласно классификации заболевания по его стадиям симптоматика проявляется поэтапно.
- На первой стадии в конечности ощущается умеренная боль, «мурашки», покалывания и чувство онемения, кожа прохладная и неестественно бледная. В более редких случаях течение бессимптомно.
- Для второй стадии характерен синюшный оттенок кожи, который в дальнейшем переходит в «мраморный рисунок», сильная отёчность, полная утрата чувствительности, активные движения в суставах невозможны.
- Мышечные контрактуры разного уровня и необратимое повреждение тканей конечности означает переход в завершающую третью стадию.
Подколенная артерия
Увеличение обхвата в области колена, сильная продолжительная боль в голени, особенно в вечернее и ночное время, чувство тяжести и распирания означают наличие тромбоза подколенной артерии. Нога отекает, кожа приобретает нездоровый блеск, а чуть позже проявляются расширенные вены.
Бедренная артерия
Что касается тромбоза бедренной артерии, его можно определить по таким проявлениям:
- при ходьбе и даже в состоянии покоя ощущается тянущая боль в икроножной мышце и стопе;
- в зависимости от масштаба разрывов мелких сосудов кожа или покрыта мелкой сыпью, или приобрела синюшный оттенок;
- нога отекла от паха до пальцев;
- в артерии отсутствует пульсация.
Игнорирование подобных симптомов, запоздалая диагностика и несвоевременное медикаментозное вмешательство с большой долей вероятности обернутся тромбоэмболией. Это заболевание, которое часто приводит к гангрене и сепсису, финал которых — летальный исход даже на фоне лечения.
Симптоматика болезни
Симптоматика тромбоза связана с размером охваченной патологией площади и с наличием дополнительных сосудистых ответвлений. Чаще всего на образование тромбов указывают такие признаки:
- изображение видится в размытом виде;
- степень остроты зрения снижается;
- предметы проецируются в искаженном виде;
- наблюдаются разнообразные зрительные дефекты.
Обычно тромбоз локализуется в области одного глаза. Чаще всего его симптомы дают о себе знать во время сна в ночное время суток. Просыпаясь, человек обнаруживает проблемы со зрением, не сопровождающиеся болевыми ощущениями.
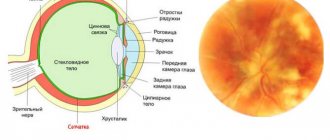
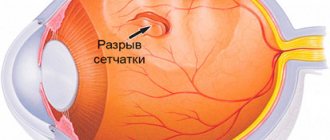
Тромбоз центральной вены приводит к изменениям в глазном дне. При диагностике выявляются кровоизлияния, расположенные как штрихи, и отеки.
Клиническая картина и схема лечения тромбоза центральной вены сетчатки могут выглядеть так:
Диагностика
В ситуациях острой ишемии (острого тромбоза артерий нижних конечностей) выбор диагностических методов не только зависит от степени тяжести ишемического расстройства и общего состояния, но и оказывается лимитированным по времени. Нередко на спасение конечности или даже жизни пациента отводится всего несколько часов.
В процессе диагностики перед специалистами стоят такие задачи:
- установить причину артериальной непроходимости;
- оценить степень ишемических повреждений;
- проверить состояние сосудов периферического русла;
- оценить потенциальную жизнеспособность тканей поражённой ноги;
- оценить состояние артерии сверху и снизу от места закупорки;
- оценить тяжесть сопутствующих патологий, которые могут существенно усугубить состояние пациента вследствие хирургического вмешательства.
В процессе сбора анамнеза особый акцент ставится на времени начала проявления симптомов и их характере. У пациента в подробностях уточняется о наличии эмбологенных заболеваний (инфаркт миокарда, аритмии, порок сердца, аневризмы), перенесенных операциях на артериях, результатах прошлых обследований сосудов. Собирается подробная информация из текущих жалоб:
- ощущается ли боль, онемение и слабость при ходьбе не только в конечности, но и в ягодице и бедре;
- присутствует ли перемежающаяся хромота;
- наблюдаются ли какие-то изменения в худшую сторону в мышечной мускулатуре;
- насколько хорошо заживают случайные раны на ногах;
- ощущается ли боль в ноге в состоянии покоя.
При осмотре проверяется пульсация бедренной и подколенной артерий, целостность кожи (есть ли на ней изъязвления), её температура в сравнении с неповреждённой конечностью и наличие либо отсутствие гипертрофии ногтей. Оценивается степень болевых ощущений пациента при пальпации ишемизированных мышц.
Дальнейшая дифференциальная диагностика включает такие необходимые исследования:
- Анализ крови на определение уровня лейкоцитов, гематокрита, гемоглобина, уровня азотемии и гликемии, а также для измерения ВСК (время свёртываемости крови).
- Цветовое дуплексное УЗИ. Методика позволяет оценить чёткую локализацию, характер и степень сегментарного поражения.
- Мультидетекторная (или обычная) КТ-ангиография с внутривенным введением контрастного вещества устанавливает локализацию артериального поражения.
Лечение острого тромбофлебита
Преимущественно лечение острого тромбофлебита нижних конечностей проводится в стационарных условиях, что обусловлено высокой вероятностью отрыва кровяного сгустка.
Во избежание осложнений лечение заболевания должно начинаться незамедлительно
Важно! Больной должен соблюдать постельный режим.
Для терапии применяются различные консервативные и хирургические методики (далее представлены в схематичном виде).
| Лечение | Методика | |
| Консервативное | Медикаментозное |
|
| Немедикаментозное |
| |
| Хирургическое |
| |
Выбор способа лечения напрямую зависит от характера протекания патологического процесса.
Лечение артериального тромбоза нижних конечностей
Тактика лечения выбирается на основании результатов обследования и с непременным учётом степени риска для жизни в случае операции. Пациентам преклонного возраста с низкой степенью ишемии, но при наличии тяжёлых сопутствующих заболеваний назначается сугубо медикаментозное лечение. В случае острой ишемии консервативная терапия малоэффективна и применяется лишь в качестве предоперационной подготовки, а также в течение реабилитационного периода после операции.
Медикаментозное
Экстренное медикаментозное лечение включает внутривенные спазмолитики (Но-шпа, Баралгин, Папаверин), которые восстанавливают периферический и окольный кровоток, и внутривенное введение Гепарина, чтобы предупредить развитие тромбоза глубоких вен. При подтверждённой эмболии и тромбозе артерий нижних конечностей предельно допустимый срок такой терапии — не более 2-х часов.
Пациентам с категоричными противопоказаниями к операции в течение первых 5-10 дней для разжижения крови назначаются Трентал, Клопидогрель, никотиновая кислота, Аспирин или Реополиглюкин. В дальнейшем необходим приём непрямых антикоагулянтов: Фенилин, Варфарин, Пелентан или Дикумарин.
Кроме основной терапии, при наличии у пациента каких-либо сопутствующих заболеваний в обязательном порядке назначаются противоязвенные, кардиотропные, дезинтоксикационные препараты, а также антибиотики и средства для снижения АД.
Хирургическое
В случае отсутствия прямых противопоказаний пациенту требуется хирургическое вмешательство. Причина острой ишемии устраняется благодаря артериальной реконструкции, а в результате удаления тромба восстанавливается магистральный кровоток в дистальных отделах. Многие операции проводятся в экстренном режиме.
- Тромбэктомия под общей или местной анестезией. Традиционная операция, в процессе которой из вскрытой артерии извлекается кровяной сгусток и проводится чистка артериальной стенки. Спустя от 3 до 5 дней после тромбоза артерии подобная операция неэффективна и бесполезна из-за высокого риска рецидивов.
- Эндоваскулярная тромбэктомия под местной анестезией. Операция актуальна на первых двух стадиях тромбоза и не позже 2-х недель от начала заболевания. Кровяной сгусток извлекается под контролем рентгена при помощи введенного балонного катетера путём надреза артерии строго по краю сформированного тромба.
- Шунтирование. Зона поражения исключается из кровотока созданием шунта (обходного пути). Шунт может быть изготовлен или из собственной ткани пациента (биологический), или из полимеров (синтетический). Операция актуальна для пациентов с противопоказаниями к эндоваскулярной хирургии.
- Локальный тромболизис. Тромб самостоятельно растворяется под воздействием введенного через катетер одного из препаратов: Алтеплазы, Урокиназы, Стрептокиназы или Анистреплазы. Методика имеет ряд осложнений, соответственно — противопоказаний, поэтому применяется не часто.
- Проксимальная ампутация. Вынужденная мера в ситуации необратимых изменений в тканях конечности. Показана при язвенно-некротических процессах или обширной гангрене.
Международный код
МКБ 10 – международная классификация болезней, краткий адаптированный вариант 10-го пересмотра, принятый на 43-й Всемирной Ассамблее Здравоохранения. Варикозное расширение вен по коду мкб 10 состоит из трех томов с кодировками, расшифровками и алфавитным указателем заболеваний. Тромбоз глубоких вен имеет определенный код в классификации МКБ-10 – I80. Он характеризуется, как болезнь с воспалением стенок вен, сбоем в нормальном кровообращении и формированием сгустков крови в венозных просветах. Подобный острый воспалительный процесс нижних конечностей опасен для жизни человека, и его игнорирование может привести к летальному исходу.
Основными факторами, которые способны спровоцировать тромбофлебит глубоких вен, являются:
- Инфекционные возбудители;
- Травмы и повреждения тканей и костей;
- Нарушение питания тканей и развитие асептического воспаления;
- Введение химического раздражителя внутрь сосудов нижних конечностей;
- Длительный прием гормональных препаратов или период беременности;
- Повышенная свертываемость крови.
Читать также: Варикозное расширение вен тромбофлебит лечение
При таких заболеваниях, как васкулит, периартрит или болезнь Брюгера, риск того, что проявится тромбоз вен нижних конечностей, увеличивается приблизительно на 40%. Спровоцировать болезнь сосудов способно пристрастие к курению и алкогольным напиткам, проблемы с сердечно-сосудистой системой, а также лишний вес, который приводит к ожирению.
На начальных этапах развития болезнь сосудов и глубоких вен нижних конечностей может проходить без проявления каких-либо симптомов. Но вскоре появляются следующие признаки:
- возникает отек нижних конечностей. Причем чем выше расположена область воспаления, тем более выраженным является отечный процесс;
- болевые ощущения тянущего и распирающего характера;
- кожа становится очень чувствительной и реагирует на любые надавливания. В месте, где образовался тромбоз сосудов, она становится теплее и приобретает красноватый оттенок. Нередко поверхность нижних конечностей приобретает характерную для болезни синюшность;
- зуд и жжение;
- венозная система становится более выразительной, меняет свою структуру.
Иногда к воспалительному процессу присоединяется инфекция, которая может привести к абсцессу и гнойным выделениям.
Тромбофлебит имеет несколько форм: острый и хронический. При остром проявлении воспаления глубоких вен и сосудов нижних конечностей без каких-либо причин появляется сильный отек и нестерпимая боль. Полностью от заболевания избавиться довольно сложно, и чаще всего это является причиной появления хронической венозной недостаточности. Хроническое воспаление очень часто сопровождается образованием гнойничков и нарывов.
Отдельно выделяют мезентериальный и илеофеморальный тромбофлебит:
- мезентериальный тромбоз характеризуется острым нарушением кровотока брыжеечных сосудов, которое образуется на фоне эмболии. Причиной мезентериальных тромбообразований являются болезни сердца, например, инфаркт миокарда, кардиосклероз, нарушение ритма;
- илеофеморальный тромбофлебит – довольно сложное заболевание, которое появляется на фоне перекрытия тромботическими сгустками бедренных и подвздошных сосудов. Острый воспалительный процесс проходит довольно быстро в результате сдавливания артерий нижних конечностей и может привести к образованию гангрены. Наиболее опасным осложнением может стать отрыв эмболы и перенос его в сосуды легкого и отделы сердца, артериальный тромбофлебит.
Профилактика
Чтобы максимально обезопасить себя от развития тромбов, в первую очередь стоит полностью отказаться курения. Из рациона питания необходимо или полностью исключить, или свести к минимуму количество соли, а также все продукты с высоким содержанием холестерина. Это колбасы и полуфабрикаты, сливочное масло, картофель, сливки и жирная сметана, консервы, жирное мясо и сало, фаст-фуд, яичный желток и красная икра.
Достаточное ежедневное количество жидкостей и чистой воды помогает поддерживать в норме скорость кровотока и естественным образом разжижает кровь.
Регулярная физическая активность предупреждает застойные явления, вызывающие венозную недостаточность, и помогает избежать ожирения, ведущего к атеросклерозу.
Резкая боль, покалывания или ощущение онемения в одной из конечностей — повод для незамедлительного обращения к флебологу. Учитывая степень угрозы этого заболевания, безотлагательная борьба с тромбозом на начальном этапе увеличивает шансы не только на сохранение конечности, но и жизни в целом.
Как справиться с недугом
Лечебные мероприятия проводятся сразу после выявления тромбоза. Если затянуть их реализацию, это может привести к усугублению патологического состояния и возникновению осложнений. В первую очередь проводят консервативную терапию с применением лекарственных средств следующих действий:
- Снижение артериального давления. Препараты, обладающие этим эффектом, вводятся в вену (Дибазол) или в мышцу (Лазикс), закапываются в глаза (Тимолол), кладутся под язык (Фенигидин или Нифедипин).
- Восстановление кровотока. В течении 7-14 дней в глаз вводятся инъекции Плазминогена или прямых антикоагулянтов.
- Предотвращение повторного появления болезни. Назначаются Аспирин или Плавикс. В период их приема контролируется уровень свертываемости крови.
- Снижение отечности и борьба с воспалительными процессами. Делают инъекции под глаза или вводят внутривенно гормональные препараты.
- Улучшение кровообращения. Используются Реополиглюкин и Трентал.
- Восполнение недостатка витаминов. Принимаются аскорбиновая кислота и витамин В.
Также назначаются спазмолитики и ангиопротекторы. Завершив консервативную терапию необходимо провести лазерную коагуляцию сетчатой оболочки глаз.
Возможные осложнения в ходе лечения
Во время лечения тромбоза центральной вены сетчатки возможны такие побочные действия:
- Плохая переносимость лекарственных компонентов.
- Образование кровотечений.
- Рецидив отека макулы.
- Отслойка сетчатки и кровоизлияния, приводящие к слепоте.
Такие явления появляются в случае, если пациент не следует рекомендациям врача и отказывается наблюдаться у него. Если своевременно заняться лечением и не прибегать к самостоятельным попыткам избавиться от болезни, прогноз будет благоприятным.