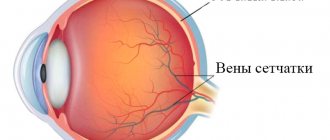
Глаукома — это группа глазных заболеваний, вызывающих повреждение зрительного нерва.
Дегенеративная патология глаз является одной из ведущих причин хронической слепоты.
Открытоугольная глаукома (ОУГ) является наиболее распространенной формой. Также известна как хроническая ОУГ. Относится к группе заболеваний глаз, которые приводят к повреждению головки зрительного нерва с прогрессирующей потерей ганглиозных клеток сетчатки и их аксонов. Она наиболее опасна в силу бессимптомного течения и потери остроты зрения.
При щелевом исследовании наблюдаются типичные изменения зрительного нерва. Повреждение зрительного нерва приводит к снижению периферического зрения и в конечном итоге привести к слепоте.
ОУГ контролируется лекарственными средствами, при тяжелом течении назначают терапию хирургическим способом.
Причины открытоугольной глаукомы
Открытоугольная форма болезни имеет множество причин, от 60 до 70% случаев не имеют идентифицируемой причины и называются первичной открытоугольной глаукомой (ПОУГ).
У ⅔ пациентов с данной патологией повышенное ВГД — >21 мм рт.ст. Водный дренаж недостаточен, тогда как продукция цилиарным телом нормальна. Вторичная ОУГ развивается по причине аномалий развития, рубцевания, травмы или инфекции, закупоривание каналов пигментом радужки (синдром дисперсии пигмента) или аномальные отложения белка (синдром псевдоэксфолиации).
Рекомендуем почитать: Закрытоугольная и открытоугольная глаукома
ПОГ развивается по причине сдавливания оптического нерва опухолями или гематомами, при дисфункции оттока внутриглазной жидкости и дистрофических процессах в глазу.
Симптомы
Глаукома обычно не вызывает никаких симптомов. Она имеет тенденцию развиваться медленно в течение многих лет и сначала влияет на периферическое зрение.
По этой причине многие люди не осознают, что у них имеется данное заболевание. Поэтому часто патология обнаруживается при профилактическом осмотре.
Таблица. Симптомы и признаки ОУГ и ЗУГ
| ОУГ | ЗУГ |
| ВГД повышенное или находится в пределах нормы. | ВГД всегда повышенное, стойкое. |
| Нарушения ассиметричные, способствуют задержке распознания патологического состояния. | |
| Визуальные изменения поля: дугообразные скотомы; клиновидные дефекты; парацентральные скотомы; назальная ступенька. | Наблюдается уменьшение расстояния между зрачковым краем радужки и хрусталиком. При увеличении зеницы радужка оттягивается назад. Давление смещает ее периферическую часть вперед. |
| Давление выше 21 мм рт. ст. Колебания ВГД в сутки — в пределах 5 мм у 30% пациентов. | Из-за резкого повышения появляется тяжесть, боль, затуманивается зрение и появляются радужные круги вокруг источников света. |
| Угол передней камеры открыт. | Угол передней камеры закрыт. |
| Острый приступ характеризуется тошнотой, рвотой, головокружением и болью в глазу. | |
| Обнаруживается увеличение экскавации, истончение нейросенсорного ободка, перекруты кровеносных сосудов и перапаллярные/точечные кровоизлияния. | Обнаруживается инъекция конъюнктивы, помутнение, полурасширенный зрачок, находящийся в неподвижном состоянии и признаки воспаления передней камеры. |
| Не влияет на сердце. | Со стороны сердца — замедляется пульс и снижается частота сердечных сокращений до 30–50 ударов в минуту. |
| Изначально сужается поле зрения, ухудшается острота, затем наступает слепота. | Наступает внезапная слепота. |
Группа риска
Факторы, которые быстрее приводят к развитию ПОГ:
- Возраст — заболеваемость увеличивается с возрастом, чаще всего после 65 лет (и редко до 40 лет).
- Семейная история. Считается, что существует неполная пенетрантность и переменная экспрессивность вовлеченных генов.
- Раса — болезнь в 3–4 раза чаще встречается у афро-карибских людей.
- Глазная гипертензия — это основной фактор риска развития заболевания, у 9% пациентов глаукома развивается в течение пяти лет, если не лечить.
Также в группу риска входят пациенты со следующими патологиями близорукость (миопия), окклюзия центральной вены сетчатки, отслойка сетчатки и пигментный ретинит, диабет и системная гипертензия.
Классификация открытоугольной глаукомы
Выделяют 4 стадии заболевания:
- на первой наблюдается экскавация второй пары черепных нервов;
- на второй — углубление достигает края, зрение с периферии сужается на 10 градусов;
- на третье — экскавация практически везде, большой процент зрительного восприятия потерян;
- на четвертой — слепота, но светоощущение сохраняется.
Вне зависимости от стадии развития открытоугольная форма заболевания разделяется на компенсированную, субкомпенсированную и некомпенсированную. По скорости нарушения выделяют стабильную и нестабильную форму ОУГ.
Причины возникновения
Открытоугольная глаукома – заболевание, во многом зависящее от генетической предрасположенности и имеющегося полигенного механизма передачи. Для его возникновения существует множество предпосылок, хотя, что именно запускает патологический процесс — не установлено до сих пор.
Основная роль в развитии принадлежит функциональной блокаде пазухи склеры. К ней могут приводить следующие анатомические особенности глаза: патологии прикрепления склеральной шпоры или цилиарной мышцы, низкий угол наклона Шлеммова канала и пр. Степень выраженности данных изменений имеют тенденцию с возрастом прогрессировать, что и приводит к заболеванию.
Установлено, что продолжительная терапия глюкокортикоидами, приводит к снижению проницаемости трабекулярной сети и препятствует отводу внутриглазной жидкости. Обусловленный этим рост ВГД становится причиной повреждения диска зрительного нерва. Немаловажное звено в патогенезе ПОУГ – это изменения в механизме регуляции кровотока в диске зрительного нерва. Риск возникновения открытоугольной формы заболевания особенно высок у лиц с атеросклерозом, гипертонией, сахарным диабетом, высокими степенями близорукости и хроническими заболеваниями, связанными с нарушением обмена веществ.
Симптомы открытоугольной глаукомы
Основной проблемой при патологии является поражение зрительного нерва. Патофизиология полностью не изучена, но наблюдается прогрессирующая потеря ганглиозных клеток сетчатки и аксонов. На ранних стадиях влияет только на периферическое поле зрения, но по мере продвижения влияет на центральное зрение, приводит к потере остроты, что может привести к серьезному ухудшению и полной потере зрительного восприятия.
Для большинства ОУГ оптическая невропатия связана с повышенным ВГД. Это породило гипотезу об апоптозе ганглия сетчатки, на скорость которого влияет гидростатическое давление на головку зрительного нерва. В результате оптической нейропатии возникают характерные изменения диска оптического нерва и потеря поля зрения.
При открытоугольной форме отток через трабекулярную сеть ухудшается (роль которой заключается в поглощении водянистой влаги). Это хроническая дегенеративная обструкция, которая протекает безболезненно.
ВГД не всегда повышено.
Ранние первичные симптомы открытоугольной глаукомы встречаются редко. Обычно, пациент узнает о потере поля зрения, когда наступила атрофия оптического нерва. Признаки ОУГ:
- Головка зрительного нерва (диск) представляет собой слегка вытянутый по вертикали круг с центральным углублением, называемым чашкой. Нейросенсорный ободок представляет собой ткань между краем чашки и краем диска и состоит из аксонов ганглиозных клеток сетчатки. Характерные изменения зрительного нерва включают увеличенную чашу, истончение нейросенсорного обода или его надрыв, кровоизлияние.
- Изменения поля зрения, вызванные поражением оптического нерва, проявляются дугообразными скотомами и парацентральными. Появляются проблемы с сумеречным зрением и радужные блики.
- В глазах периодически возникает дискомфорт, боль в глазах из-за повышенного ВГД и покраснение.
Сравнение двух заболеваний
Закрытоугольная форма отличается от открытоугольной прежде всего своим патогенезом. Первая возникает при зарастании склеральная синуса — промежутка, через который сообщаются глазные полости. Через это анатомическое образование происходит дренаж внутриглазной жидкости. Когда оно зарастает, или с момента рождения не открывается, возникает повышение давления внутри глазного яблока. При открытоугольной форме заболевания дефект находится во внешних структурах канала Шлемма. Закрытоугловая глаукома характеризуется обычной или уменьшенной передней камерой, а открытоугловая, наоборот, слишком мелкой. Это важно учитывать, так как прилегание глазных структур к радужной оболочке различно.
Общие черты
Причины и провокаторы
Этиопатогенетическими факторами появления заболеваний являются:
Обильное питье сказывается на показателе ВГД человека.
- Анатомические особенности строения глазного яблока. При закрытоугловой форме поражен внутренний синус, а при открытоугловой — внешний Шлеммов канал.
- Образ жизни человека. Если пациент употребляет большое количество жидкости в силу диетологических привычек или эндокринных патологий, это влияет на объем циркулирующей крови, а соответственно и на внутриглазное давление.
- Профессиональные особенности. Когда больной вынужден длительно трудиться, наклоняя вперед туловище и напрягая глаза, он рискует получить стойкое повышение внутриглазного давления.
- Сопутствующие сердечно-сосудистые расстройства. При эссенциальной гипертензии или симптоматической гипертонии общее состояние осложняется глаукомой. Происходит это вследствие повышения давления в сосудах головы.
- Интенсивные физические нагрузки.
- Психоэмоциональное перенапряжение.
Симптомы и особенности
При обеих заболеваниях наблюдается схожая симптоматика:
В обоих случаях человек может страдать от цефалгии.
- Цефалгии. Этим термином обозначают головные боли. Возникают они на фоне внутримозговой гипертензии. Охватывают болезненные ощущения затылочные, теменные и лобные области головы.
- Боль в глазах. Глазные яблоки увеличивается в размерах и давят на нервные окончания.
- Радужные круги вокруг любого источника света. Они видны при взгляде на монитор компьютера, уличный фонарь или автомобильную фару.
- Светобоязнь. Фотофобия возникает при стойком повышении внутриглазного давления, как защитная реакция от попадания избыточного количества излучения.
- Инъекция сосудов склер. Сопровождается покраснением глазных белков.
- Тошнота на фоне внутримозговой гипертензии.
- Блефароспазм. Пациент пытается смотреть сквозь суженые щелочки глаз.
- Ограничение полей зрения. Их легко можно отметить при периметрии. Пациент перестает видеть происходящее сбоку от него.
- Выделение повышенного количества слезной жидкости. Обычно она прозрачная, но при присоединении бактериального агента может выделяться гной.
- Усиление яркости глаз. Это происходит вследствие усиленной пигментации радужки.
Отличия
Таблица. Отличия закрытоугловой и открытоугловой глаукомы
| Характеристики | ЗУ | ОУ |
| Анатомические аномалии | Заращение внутреннего склерального синуса | Перекрытие дренажа через Шлеммов канал |
| Размер передней камеры | Мелкая или отсутствующая | Нормальная или уменьшенная |
| Предпосылки возникновения | Дегенеративные процессы в глазном яблоке, прием медикаментозных средств, дальнозоркость | Эндокринологические и метаболические патологии, артериальная гипертензия |
| Клиническая симптоматика | Стойкое повышение внутриглазного давления, при котором появляются цефалгии, распространяющиеся на теменную, затылочную и височную области | Периодические головные боли неприятные ощущения в глазах, радужные круги и слезотечение при длительном напряжении зрения |
| Диагностические критерии | Размер передней камеры, неоангиогенез, увеличение пигментации радужки и расширение сосудистой сети | Атрофия пигмента в радужке, вокруг зрачка, прорастание новых сосудов в роговицу |
| Прогноз | Неблагоприятный, основанный на длительности развития заболевания и отсутствии нужной терапии | Благоприятный, с надеждой на быстрое выздоровление |
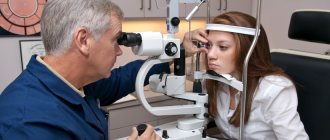
Диагностика открытоугольной глаукомы
Офтальмолог тщательно осмотрит глаз на предмет наличия глаукомы, сопутствующей патологии и проведет дифференциальную диагностику. Способы исследования пациента для постановки диагноза:
- Гониоскопия — метод, используемый для измерения угла между роговицей и радужной оболочкой.
- Измерение толщины роговой оболочки.
- Тонометрия — объективное измерение ВГД, основанное на оценке резистентности роговицы к отступу. Нормальным считается диапазон 10–21 мм.рт.ст.
- Осмотр диска зрительного нерва — прямой маркер прогрессирования заболевания. Осмотр проводят с помощью щелевой лампы. Зрачок расширяют каплями.
- Измерение поля зрения для уточнения того, насколько далеко прогрессировала патология. Называется тест — периметрия.
Лечение открытоугольной глаукомы
Лечение не обязательно начинать сразу при обнаружении слегка повышенного ВГД. Учитывая возможность колебания внутриглазного давления, пациент должен пройти тонометрию 2–3 раза. Если повышено ВГД в любое время суток, лечение начинать немедленно.
Препараты, снижающие ВГД, прописываются врачом. Окулист указывает дозировку и схему лечения. Лекарства принимать строго по назначенной схеме.
Обычно, бета-блокаторы были предпочтительным вариантом. В 2000 году врачи стали назначать аналоги простагландина, поскольку они столь же эффективны, но с меньшим количеством побочных эффектов. Аналог простагландина следует использовать для лечения пациентов с ранней или умеренной ОУГ.
Для контроля ВГД может потребоваться комбинирование этих медикаментов или сочетание с другими (например, симпатомиметиками, ингибиторами карбоангидразы или миотиками). Как правило, препараты вводятся по одному.
Для срочного снижения ВГД и перед операцией вводят Маннитол 20% (до 500 мл) путем медленной внутривенной инфузии до удовлетворительного снижения ВГД. Ацетазоламид путем внутривенной инъекции также может быть использован для экстренного снижения ВГД.
Лазерное и хирургическое лечение рассматривается, если медикаментозные средства не помогают. Применяют следующие способы оперативного воздействия:
- аргоновая лазерная трабекулопластика;
- селективная или циклодиодная трабекулопластика;
- иридотомия;
- трабекулэктомия;
- каналопластика;
- трабекулотомия.
Лечение
Выбор терапевтического курса зависит от стадии патологии и характера протекания. Основная задача врача снизить внутриглазное давление и блокировать развитие недуга. На ранних этапах бороться с болезнью пробуют с помощью лекарственных средств. В тяжелых ситуациях прибегают к радикальным мерам и назначают операцию.
Консервативное лечение
Для борьбы с недугом пациенту прописывают специальные антиглаукомные препараты, которые условно можно разделить на несколько групп:
- Стимулирующие отток внутриглазной влаги в результате сужения зрачка («Офтанпилокарпин). Эффективно справляются с подобной задачей и простагландины («Глаукон», «Эпифрин»);
- Средства, угнетающие выработку внутриглазной влаги. К ним относят селективные адреноблокаторы («Бетаксолол», «Ниолол») и ингибиторы карбоингидразы («Азопт»);
- Медикаменты, совмещающие в себе оба свойства («Проксофелин», «Фотил»).
Лекарства действуют на протяжении одного дня. Внутриглазное давление приходит в норму спустя пятнадцать минут после приёма. Поскольку практически все медикаменты имеют противопоказания, подбирать капли должен окулист. Перед введением препарата тщательно вымойте руки.
Лазерная терапия
Лечение открытоугольной глаукомы подобным способом проводят крайне редко. Иридэктомию назначают при узком роговично-склеральном угле, а трабекулопластику при отсутствии результатов после консервативной терапии.
При иридэктомии на периферии радужной оболочки выполняют микроскопическое отверстие, которое устраняет блок и нормализует внутриглазное давление. Подобный тип вмешательства осуществляют на первой, второй или третьей стадии недуга. Операция проводится амбулаторно с использованием местного наркоза.
На орган зрения устанавливают гониолинзу, которая поможет сфокусировать лазерный луч на выбранном участке радужки. После коррекции пациенты порой сталкиваются с некоторыми осложнениями:
- Кровотечение;
- Помутнение роговой оболочки;
- Нарушение целостности капсулы хрусталика;
- Образование несквозного отверстия;
- Эффект второго зрачка.
| Во избежание серьезных осложнений перед иридэктомией рекомендуется провести гониоскопию, чтобы достичь максимального сужения зрачка. Если операция проведена правильно, то болезнь отступает в 95% всех случаев. |
Самой безопасной и эффективной методикой считается трабекулопастика. Лазерная коррекция помогает привести в норму давление внутри органа зрения у пациентов, которые плохо переносили терапию антиглаукоматозными каплями. Операция не вернет остроту глаз, но блокирует развитие патологии и исключает риск возникновения слепоты.
Коррекция проводится в амбулаторных условиях, длительность вмешательства составляет полчаса. В процессе пластики на трабекулярную сеть наносят большое количество точечных ожогов. Эффективность операции высока, но в некоторых случаях требуется повторное вмешательство. Часть пациентов отмечает резкое повышение внутриглазного давления до критических отметок спустя два года после вмешательства. Вернуться к оглавлению
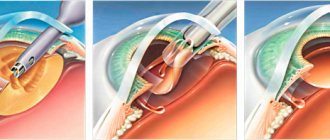
Хирургическое лечение
Синустрабекулэктомию проводят в несколько этапов, перерыв между операциями составляет от четырех до шести недель. В процессе коррекции врач формирует новый канал для вывода внутриглазной жидкости.
Под склерой и слизистой оболочкой создается фильтрационная подушка, стабилизирующая давление. При проведении модифицированной операции под склеральный лоскут устанавливают мини-шунт, который стабилизирует вывод внутриглазной влаги.
После синустрабекулэктомии прооперированное око закрывают стерильной повязкой. В обязательном порядке осуществляется терапия каплями. Поверхностные швы снимают спустя семь или десять дней. На период восстановления стоит отказаться от спиртных напитков, соленой пищи. В течение десяти дней не трите глаза и защищайте их от проникновения влаги или пыли.
Спать лучше на боку, противоположному тому, на какой сторон проведена операция. Чтобы исключить риск получения травмы сведите к минимуму физические нагрузки. Процедура имеет ряд преимуществ:
- Нет необходимости находиться в стационаре, вернуться домой разрешается в день проведения коррекции;
- Оперирование одного ока занимает не более двадцати минут;
- Отсутствие болевых ощущений;
- Короткий срок восстановления (от одной до трех недель);
- Не нужно соблюдать постельный режим;
- На период реабилитации перечень ограничений минимален.
Положительный результат от операции наблюдается в 60 – 80% случаев. Остальным приходится повторно ложиться под нож хирурга. После синустрабекулэктомии требуется два раза в год проводить обследование, чтобы обнаружить возможные осложнения.
Народные средства
Об эффективных «бабушкиных рецептах», способных справиться с недугом, вы узнаете из видеоролика. Стоит помнить о том, что перед использованием того или иного средства, необходимо проконсультироваться с доктором.
Профилактика
Никакие современные методы лечения не помогут навсегда избавиться от заболевания. Но профилактические меры, помогут отодвинуть наступление полной слепоты.
Рекомендации больному:
- употреблять продукты, богатые витамином А;
- читать в условиях хорошей освещенности;
- при потере сумеречного зрения обратиться к врачу, носить очки;
- защищать глаза от вредного воздействия ультрафиолета;
- посещать офтальмолога минимум 2 раза в год после 45 лет;
- правильно подобрать очки или контактные линзы для коррекции близорукости или астигматизма.