Характеристика иридоциклита
Относится к разряду воспалительных патологий, поражающих сосудистую оболочку органа зрения. Поскольку радужка и цилиарное тело расположены рядом и тесно контактируют друг с другом, то абсцесс, начавшийся в одной части, практически мгновенно переходит на вторую.
Аномалия поражает независимо от возраста, но чаще всего диагностируется у пациентов от двадцати до сорока лет. Острый иридоциклит длится от трёх до шести недель, хронический может затянуться на несколько месяцев. Заболевание обычно развивается в холодное время года.
Диагностика иридоциклита
Для того чтобы провести диагностику, доктор в первую очередь должен составить анамнез пациента. После чего необходимо пропальпировать»> глаз, провести биологический микроскопический анализ, а также обратить внимание на состояние передней камеры глаза. При иридоциклите возникает некоторая сглаженность рисунка радужки глаза, а также небольшое изменение ее цвета. Зрачок при этом заболевании имеет неправильную форму, сужен и на свет не проявляет никакой реакции. Для осуществления более детальной диагностики необходимо обратиться и к другим специалистам, чтобы узнать причину болезни и провести следующие мероприятия:
- Сдать анализы крови, а также мочи.
- Посетить стоматолога.
- Проконсультироваться с аллергологом.
- Терапевт должен исключить хронические болезни у пациента.
Возникновение и распространение
Одновременное поражение радужной оболочки и ресничного тела обусловлено тем, что между ними имеется кровное единство. Они соединены с ЦНС общим нервом, вызывающим возбуждение волокон. К тому же кровь к обоим элементам поступает из единого сосуда.
На острой стадии недуг сопровождается болевыми ощущениями в глазах, появляется сильная краснота и отёчность. Усиленное слезотечение, коррекция отверстия зрачка провоцируют смену оттенка радужки. В результате снижается острота зрения, на роговой оболочке скапливаются отложения из клеточных элементов, во фронтальной ячейке собирается загноившаяся жидкость.
| Острый период длится примерно полтора месяца, хронический может растянуться на полгода. |
Классификация увеитов
По характеру течения рассматриваемый недуг бывает острым и хроническим. Однако это не единственная классификация. Ириты делят на различные варианты и опираясь на природу заболевания, и на особенности воспалительного процесса в глазу.
По локализации можно выделить следующие виды заболеваний:
- передний увеит (ирит, иридоциклит, передний циклит);
- задний увеит (хореоретинит, ретинит, хориоидит, нейроувеит);
- срединный (переферический увеит, задний циклит, парс-планит);
- генерализованный.
При переднем увеите воспалительным процессом охвачены радужка и ресничное тело. Этот тип заболевания встречается чаще всего.
При срединном увеите происходит воспаление не только ресничного тела и хориоидеи, но и стекловидного тела с сетчаткой.
При заднем увеите патологическим процессом охвачены сетчатка, хориоидея, а также зрительный нерв.
В случае поражения всего увеального тракта появляется генерализованный увеит.
По типу воспаления увеиты могут быть серозными, фибринозными, гнойными, смешанными.
По характеру течения воспалительного процесса заболевание разделяется на:
- острый увеит — длительность заболевания около 3 месяцев;
- хронический увеит (или вялотекущий увеит) — продолжается дольше 3 месяцев;
- рецидивирующий увеит (чередование выздоровлений и воспалений).
Причины возникновения заболевания
Вызвать недуг могут факторы эндогенного или экзогенного характера. В сосудах органа зрения огромное количество капилляров, кровоток в них протекает очень медленно, поэтому подобная среда благоприятна для распространения патогенных микроорганизмов.
Внутренние факторы
К данным причинам, вызывающим развитие иридоциклита, относят:
- Вредоносные микроорганизмы (стрептококки, стафилококки);
- Обострение хронических патологий (риносинусит);
- Сбой в работе иммунной системы, ревматические аномалии (проблемы со щитовидкой, синдром Рейтера);
- Воспалительные заболевания местного характера (кератит, конъюнктивит);
- Чрезмерная развитость сосудистой системы в органе зрения.
Внешние факторы
К ним относятся:
- Стрессовая ситуация;
- Переохлаждение;
- Повреждение ока;
- Хирургическое вмешательство;
- Сильные физические нагрузки;
- Переутомление.
Вернуться к оглавлению
Разновидности иридоциклита
Чаще всего заболевание затрагивает одновременно три элемента зрительного аппарата: радужку, сосуды и цилиарное тело. По отдельности аномалия встречается редко, поэтому требуется комплексная терапия. Если не приступить к лечению своевременно, то повышается риск полной потери зрения. Абсцесс можно рассмотреть в передней оболочке ока, чаще всего иридоциклит поражает людей от двадцати до сорока пяти лет.
В зависимости от вида течения патологии ее делят на следующие категории:
- Неинфекционно-аллергическая;
- Вызванная механическими повреждениями ока;
- Спровоцированная нарушением метаболизма или сбоем в работе внутренних систем организма;
- При хронических недугах;
- Инфекционно-аллергическая.
Если говорить о причинах, провоцирующих развитие аномалии, то в большинстве случае, их сложно выявить. Однако вызвать иридоциклит могут глазные заболевания. По типу протекания патологии, она делится на:
- Хроническую;
- Острую;
- Рецидивирующую;
- Подострую.
| В зависимости от характера абсцесса недуг классифицируют на геморрагический, экссудативный, серозный и фибринозно-пластический иридоциклит. |
Острый иридоциклит
Данная разновидность воспалительного заболевания развивается быстрыми темпами, симптомы проявляются с первых дней повреждения ока. Главный признак – сильная боль в глазах. Чаще всего она сосредотачивается исключительно в области зрительного аппарата, но может распространиться на голову.
Болевые ощущения усиливаются в ночное время. Требуется срочная медицинская помощь.
Хронический
Это не самостоятельный недуг, а один из симптомов иных заболеваний (туберкулез, грипп), на фоне которых развивается иридоциклит. Болевые ощущения не слишком беспокоят пациента, патология прогрессирует медленно.
При прогрессировании аномалии наблюдается помутнение стекловидного тела, образование небольших опухолей на радужке и бугорков, переходящих на роговую оболочку.
Серозный
В чистом виде болезнь встречается очень редко, обычно врачи диагностируют у пациентов комбинированный тип недуга (фиброзно-серозный). Помимо воспаления в переднем отделе глазного яблока наблюдается выделение гноя. Подобная аномалия может вызвать глаукому.
| В некоторых случаях человек жалуется на отёчность, красноту радужки. Также возможно образование спаек на стекловидном теле. |
Фибиринозно-пластический иридоциклит
Причина его развития кроется в проникающих травмах органа зрения. Часто перетекает в хроническую форму. Даже самая интенсивная терапия может не дать результата, и заболевание продолжит прогрессировать.
На задней оболочке ока возможно образование спаек, провоцирующих заращивание зрачка. В процессе развития иридоциклита пациент теряет предметное зрение, оно остается лишь частично. Единственное, что может различить человек – это интенсивность воздействия светового потока на сетчатую оболочку.
Главная опасность аномалии кроется в том, что она может затронуть здоровый глаз.
Симптомы иридоциклита
Воспалительный процесс в радужной оболочке и цилиарном теле проявляется снижением зрения, светобоязнью, слезотечением и болью в глазу, которая нередко распространяется и на височную область головы.
Основными симптомами иридоциклита являются:
- Расширение кровеносных сосудов вокруг лимба (перикорнеальная инъекция);
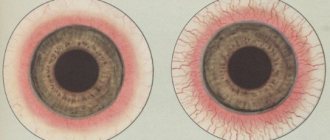
- Изменение цвета радужной оболочки. При иридоциклите голубая радужка приобретает зеленый оттенок, серая становится грязно-зеленый, а каряя — ржавого цвета;
- Сглаженность и нечеткость рисунка радужки. Появление этого симптома связано с нарастающим отеком радужной оболочки;
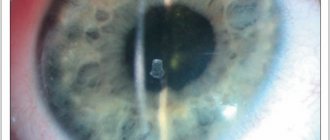
- Уменьшение диаметра зрачка и его вялая реакция на свет. При образовании спаек между хрусталиком и радужкой форма зрачка может стать неправильной. При длительном течении заболевания зрачок может полностью зарасти.
Во влагу передней камеры через сосуды воспаленной радужной оболочки начинают проникать форменные элементы крови (лейкоциты, эритроциты, тромбоциты) и фибрин. Это приводит к помутнению влаги передней камеры. На дне камеры может появиться кровь или гной. При иридоциклите наблюдается также и помутнение стекловидного тела, что проявляется снижением зрения.
Как точно определить иридоциклит
Главный симптом недуга – болевые ощущения органа зрения даже при незначительном надавливании на глазное яблоко. Проба на порог чувствительности проводится только в присутствии доктора, который соблюдает все необходимые меры безопасности.
Вторым признаком, помогающим диагностировать иридоциклит со 100% точностью, является изменение оттенка поврежденной радужки. Она может окрашиваться в необычные цвета, например, красный или оранжевый.
При диагностическом обследовании роговой оболочки на ней можно обнаружить новообразования серовато-белого оттенка. Они состоят из локальных клеточных отложений воспалительного экссудата. Пигментные глыбки сохраняются у пациента в течение длительного времени после выздоровления.
| Эти три признака дают возможность доктору выявить иридоциклит. В некоторых случаях для подтверждения диагноза требуются дополнительные обследования. |
Вернуться к оглавлению
Иридоциклит симптомы
Недуг может развиться в любом возрасте, в группе риска пациенты от двадцати до сорока лет.
- Женщин чаще поражает воспаление передней камеры глаза;
- У мужчин помимо иридоциклита диагностируется артрит;
- Дети обычно страдают от вирусного и бактериального абсцесса радужки и цилиарного тела;
- У подростков иридоциклит сопровождается хроническим тонзиллитом;
- В преклонном возрасте на фоне прогрессирования патологии развивается подагра и сахарный диабет.
Основная симптоматика недуга:
- Болевые и дискомфортные ощущения в глазном яблоке;
- Непереносимость дневного света;
- Повышенное слезотечение;
- Коррекция размера и формы зрачка;
- Изменение оттенка и рисунка радужной оболочки;
- Расширение сосудов в конъюнктиве;
- Перепады внутриглазного давления;
- Снижение остроты зрения.
Наравне со специфическими признаками возможно проявление общей симптоматики: головокружение, слабость, быстрая утомляемость глаз.
Особенности острого периода
Иридоциклит обычно поражает одно око. На острой стадии болезнь проявляется следующим образом:
- Отечность век;
- Краснота глаз;
- Появление гноя в нижней зоне передней камеры;
- Деформация зрачка;
- Падение остроты зрения.
Если радужка по всей длине сращивается с хрусталиком, то формируется круговая спайка. Если болезнь прогрессирует стремительно, а должное лечение отсутствует, новообразование может вызвать слепоту, поскольку полностью заращивается зрачок.
Клиническая картина
Для каждого типа заболевания характерны специфические проявления:
- Вирусный иридоциклит не имеет ярко выраженной симптоматики, протекает медленно, сопровождается повышением внутриглазного давления;
- Туберкулезная форма также обладает слабовыраженными признаками. На радужной оболочке образуются бугорки жёлтого цвета и стромальные синехии, зрение затуманивается;
- Аутоиммунный тип недуга протекает тяжело, с частыми рецидивами и осложнениями (кератит, глаукома и т.д.). Развивается при обострении иных хронических заболеваний, может привести к потере зрения;
- Травматический иридоциклит проявляется ярко выраженным воспалением;
- Развитие аномалии на фоне синдрома Рейтера. Болезнь вызывает хламидийная инфекция, сопровождается такими осложнениями, как конъюнктивит, поражение суставов.
Ирит и иридоциклит
Иридоциклит — воспаление радужки и ресничного тела, характеризуется теми же клиническими симптомами, что и ирит, но еще более выраженными. Отмечаются боль в глазу и головные боли, снижение зрения, светобоязнь, слезотечение, меняются цвет и структура радужки, мутнеет влага передней камеры.
Могут появиться отложения клеточных элементов на задней поверхности роговицы — преципитаты — разного цвета и размера.
Из-за того что экссудат попадает в стекловидное тело, оно мутнеет и при офтальмоскопии тускнеет рефлекс с глаз ного дна, в стекловидном теле выявляются плавающие полуфиксированные или фиксированные помутнения в виде нитей, тяжей, хлопьев.
Другим симптомом, характерным для циклита, являются боли в области ресничного тела, которые выявляются при пальпации глазного яблока через закрытые веки (так же, как это делается для определения внутриглазного давления.
Вследствие нарушения в ресничном теле образования водянистой влаги внутриглазное давление понижается, глаз при пальпации мягкий, гипотоничный. Если радужка на всем протяжении зрачкового края спаяна с хрусталиком (сращение зрачка) или весь зрачок зятянут экссудатом (окклюзия зрачка), то из-за нарушения оттока водянистой влаги внутриглазное давление может повыситься и глаз при пальпации будет твердым.
Гиперчувствительность увеального тракта в связи с общей сенсибилизацией микробным антигеном из внеглазных очагов воспаления, аутосенсибилизация увеального тракта при системных аутоиммунных заболеваниях организма, гематогенный метастаз возбудителя в ткани глаза.
Различают 3 вида иридоциклитов: токсико-аллергический, метастатический, травматический.
Направлено на основное заболевание, вызвавшее иридоциклит. При иридоциклитах туберкулезной, токсоплазмозной, сифилитической, ревматической этиологии — специфическое лечение.
Офтальмолог
Ирит и иридоциклит — заболевания переднего отдела увеального тракта. Так как отдельное воспаление радужной оболочки (ирит глаза) встречается достаточно редко, из-за близкого нахождения цилиарного тела и единого кровоснабжения воспаление протекает в виде иридоциклита.
Симптомы ирита и иридоциклита
Различают 3 вида иридоциклитов: травматический, токсико-аллергический, метастатический (сифилитический, бруцеллезный, туберкулезный).
Существует множество причин развития увеита. Обозначим самые распространенные:
- инфекции, вызванные стрептококками, микобактериями туберкулеза, бледной трепонемой, токсоплазмой, вирусом герпеса, цитомегаловирусом, грибками;
- синдромные и системные болезни: ревматизм, ревматоидный артрит, псориаз, спондилоартрит, саркоидоз, рассеянный склероз, синдром Рейтера, язвенный колит и др.;
- травмы глаз;
- аллергические реакции: пищевая и лекарственная аллергии, сенная лихорадка;
- эндокринные заболевания, гормональная дисфункция, болезни органов зрения, заболевания системы крови и др.
Последствия иридоциклита
При отсутствии терапии недуг часто вызывает серьезные осложнения. Самое опасное – это полное заращение зрачка, оно приводит к слепоте. Хроническое течение аномалии способно привести к:
- Развитию вторичной глаукомы;
- Обострение катаракты;
- Быстрое падение остроты зрения;
- Атрофия нервных окончаний глаз.
Осложнения развиваются, если болезнь имеет затяжной характер или сопровождается грибковыми инфекциями. Последствия иридоциклита таят в себе больше опасности, чем сам недуг. Поскольку их намного сложней вылечить.
| Поэтому крайне важно не только соблюдать все медицинские рекомендации по устранению воспаления, но и отслеживать динамику прогрессирования патологии. При обнаружении ухудшения состояния сразу обращайтесь в клинику. |
Вернуться к оглавлению
Лечение иридоциклита
Лечение больному можно назначать только после того, как врач установил диагноз, и чем раньше больной начнет лечиться от иридоциклита, тем больше вероятность того, что лечение будет успешным. Цель, которая ставится в начале лечения этого заболевания, включает в себя комплексную терапию по уменьшению воспаления, рассасыванию экссудата и предотвращению сращений. Последнее ведет к потере зрения, если вовремя не применяются меры. Также успешно применяют такие процедуры, как УВЧ, аутогемотерапия, электрофорез, прогревание глаза.
Диагностика заболевания
Заподозрить развитие аномалии врач может после первичного визуального осмотра и беседы с пациентом. Главная симптоматика недуга – снижение остроты зрения, которое не поддается коррекции и болевые ощущения при надавливании на глазное яблоко. Окончательный вердикт окулист выносит по результатам следующих процедур:
- Проведение пальпации;
- Визуальный осмотр органа зрения;
- Опрос пациента по клинической картине течения недуга;
- Осуществление инструментального и лабораторного анализа.
В некоторых случаях требуется обследование у узконаправленных специалистов, таких как дантист, ЛОР, венеролог. Помимо этого пациент проходит следующие процедуры:
- Проверка остроты зрения;
- Измерение внутриглазного давления;
- Биомикроскопия. Позволяет проанализировать состояние всего глаза;
- УЗИ, в некоторых случаях дополнительно назначают МРТ и рентгенографию;
- Офтальмоскопия (исследование глазного дна).
Чтобы выяснить происхождение аномалии потребуется сдать ряд анализов:
- Биохимия крови;
- Проба на туберкулез и аллергию;
- Гемостазиограмма. Для выявления уровня свертываемости крови;
- ОА мочи;
- Ревмопроба. Позволяет подтвердить или опровергнуть наличие аутоиммунных аномалий;
- Анализ крови для выявления присутствия антител к специфическим заболеваниям (герпес, сифилис и т.д.).
| Полноценное обследование позволяет поставить диагноз со 100% точностью. |
Как диагностируют
Для выявления переднего увеита необходимо провести комплексное обследование, включающее офтальмологический осмотр, лабораторные исследования, консультации узкопрофильных специалистов.
Сначала офтальмолог визуально оценивает состояние органа зрения, проводит его пальпацию, собирает анамнез. Проверяют остроту зрения, проводят тонометрию для измерения внутриглазного давления, биомикроскопию глаза для выявления поражения структур глаза, ультразвуковое исследование глазного яблока. Назначается флуоресцентная ангиография – метод, позволяющий рассмотреть мелкие сосудики глазного дна и выявить состояние кровообращения в сетчатке.
Для выяснения причины, вызвавшей иридоциклит, назначают стандартные исследования крови, мочи, берут ревмопробы, аллергопробы, ИФА и ПЦР диагностику. Исследуют уровень сывороточных иммуноглобулинов (IgA , IgM, IgG) в крови и слезной жидкости.
Также проводят дифференциацию переднего увеита от других глазных патологий, сопровождающихся схожей клинической картиной. В зависимости от клинических проявлений может потребоваться консультация фтизиатра, ЛОРа, дерматолога, венеролога, ревматолога, стоматолога.
Иридоциклит лечение
К терапии недуга необходимо подходить комплексно. Чем раньше вы приступите к лечению, тем быстрей избавитесь от патологии. В любом случае приготовьтесь к сложной и упорной борьбе. Терапия на ранней стадии позволит избежать образования спаек и сводит к минимуму риск развития осложнений.
Лечение осуществляется в стационаре или амбулаторных условиях. Госпитализация назначается в том случае, если от амбулаторной терапии нет результата по истечении пяти дней. Ни в коем случае не занимайтесь самолечением! Вы рискуете ухудшить своё состояние, нанеся непоправимый вред здоровью.
Неотложная терапия
В первые несколько часов после инфицирования эффективно следующее лечение:
- Воспользуйтесь глазными каплями для расширения зрачков;
- Примите антигистаминные средства;
- Рекомендуется приём противовоспалительных медикаментов и кортикостероидов.
В качестве мидриатиков можно использовать 0,1%-й раствор адреналина гидрохлорида или 1%-й атропин сульфата.
Лечение в стационаре
Для проведения плановой терапии пациенту придется на несколько дней лечь в больницу. Ему прописывают:
- Гормональные медикаменты;
- Нестероидные средства, останавливающие воспалительные процессы;
- Местное и общее антисептическое лечение («Мирамистин», «Окомистин»);
- Антивирусные («Ацикловир», «Окоферон») и противобактериальные препараты («Тобрекс», «Флоксал»).
| Также в курс терапии включают применение антидотов, инъекции мидриатиков, подобные процедуры сводят к минимуму риск срастания хрусталика и радужной оболочки. |
Оперативное лечение
Хирургическое вмешательство назначают в следующих случаях:
- Образование спаек;
- Гнойное расплавление оболочек ока, в этом случае проводится удаление глаза;
- Формирование вторичной глаукомы;
- Сращение зрачка;
- Осложнение катаракты;
- Большое скопление жидкости в передней камере.
Вернуться к оглавлению
Физиотерапия
Тип лечения зависит от стадии заболевания. В первые дни после заражения назначают:
- Прогревающие компрессы;
- Аппликации на основе парафина;
- Диадинамический ток;
- Физиотерапия лампой «Солюкс»;
- Ультравысокочастотная индуктометрия.
Для профилактики появления спаек используют электрофорез с гормональными средствами. На разных этапах недуга могут назначить терапию лазером.
Медикаментозное лечение
Терапия с использование лекарств помогает блокировать воспаление, предупредить образование спаек и ускорить рассасывание жидкости, скопившейся в передней камере. Препараты назначают системно (внутривенно или внутримышечно) и местно (капли, аппликации).
Медикаментозное лечение включает в себя приём следующих препаратов:
- Антисептики и антибиотики – «Флоксал», «Гентамицин», «Полудан» и т.д.;
- Мидриатики для расширения зрачка – «Ирифрин», «Цикломед» и т.п.;
- Гормональные лекарства – «Медрол», «Дексаметазон», «Берликот»;
- Поливитаминные комплексы;
- Препараты для снижения проницаемости сосудов – «Этамзилат», «Дицион»;
- Антигистаминные медикаменты – «Супрастин», «Кларитин»;
- Средства для подавления воспаления – «Аспирин», «Индометацин».
Если в процессе терапии выявлено хроническое заболевание, в обязательном порядке проводятся лечебно-профилактические меры по оздоровлению организма, поскольку именно этот недуг является причиной развития иридоциклита.
Народные средства
Бороться с острой формой патологии помогут следующие рецепты:
- Литр сока лимона соедините с измельченным чесноком (400 грамм). В стакан теплой воды добавьте столовую ложку состава и пейте;
- Пару столовых ложек осиновой коры залейте водой, прокипятите в течение двадцати минут. Оставьте на четыре часа, выпивайте ежедневно по двести миллилитров настоя;
- Нагрейте небольшое количество песка или соли, насыпьте в плотную ткань, остудите до сорока градусов и прикладывайте к пораженному глазу;
- Приложите к виску двух пиявок, если заражены оба ока возьмите четыре червячка.
| При иридоциклите полезно тепло, больше находитесь на солнце, при этом защитите глаза очками. |
Лечение
При появлении первых признаков заболевания следует оказать неотложную помощь — закапать в глаза средство, расширяющее зрачок. Последующее основное лечение должно быть назначено только специалистом при обращении в медицинское учреждение. В зависимости от причин и тяжести течения заболевания выделяют следующие виды лечения иридоциклита.
Медикаментозная терапия
Назначаются препараты для приема внутрь, инъекций и закапывания в глаза: антибиотики, противовирусные средства, противотуберкулезные средства, нестероидные противовоспалительные препараты.
Физиотерапевтическое лечение
Активно используется электрофорез с различными препаратами.
Хирургическое вмешательство
В случае образования спаек в результате воспалительного процесса и при осложнении гнойного иридоциклита может быть назначена операция.
Народные средства лечения
Данный вид лечения не может выступать самостоятельным методом терапии и не может заменить полноценного медикаментозного лечения, но может значительно облегчить симптомы.
Лечение иридоциклита проводится в условиях стационара и направлено на устранение причины заболевания, а также симптоматики — снятие воспаления, профилактика спаек.
Течение болезни
Острый иридоциклит сопровождается окрашиванием радужной оболочки в рыжий или красный оттенок, меняется её рисунок. В передней камере начинает скапливаться жидкость разного характера. Если в экссудате имеется гной, то проявляется гифема. Серозный недуг вызывает образование на задней части роговой оболочки преципитатов.
Также появляются пигментные глыбки. Из-за отечности радужки и её близкого контакта с хрусталиком формируются синехии. Внутриглазное давление при иридоциклите низкое, поскольку угнетается выделение влаги из первичной камеры. Если патология переходит в острую стадию и сопровождается скоплением жидкости, давление повышается.
Тяжелое течение болезни
Одно из наиболее опасных проявлений недуга – герпетический иридоциклит. Он характеризуется необычными симптомами, поэтому его проблематично выявить на ранней стадии. Аномалия может развиваться быстро, на начальном этапе появляется боязнь света.
Жидкость имеет серозный или фибринозный характер. В большом количестве образуются крупные преципитаты, которые объединяются между собой. Наблюдается отёчность роговой и радужной оболочек. Если воспалительные процессы перешли на роговицу, прогноз ухудшается.
| Увеокератит длится на протяжении нескольких месяцев. Если консервативное лечение не дает результата, назначается хирургическое вмешательство для рассечения расплавленной роговой оболочки. Затем пациенту пересаживают трансплантат от донора. |
Вернуться к оглавлению
Прогноз и профилактика
Прогноз зависит от того, что именно спровоцировало развитие аномалии, а также от того, на какой стадии начато лечение.
Варианты исхода терапии
В 20% случаев удается полностью избавиться от недуга, в 50% болезнь возвращается через определенный период. Рецидив проявляется не так ярко и совпадает с обострением основного заболевания (например, подагры).
В некоторых случаях патология переходит в хроническую форму, характеризующуюся снижением остроты зрения. Запущенные аномалии могут привести к серьезным осложнениям, например, отслоение сетчатой оболочки, катаракта, сращение зрачка и т.д.
Профилактические мероприятия
Простые рекомендации помогут избавиться от иридоциклита в короткий срок или предотвратить его развитие:
- Своевременно приступайте к лечению заболеваний;
- Укрепляйте иммунитет;
- Проводите терапию хронических инфекций;
- Составьте сбалансированный рацион, откажитесь от вредных продуктов;
- Не забывайте про вакцинацию от гриппа;
- Избегайте сквозняков, старайтесь не переохлаждаться;
- Закаляйтесь;
- Откажитесь от спиртных напитков и сигарет.
При подозрении на воспалительные процессы в органе зрения незамедлительно обращайтесь к доктору.
Причины и провоцирующие факторы иридоциклита
Как правило, иридоциклиты развиваются на фоне хронических инфекций, как общих, так и локальных (особенно при наличии очагов в носоглотке и полости рта). Патогенным возбудителем могут выступать вирусы (герпес, цитомегаловирус, корь, грипп), болезнетворные бактерии (бруцеллез, сифилис, туберкулез и мн.др.), простейшие микроорганизмы и внутриклеточные паразиты (хламидиоз, токсоплазмоз, малярия), грибковые культуры (кандидоз и др.).
Нередко провоцирующим фоном развития иридоциклита становятся системные воспаления суставов (ревматоидный артрит, анкилозирующий спондилоартрит). Перечисленные формы иридоциклита называют эндогенными (обусловленными внутренними причинами).
Экзогенные (привнесенные извне) варианты иридоциклита обычно оказываются осложнениями травм, в том числе офтальмохирургических, и острых инфекционно-воспалительных процессов в роговой оболочке или склере. Факторами-провокаторами в таких случаях обычно выступают переохлаждение, физическая или эмоциональная перегрузка, эндокринные расстройства.
Иридоциклит при беременности
Чаще всего заболевание развивается у женщин, находящихся в положении, поскольку их иммунная система ослаблена. «Стимулом» для прогрессирования патологии становятся:
- Аллергия;
- Ревматические аномалии;
- Хронические болезни (например, гайморит);
- Аутоиммунные недуги;
- Контакт с инфекцией.
| Иридоциклит опасен не только для будущей мамы, но и негативно сказывается на развитии плода. Инфекция, присутствующая в организме беременной женщины, может легко передаться ребёнку. |
Избавиться от патологии в этом случае очень сложно, поскольку большинство медикаментов, предназначенных для ее лечения, противопоказаны для девушек, находящихся в положении. Необходимо тщательно выбирать препараты с учётом состояния пациентки и особенностей её организма.
Для составления терапии придется посетить гинеколога, иммунолога, окулиста. Получив все необходимые данные о состоянии больной, доктор подберет оптимальное и безопасное лечение. Чтобы свести к минимуму риск инфицирования плода назначается приём лекарств, корректирующих иммунитет пациентки.