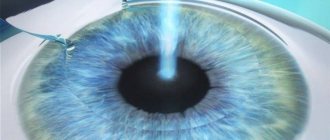
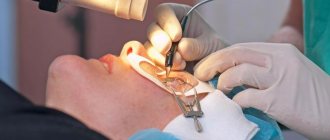
Кросслинкинг роговицы – воздействие на истонченную роговицу рибофлавином и ультрафиолетовыми лучами, вследствие чего она становится прочнее и толще.
Методика разработана специально для людей с кератоконусом или осложнениями после лазерной операции Ласик.
Доказана ее высокая эффективность. В России процедура появилась сравнительно недавно, хотя за рубежом она развивалась с начала 2004 года. Показания к проведению процедуры должен определить врач после длительного осмотра и проведения диагностических тестов.
Показания к операции
Процедура показана не для всех категорий пациентов, ее выполняют в следующих случаях:
- кератоконус – выпячивание роговицы вперед из-за чего она сильно истончается, повышается риск полного разрыва тканей;
- дистрофия — нарушение питания глазного яблока через сосуды, вследствие чего образуется некроз (омертвление) тканей;
- осложнения после операции Ласик, когда роговица истончилась после механического повреждения от действия хирургического скальпеля или лазера;
- аутоиммунные заболевания, вследствие которых собственные клетки иммунитета повреждают и разрушают ткани роговицы;
- буллезная кератопатия — заболевание, вследствие которого роговица отекает, повреждается ее эпителиальный слой, что образует инородное образование.
После проведения оперативного вмешательства полностью роговица не восстанавливается, но значительно улучшается ее качество и толщина.
Противопоказания
Операционное вмешательство противопоказано при следующих состояниях и заболеваниях:
- чрезмерно малая толщина роговицы, менее 400 мкм, но на данный момент разработаны более современные методы, вследствие чего процедура может выполняться даже при такой роговице;
- миопия и дальнозоркость высокой степени, при наличии которой операция не проводится даже при нормальной толщине роговицы;
- возраст до 16 лет;
- беременность, лактация;
- наличие рубцовых тканей;
- конъюнктивит аллергической природы, при котором роговица становится сильно воспаленной, что ухудшает состояние пациента (противопоказание временное).
Возможны и другие временные противопоказания. Например, вирусные и инфекционные заболевания, обострение хронической болезни. Процедуру можно проводить после полного выздоровления человека.
Кросслинкинг
Методика кросс-линкинг (cross-linking в переводе с анг. — перекрещивающиеся связи) была изобретена профессором Тео Зайлером. Суть метода кросс-линкинг заключается в укреплении роговицы и стабилизации кератоконуса при помощи специального лазера. В ходе такого лечения между коллагеновыми волокнами, формирующими структурный каркас роговицы, возникают дополнительные химические связи, которые усиливают механическую плотность всей роговицы. Таким образом, образовываются новые волокна роговицы, перекрещивающиеся между собой. Роговица становится более плотной и может удерживать свою форму, предотвращая дальнейшее прогрессирование кератоконуса.
Основанием для проведения исследований в этой области послужила серия работ, посвященных эффекту «склеивания» фибрилл коллагена с образованием димеров из двух а- цепей под влиянием различных внешних факторов: ферментов, озона, ультрафиолетового излучения.
Данный эффект является результатом окислительного механизма, сопровождающегося высвобождением различных свободных радикалов. Оказалось, что в отличие от других способов индукции «склеивания», ультрафиолетовое излучение стимулирует образование синглетного кислорода, не вызывающего, в отличие от гидроксильного радикала, сопутствующей деградации CNBr белков коллагена. Кроме того, была подтверждена способность ультрафиолетового излучения стимулировать продукцию матриксных металлопротеиназ. В эксперименте было выявлено, что в присутствии рибофлавина степень абсорбции ультрафиолетового излучения в ткани роговицы повышалась с 32% до 95%, а повреждение коллагеновых белков под воздействием ультрафиолетового облучения сводилось к минимуму.
Первые исследования в офтальмологии были начаты в 1990 году попыткой оценить возможность биологического окислительного «склеивания» роговичного коллагена под воздействием энзимов, тепла или излучения определенной длины волны, что приводило бы к повышению резистентности стромального коллагена. Известно, что похожий механизм уплотнения и утолщения коллагеновых волокон приблизительно на 4,5% сопровождает «старение» роговицы, а также имеет место при сахарном диабете и связан с активацией гликозилирования в молекулах тропоколлагена. Механизм индукции «склеивания» коллагена при сахарном диабете включает каскад биохимических окислительных реакций, отражающих неферментативное гликозилирование.
В настоящее время для кросслинкинга используется рибофлавин (витамин В2) в качестве фотосенсибилизатора, активируемый с помощью ультрафиолетового излучения в диапазоне длин волн спектра А. Выбор обусловлен нетоксичностью рибофлавина для роговичной ткани, доступностью препарата и сохранением прозрачности при нанесении на роговицу.
Рибофлавин обладает тремя пиками абсорбции для ультрафиолетового излучения, на длинах волн 270, 366 и 445 нм. Однако воздействие на длине волны 370 нм приводит к большему энергетическому эффекту, поскольку поглощается свыше 95% излучения.
В процессе фотохимического кросслинкинга рибофлавин выполняет две функции: во-первых, поглощает излучения ультрафиолетового спектра, во-вторых, выделяет под действием излучения короткоживущие свободные радикалы атомарного кислорода. Под действием атомарного кислорода аминокислоты коллагена подвергаются дезаминированию и образуют ковалентные связи между собой.
Техника процедуры кросслинкинга
Кросслинкинг роговичного коллагена проводится амбулаторно с использованием местной инстилляционной анестезии (проксиметакаин).
- За 30 минут до начала облучения проводится инстилляция раствора нормотонического рибофлавина (рибофлавин 0,1% и декстран 20%) каждые 2 минуты и контролируется насыщение роговицы раствором по степени ее окрашивания с помощью биомикроскопии.
- Кожа век и лица вокруг глаза в радиусе 5 см обрабатывается, разведенным с физиологическим раствором, препаратом бетадин (1:1).
- Для анестезии в конъюнктивальную полость закапывается раствор алкаина 0,5%, по 1-2 капли 2 раза с перерывом в 1 минуту.
- Зона операционного поля накрывается стерильной салфеткой с прорезью для глаза.
- На глаз устанавливается векорасширитель.
- Полость глаза промывается физиологическим раствором BSS.
- В оптической зоне механически удаляется эпителий заданного диаметра (8-9 мм), поскольку он может препятствовать достаточному насыщению стромальной ткани раствором рибофлавина, а также поглощать часть ультрафиолетового излучения, необходимого для процедуры.
- После чего инсталлируется раствор нормотонического рибофлавина (рибофлавин 0,1% и декстран 20%) по 1-2 капли каждые 2 минуты в течение 30 минут (15 закапываний).
- Через 30 минут проводится биомикроскопия в синем свете для выявления желтого окрашивания влаги передней камеры и повторная пахиметрия. При толщине роговицы без эпителия менее 400 мкм -инстиллируется гипотонический раствор рибофлавина для индуцированного отека стромы (2 капли раствора каждые 10-15 секунд до увеличения толщины роговицы более 400 мкм). Затем настраивается фокусировка излучения (расстояние между излучателем и роговицей пациента — 5 см), диаметр луча на роговице (избегаем облучения зоны лимба) и выполняется активация УФ излучения.
- Одновременно продолжается инсталляция нормотонического рибофлавина (1-2 капли каждые 2 минуты).
- УФ облучение продолжается 30 минут после чего роговица промывается физиологическим раствором BSS, закапывается антибактериальный препарат (витабакт 0,05%) и накладывается мягкая контактная линза.
Применяются следующие параметры ультрафиолетового облучения: длина волны — 370 нм, мощность излучения — 3 мВт/см2 (5,4 Дж/ см2).
В послеоперационном периоде больному назначают местно антибактериальные капли (хлорамфеникол 0,25%) 4 р/сутки в течение 7 дней, после наступления полной эпителизации роговицы — противовоспалительные капли (дексаметазон) 4 р/сутки в течение 7 дней, а такде препарат для стимуляции репаративных процессов (декспантенол) после снятия МКЛ 2 р/сутки в течение 7 дней + слезозаменитель без консервантов 3-4 р/сутки в течение 1 месяца.
Наряду с «поверхностным» насыщением роговицы фотосенсибилизатором (трансэпителиальный кросслинкинг) существует альтернативный способ формирования роговичного «кармана» фемтосекундным лазером для введения рибофлавина без скарификации. Фемтосекундный лазер стал активно применяться для формирования «туннелей» и «карманов» в строме роговицы для введения рибофлавина. Данный подход позволяет сократить сроки послеоперационного периода, является эффективным методом лечения прогрессирующего кератоконуса.
Подобный эффект повышения устойчивости ткани к коллагеназной биодеградации, в результате процедуры кросслинкинга, широко используется в современных биотехнологиях изготовления различных имплантов на основе коллагена.
Для достижения стабилизации патологического процесса за счет повышения показателей биомеханических свойств роговицы (КГ и ФРР), а также значительного улучшения клинико-функциональных результатов рекомендуется проводить комбинированное лечение кератоконуса в следующей последовательности: первый этап — фемтолазерная имплантация ИРС, второй этап кросслинкинг роговичного коллагена.
Противопоказаниями к проведению кросслинкинга являются толщина роговицы менее 400 мкм, эпизод герпетической инфекции в анамнезе, выраженное рубцевание или помутнение, низкая скорость эпителизации, патология иммунной системы, беременность и грудное вскармливание.
Подготовка к операции
Перед проведением оперативного вмешательства человек должен придерживаться правил, с помощью которых сократится риск осложнений, реабилитационный период пройдет легче:
- за 2 недели до операции нельзя употреблять медикаментозные средства, о которых не был предупрежден врач-офтальмолог;
- за 3 дня до процедуры начать применение антибактериальных капель, чтобы устранить риск попадания инфекции во внутренние структуры глаз при вскрытии роговицы;
- не носить контактные линзы, заменить их очками за 2 недели до процедуры;
- не употреблять алкоголь за 2-3 дня до операции;
- в день операции нельзя краситься, инородные частицы попадут в глаза, вызвав раздражение, воспаление, развитие бактериальной инфекции;
- перед операцией принять душ, тщательно вымыть лицо и волосы.
Если правильно подготовиться к операции, значительно сокращается риск распространения бактериальной инфекции и других осложнений.
Осложнения кросслинкинга
В большинстве случаев прогноз при выполнении кросслинкинга благоприятный. В то же время, как любое инвазивное вмешательство, процедура может иметь ряд осложнений. Возможные осложнения включают:
- временное ухудшение зрения (восстановление остроты зрения наблюдается в течение 1 – 4 месяцев после проведения процедуры);
- обратимое снижение прозрачности роговицы, не влияющее на остроту зрения;
- замедленное (до 1 месяца) восстановление роговичного эпителия;
- покраснение и раздражение глаз, в редких случаях – развитие кератита;
- активацию герпетической инфекции с развитием герпетического поражения роговицы.
Проведение кросслинкинга роговицы
Для методики применяют воздействие ультрафиолетовым лучом совместно с рибофлавином. Это можно сделать после вскрытия роговицы. Методика увеличивает риск развития осложнений, особенно при наличии кератоконуса. Сравнительно недавно была разработана новая методика трансэпителиального кросслинкинга, которая не нуждается в проведении разреза. Поэтому осложнений образуется меньше.
Традиционный кросслинкинг
Оперативное вмешательство проводится в несколько этапов:
- Пациента подготавливают. На него надевают стерильное белье. Он ложится на кушетку, после этого глаза закапывают анестезирующим средством.
- Хирург удаляет шпателем поверхностные слои роговицы.
- Глаза закапывают раствором рибофлавина. Затем проводят осмотр под щелевой лампой. Если изменений нет, раствор закапывают еще раз. Роговица должна полностью пропитаться. Если это произошло, приступают к следующему этапу.
- На вскрытую роговицу воздействуют ультрафиолетовым светом, который образует взаимосвязь с закопанным рибофлавином. Это образует кросслинкинг роговичного коллагена. Ткани становятся толще, они соединяются между собой.
- В глаза пациента закапывают раствор, который содержит антибактериальное средство, противовоспалительный препарат.
- В глаза вставляют мягкую поддерживающую контактную линзу, которую необходимо носить на период реабилитации.
Вся процедура может длиться до 1 часа. Это зависит от времени, за которое пропитается роговица в результате закапывания рибофлавина.
Трансэпителиальный кросслинкинг
Отличие этой процедуры – отсутствие механического удаления верхнего слоя роговицы. Это значительно снижает риск разрывов этого слоя. Вместо применения шпателя в глаза пациента закапывают специальный раствор (тетракаин), который способствуют разрыхлению тканей. После этого все этапы процедуры повторяются, как в предыдущем методе.
Этапы выполнения процедуры
Перед началом операции пациенту закапывают глазные капли с анестетиком. После наступления анестезии врач накладывает векорасширитель и с помощью глазного шпателя осторожно снимает верхний слой роговичного эпителия (это необходимо для улучшения проникновения раствора витамина В2 в толщу роговицы). В течение 15 – 20 минут в глаз инстиллируется раствор рибофлавина, в это же время врач с помощью щелевой лампы осматривает роговицу и оценивает, насколько равномерно раствор витамина В2 пропитывает ткани роговицы.
По достижении необходимой степени насыщения раствором рибофлавина ткань роговицы на протяжении 30 минут обрабатывают ультрафиолетовыми лучами малой интенсивности, что позволяет избежать повреждения глубже расположенных структур глазного яблока. Под действием ультрафиолета коллагеновые волокна, расположенные в роговице, спаиваются между собой и образуют прочный каркас, устойчивый к растяжению.
В конце процедуры для предотвращения воспаления в глаз закапывают антибактериальные глазные капли, после этого оперированную поверхность роговицы защищают специальной лечебной мягкой контактной линзой. На протяжении всего периода заживления роговицы (в среднем 3 — 5 дней) пациенту необходимо носить лечебную линзу и закапывать противовоспалительные капли.
Реабилитация и послеоперационный период
Когда врач закончил процедуру, пациент остается на 2-3 часа в медицинском учреждении. За это время хирург смотрит за состоянием человека, если нет осложнений, его выписывают в тот же день. После завершения операции пациенту необходимо надеть солнцезащитные очки, чтобы выйти из клиники.
Это значительно снижает воздействие ультрафиолетовых лучей от солнца на глаза.
После операции пациент должен придерживаться правил для успешного прохождения реабилитации:
- носить бандажные линзы на время, назначенные врачом;
- не посещать баню, сауну, не загорать, так это может вызвать кровотечения внутри глазного яблока;
- не пользоваться косметикой течение 1 недели после операции;
- снизить нагрузку на глаза, уменьшив время, проведенное за телевизором, компьютером, телефоном, планшетом, чтением книг;
- носить солнцезащитные очки, выходя из дома на весь период реабилитации;
- применять все медикаментозные средства, назначенные врачом офтальмологом;
- посещать врача для контроля над состоянием зрения в назначенное время;
- отсутствие физической нагрузки и занятий спортом на реабилитационный период.
Соблюдение этих правил поможет значительно снизить риск образования послеоперационных осложнений.
Реабилитационный период
Строгое выполнение рекомендаций врача по уходу за глазами позволяет предотвратить развитие осложнений, а также сократить время восстановительного периода.
- В первые дни в области прооперированного глаза могут отмечаться болезненные ощущения, повышенная чувствительность к яркому свету.
- Мягкие линзы обычно разрешается снимать через 3 дня, а наружный слой роговицы, нарушенный во время операции, регенерирует к 5-6 дню.
- Четкое следование инструкции по закапыванию капель: до снятия линз – раствор антибиотика капают 4 раза в сутки, противовоспалительные капли используют по специальной схеме 2 месяца.
- Максимально оградить глаза от действия яркого света, пыли, ограничить нагрузку на зрительный аппарат (компьютер, телевизор, чтение).
- В течение первого месяца недопустимо купание в любых водоемах (бассейн, море, река).
Темп восстановления остроты зрения для каждого пациента индивидуален и может варьировать от месяца до полугода.
Осложнения
У некоторых категорий пациентов возможно развитие следующих осложнений:
- кровоизлияние на роговице или внутри глазного яблока;
- снижение остроты зрения на время или постоянно;
- помутнение роговицы;
- снижение качества сумеречного зрения или полное его отсутствие;
- нарушение цветовосприятия;
- появление посторонних объектов перед глазами, которые в норме не должны быть (точки, мушки, линии, молнии, эффект гало).
Риск развития осложнений снижается при выборе квалифицированного врача и медицинского учреждения, оснащенного современной аппаратурой.
Отзывы пациентов
Елена, 38 лет: Когда только появились методики восстановления зрения, я воспользовалась процедурой Ласик. У меня появилось осложнение в виде сильного истончения роговицы. Врач сказал, что я могу потерять зрение. После этого я провела кросслинкинг роговицы. Сейчас состояние значительно лучше, офтальмолог сказал, что зрение я сохраню.
Владимир, 28 лет: Вот уже много лет я страдаю от сильного истончения роговицы. Медикаментозное лечение мне не помогло. Врач сказал, что хирургическая операция не показана. Но недавно появилась новая методика — кросслинкинг роговицы. Хирург сказал, что ее толщина позволяет провести операцию. После проведения операции мое состояние значительно улучшилось.