Общие сведения
Кератоконъюнктивит представляет собой инфекционно-воспалительное или аллергическое заболевание глаз с вовлечением в патологический процесс роговицы и конъюнктивы. Патология, как правило начинает развиваться с воспаления конъюнктивы (конъюнктивит) с постепенным (на протяжении 5-15 суток) вовлечением в патологический процесс роговицы (кератит). Кератоконъюнктивит является распространенным офтальмологическим заболеванием.
Проблема кератоконъюнктивита обусловлена существенным увеличением численности больных, затяжным и часто агрессивным течением заболевания, что способствует развитию осложненных форм. Распространенность заболевания чрезвычайно вариабельна и в зависимости от этиологии заболевания варьирует в пределах от 5,5% до 33,0% с тенденцией к его повышению. Многообразие этиологических агентов, вызывающих тот или иной вид кератоконъктивита, и определяет специфику течения, патогенез, лечение и эпидемиологию заболевания. Рассмотрим лишь некоторые из них.
Наиболее часто в офтальмологической практике среди инфекционно-воспалительных заболеваний глаз встречается эпидемический кератоконъюнктивит (ЭКК) в структуре которого чаще встречается эпидемический аденовирусный кератоконъюнктивит (АВК) и эпидемический геморрагический кератоконъюнктивит, вызванный энтеровирусом, вирусом Коксаки А-24 и ЭСНО. Вирусные кератоконъюнктивиты являются высококонтагиозным заболеванием, протекающим в виде спорадических случаев или в форме эпидемических вспышек.
Часто встречаются острые осложненные и хронические часто рецидивирующие формы, отличающиеся хроническим течением, появление которых обусловлено особенностями штаммов возбудителя, увеличением лиц с иммунодефицитными состояниями, ассоциациями аденовируса с другими вирусами (простого герпеса), а также последствиями нерациональной терапии.
Инфекция передается преимущественно контактным путем через предметы общего пользования, при пожимании рук, проведении контактных офтальмологических обследований. В случаях аденовирусной инфекции возможен воздушно-капельный путь передачи при чихании/кашле больного путем попадание зараженных микрокапель слизи в глаза. Инкубационный период варьирует в пределах от 48 часов до нескольких суток.
Наряду с вирусными кератоконъюнктивитами широко распространен бактериальный кератоконъюнктивит, вызванный стрептококками, стафилококками, пневмококками, гонококками, дифтерийной и синегнойной палочкой. Большой удельный вес приходится на аллергические кератоконъюнктивиты и сухой кератоконъюнктивит, требующие специального лечения.
Особенности лечения
После выявления причины болезни назначается терапия, она индивидуальная для каждой формы кератоконъюнктивита. Любой медикамент используйте только после подтверждения диагноза и определения вида «вредителя». Если симптоматика слабая, можно обойтись каплями и мазями, дающими кратковременный результат. Они устраняют красноту, зуд и жжение, некоторые препараты уничтожают патогенные микроорганизмы.
Если недуг стремительно развивается в «рацион» лечения необходимо добавить антибактериальные, противовирусные или противогрибковые средства.
| Помните о том, что бесконтрольное употребление медикаментов способно привести к ухудшению состояния и вызвать серьезные проблемы со здоровьем. |
Если причина патологии в инородном теле, попавшем в глаз, то без операции не обойтись. Обычно для борьбы с кератоконъюнктивитом достаточно консервативного лечения, но если оно не оказывает должного результата, врач направляет пациента на трансплантацию роговицы.
Патогенез
Патогенез кератоконъюнктивита определяется причиной развития заболевания и в зависимости от этиологического фактора он разный. Рассмотрим патогенез лишь сухого кератоконъюнктивита. В его основе два ключевых механизма: гиперосмолярность слезы, возникающая в результате пониженной слезопродукции и/или повышенного испарения и нестабильность слезной пленки.
В настоящее время принято рассматривать сухой кератоконъюнктивит как поражение так называемой ФСЕ (функциональной слезной единицы,) включающей в себя глазную поверхность (конъюнктиву, роговицу, мейбомиевые железы), чувствительные/двигательные нервы и слезные железы.
При нарушении работы какого-либо звена информация распространяется на все структуры системы через многочисленные нейронные связи, что и обуславливает развитие воспалительного процесса. Так, гиперосмолярность слезной жидкости запускает в поверхностных тканях глазного яблока каскад воспалительных реакций, который сопровождается выделением в слезную пленку иммунных комплексов и медиаторов воспаления, вызывающих повреждение эпителия роговицы и конъюнктивы. В свою очередь повреждение бокаловидных конъюнктивальных клеток приводит к дефициту в слезной пленке муцина, вызывая нестабильность слезной прероговичной пленки, поддерживая порочный круг заболевания. При этом, чем больше структур ФСЕ участвует в патологическом процессе, тем тяжелее стадия заболевания.
Самолечение
Лечение сухого глаза народными средствами лучше не проводить, а также самостоятельно не прописывать себе капли, так как это может привести к негативным последствиям.
При этом капли для увлажнения глаз, которые будут использоваться каждый день, можно выбирать самому. При выборе линз надо прислушаться к советам офтальмолога.
Если потребуется использование профилактических препаратов, то без опытного доктора не обойтись. Тут причина в том, что для каждой стадии заболевания есть свои капли, которые имеют в своем составе разные компоненты, способные помочь при тех или иных симптомах.
Также и самому разработать схему терапии невозможно без определенных знаний. Ограничить самостоятельное лечение можно успокаивающими и увлажняющими каплями. Если выбирать лекарственные препараты неправильно, то это может привести к серьезным патологиям.
Классификация
В основе классификации этиологические факторы, в соответствии с которыми выделяют:
- Вирусные кератоконъюнктивиты (аденовирусный, герпетический, эпидемический геморрагический эпидемический кератоконъюнктивит).
- Бактериальные кератоконъюнктивиты (стрептококковый, стафилококковый, пневмококковый, гонококковый, дифтерийный и др.).
- Хламидийный кератоконъюнктивит.
- Грибковые кератоконъюнктивиты.
- Аллергические и аутоиммунные кератоконъюнктивиты (весенний катар, лекарственный, поллинозный, фликтенулезный, пемфигус).
- Сухой кератоконъюнктивит. В его развитии лежит синдром сухого глаза, обусловленный дефицитом глазной влаги и нарушениями в системе функциональной слезной единицы.
Причины
Причины кератоконъюнктивита определяются его видом:
- Вирусный кератоконъюнктивит — возбудителями заболевания чаще всего являются аденовирусы, среди которых наиболее часто возбудителями (в порядке убывания частоты) являются серотипы аденовируса 3, 7, 6 и 10. Следующими по частоте встречаемости возбудителем является энтеровирус 70, Коксаки А-24, ЭСНО, а также вирус простого герпеса.
- Бактериальный кератоконъюнктивит. К наиболее распространенным возбудителям заболевания относятся стафилококк, стрептококк, пневмококк, синегнойная палочка, гонококк, бактерия Клебса-Леффлера, гемофильная палочка, атипичные микобактерии и другие.
- Грибковый кератоконъюнктивит. Могут вызываться дрожжеподобными грибками рода Aspergillus и Candida albicans (экссудативные кератоконъюнктивиты), а также грибками рода Sporotrichum, Pennicillium viridans, Actinomicetes и Coccidioides immitis (гранулематозные кератоконъюнктивиты).
- Хламидийный кератоконъюнктивит. Вызывается Chlamydia trachomatis и развивается чаще всего на фоне хламидиоза мочеполового тракта.
- Аллергический кератоконъюнктивит (весенний катар, поллинозный, крупнопапиллярный, лекарственный и фликтенулезный кератоконъюнктивит). Обусловлены иммунными реакциями при контакте с аллергеном. К факторам риска, способствующим развитию заболевания, относятся нарушения местного/общего иммунитета, наличие соматических заболеваний и эндокринной патологии, особенно сахарного диабета, алкоголизм, синдром сухого глаза, аномалии рефракции, офтальмологические операции.
Симптомы
Симптомы кератоконъюнктивита могут варьировать в широких пределах в зависимости от этиологического агента, тяжести течения, формы заболевания и наличия/отсутствия осложнений.
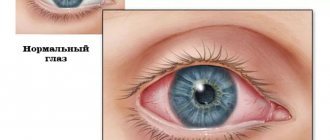
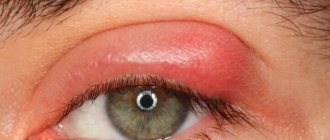
Эпидемический кератоконъюнктивит в начальной стадии проявляется жалобами пациента на нарастающее ощущение инородного тела в одном глазу, которое чаще начинается от носового угла и постепенно перемещается к латеральному углу глаза. Далее появляется «классическая» симптоматика в виде выраженного отека век, слезотечения, светобоязни, зуда и нечеткости зрения. В 50-70% случаев аналогичная симптоматика (часто менее выраженная) возникают на другом глазу.
Эпидемический кератоконъюнктивит
Характерным признаком является появление кровоизлияния (геморрагии), варьирующего от мелких петехий до обширных захватывающих почти всю конъюнктиву кровоизлияний.
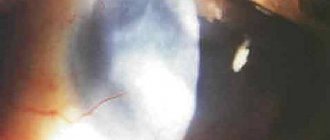
Тяжесть ЭКК варьирует от субклинического течения до тяжелого с присоединением бактериальной инфекции и выраженными системными симптомами (общая слабость, головная боль, повышенная температура). При биомикроскопии характерный серозно-фибринозный, реже слизисто-гнойный экссудат, определяются отек полулунной складки, слезного мясца и века, часто отмечается формирование спаек нижнего свода конъюнктивы (рис. ниже).
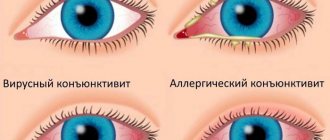
Аденовирусный кератоконъюнктивит в фолликулярной форме проявляется выраженным покраснением глазного яблока, жжением, резью, наличием слизистого/водянистого отделяемого, незначительным зудом. Как правило поражение глаз двухстороннее и развивается на фоне ОРВИ. Специфические признаки вирусной этиологии заболевания отсутствуют. Неспецифическими симптомами являются: отек/гиперемия конъюнктивы, фолликулы (мелкие/средние) с локализацией на тарзальной конъюнктиве нижнего века. Динамика процесса скоротечная, протекает в подострой форме, выздоровление наступает (при отсутствии вторичной инфекции) на протяжении 2 недель.
Геморрагическая форма вирусного конъюнктивита протекает идентично фолликулярной форме за исключением появления специфического признака в виде множественных незначительных размеров геморрагий с локализацией на тарзальной /бульбарной конъюнктиве.
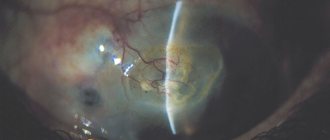
Пленчатая форма в начале заболевания (стадия отека) протекает с типичной острой симптоматикой (тяжесть при открывании глаз, зуд, боль, резь, отек век, слизисто-водянистое отделяемое и выраженное покраснение глазного яблока). Поражение глаз чаще двухстороннее. По истечении 3-5 суток начинается стадия формирования пленчатых мембран с постепенным образованием точечных специфических инфильтратов роговицы. Как правило, пленчатые мембраны формируются преимущественно на отечных верхних краях складок нижнего века, с последующим их рубцеванием с образованием симблефарона. При формировании мембраны на верхнем веке она полностью выстилает тарзальную конъюнктиву (рис. ниже).
При присоединении вторичной инфекции могут образовываться под мембраной изъязвления конъюнктивы. Точечные инфильтраты формируются в поверхностных слоях роговицы, которые могут самостоятельно разрешиться в течение 2-3 недель, но чаще они сохраняются до 3 месяцев, реже инфильтраты не рассасываются вообще, вызывая стойкое снижение зрения.
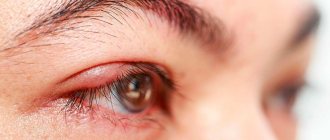
Бактериальный конъюнктивит. Клиническая симптоматика бактериального кератоконъюнктивита малоспецифична (отек/гиперемия конъюнктивы, явления блефарита). Единственным специфическим признаком бактериального конъюнктивита является наличие слизисто-гнойного отделяемого, которое может варьировать от едва заметного с локализацией на ресницах и слипанием глаз по утрам, так и обильным. Скорость развития и выраженность симптомов зависят, преимущественно от вида возбудителя заболевания.
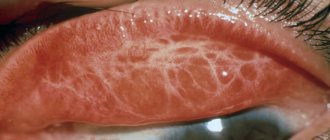
Аллергический конъюнктивит. Характеризуется многообразием клинических симптомов в зависимости преимущественно от природы аллергена. Так, весенний катар встречается чаще в регионах с длительной инсоляцией. Максимальная выраженность процесса наблюдается летом, а стихание в осенний период. Проявляется в начальном периоде зудом, который постепенно нарастает до нестерпимого и сопровождается нитевидным отделяемым. Глазная щель сужена, веки отечны, конъюнктива век гиперемирована с появлением бугристостей в виде плотных болезненных отдельных сосочковых разрастаний (рис. ниже). Течение длительное.
Фликтенулезный кератоконъюнктивит возникает в результате сенсибилизации глазных тканей к микобактериям туберкулеза. Характеризуется инфильтрацией и гиперемией конъюнктивы, и появлением у лимба характерных серовато-желтоватых округлых узелков, окруженных расширенными сосудами.
Атопический конъюнктивит, типичным примером которого является конъюнктивит при поллинозе отличается сезонностью обострений (весной/летом в период цветения деревьев/трав) и сопровождается часто ринитом. Поражаются, как правило, оба глаза — отмечаются резкая боль, гиперемия/отек конъюнктивы, чувство жжения, зуд, светобоязнь и слезотечение, обильное слизистое отделяемое.
Сухой кератоконъюнктивит сопровождается повышением осмолярности слезы и дестабилизацией слезной пленки с развитием воспаления глазной поверхности, вызывающим появление симптомов дискомфорта, а в тяжелых случаях — нарушение зрения. На поверхности роговицы появляются блюдцеобразные неэпителизированные/эпителизированные углубления, а также субэпителиальные помутнения различной степени выраженности и единичных/множественных эпителиальных разрастаний в форме нитей, которые одним концом фиксированы к эпителию роговицы. Роговица становится шероховатой и тусклой (теряет блеск), реже отмечается рост сосудов в прозрачную роговицу. Отмечается незначительная гиперемия/отек краев век. Течение заболевания преимущественно хроническое, с периодическими ремиссиями и обострениями.
Осложнения
Если пациент не произвел лечение, повышается риск образования следующих осложнений:
- образование язв на поверхности роговицы;
- помутнение роговицы, что приводит к снижению функции зрения вплоть до полной слепоты;
- проникновение патогенных микроорганизмов во внутреннюю структуру глазных яблок;
- кровоизлияния внутрь глазных яблок;
- распространение вирусов и бактерий по всему организму, что вызывает сепсис (заражение крови), ангину, энцефалит (воспаление мозговых оболочек при переходе бактерий через гематоэнцефалический барьер).
Чтобы избежать осложнений, рекомендуется своевременно обращаться к врачу и проводить полную терапию.
Анализы и диагностика
Постановка диагноза и определение этиологии кератоконъюнктивита базируется на данных анамнеза (жалобы/субъективные ощущения пациента), комплексе офтальмологических исследований (осмотр при боковом освещении переднего отрезка глаза, биомикроскопия глаз с помощью щелевой лампы, тесты на стабильность слезной пленки/слезопродукции), а также данных лабораторного обследования, включающих:
- МФА (метод флуоресцирующих антител).
- ИФА (иммуноферментный анализ).
- Метод ПЦР (полимеразной цепной реакции).
- Бактериологические моды (бактериоскопия мазка с конъюнктивы/исследование посева содержимого конъюнктивальной полости
- Микробиологические методы (исследование осмолярности слезной жидкости).
При подозрении на аллергический кератоконъктивит — выявление наличия аллергологической скомпроментированности, связи обострений с сезонностью, провоцирующим фактором, наличием других сопутствующих аллергических заболеваний. Существенное диагностическое значение оказывают применяемые в аллергологической практике достаточно информативные кожные тесты (прик-тест, внутрикожные, скарификационные, аппликационные). Лабораторная аллерго-диагностика является высокоспецифичной и наиболее часто используются методы РАСТ (определение в сыворотке крови специфических IgE-антител путем радио-аллергосорбентного исследования), а также ИФА. Дополнительное диагностическое значение имеет выявление наличия в соскобе с конъюнктивы эозинофилов.
Профилактика
Профилактика кератоконъктивита сводится к тщательному соблюдению правил личной гигиены, включающей:
- Тщательное/частое мытье рук с мылом.
- Предохранение глаз от касаний руками, используйте одноразовые салфетки и бумажное полотенце.
- Использование индивидуальных средств личной гигиены (посуда, полотенце, постельные принадлежности) и косметикой.
- Не используйте солнцезащитные/оптические очки и личные вещи больного.
- Избегание грязных пыльных помещений.
- Надевайте специальные очки при плавании в бассейне.
- Использование глазных капель лишь индивидуально.
Список источников
- Ковалевская М.А., Майчук Д.Ю., Бржеский В.В. и др. Инфекционные заболевания глазной поверхности (конъюнктивиты и кератоконъюнктивиты) в кн. «Синдром «красного глаза»: практ. руководство для врачей-офтальмологов». М., 2010:108 с.
- Бржеский В. В. Некоторые сведения о распространенности и современных возможностях лечения весеннего кератоконъюнктивита // Российский офтальмологический журнал. 2021. Т.10. № 4. С.74–81.
- Труфанов С. В., Маложен С. А., Крахмалева Д. А., Пивин Е. А. Аденовирусный эпидемический кератоконъюнктивит // РМЖ. Офтальмология. 2021. № 3. С.144–150.
- Анисимов С. И. Комбинированные препараты в современной терапии инфекционно-воспалительных поражений глаз бактериальной этиологии // РМЖ. Офтальмология. 2010. № 30. С.18-74.
- Педиатрия. Национальное руководство. Краткое издание под редакцией А. А. Баранова. Глава 54. Конъюнктивиты и кератиты у детей. — М., 2013. С. 735—749.
Группа риска
В группы риска для образования болезни входят следующие категории пациентов:
- страдающие иммунодефицитом;
- возникновение частых ОРВИ и инфекционных заболеваний, которые наиболее характерны для детей детсадовского из школьного возраста;
- посещающие загрязненные водоемы, места скопления людей;
- работники медицинских учреждений.
Таким пациентам следует периодически проходить осмотр у офтальмолога. При появлении первых признаков заболевания незамедлительно начинают лечение с разрешения врача.