Возрастная макулярная дегенерация (ВМД) – характерное для людей пожилого возраста хроническое заболевание глаз с прогрессирующим течением. Для него показательно поражение центральной зоны глазного дна – макулы или желтого пятна, с нарушением функции сетчатки, пигментного эпителия и хориокапилляров. ВМД является наиболее широко распространенной причиной слабовидения и частичной слепоты у людей после 60 лет. Заболевание одинаково распространено во всех странах мира, вне зависимости от уровня экономического развития. С возрастом болезнь имеет тенденцию к прогрессированию, и к 65-75 годам те или иные признаки ВМД выявляются практически у 75% в популяции, а у 10% — частичная или полная потеря центрального зрения. После 80-ти лет количество утративших центральное зрение уже достигает 18% в популяции.
У заболевания довольно много названий, которые в разные годы звучали как центральная сенильная дегенерация, центральная инволюционная дистрофия сетчатки, сенильная макулодистрофия, возрастная макулярная дегенерация, возрастная макулопатия, атеросклеротическая макулярная дистрофия, дистрофия по типу Кунта-Юниуса, семейные друзы, центральная хориоретинальная дистрофия. В настоящее время клинической практикой доказано, что все эти патологии являются признаками одного заболевания.
Причины возникновения и факторы риска
При ВМД патологический процесс локализуется в центральной зоне сетчатки, как правило, болезнь поражает сразу оба глаза и имеет медленное многолетнее течение с неуклонным прогрессированием.
Несвоевременное обращение за необходимой помощью из-за длительного бессимптомного течения патологического процесса, а иногда и неверная диагностика заболевания, приводят к утере профессиональных навыков и работоспособности. При этом, у больных трудоспособного возраста первичная инвалидность по ВМД составляет около 21%.
К факторам, способствующим возникновению заболевания, специалисты относят:
- Возрастные изменения в организме у людей старше 50-ти лет;
- Наследственность;
- Артериальную гипертензию;
- Светлую кожу и светлую (чаще голубую) окраску радужки;
- Курение;
- Реакции окислительного стресса;
- Недостаток в организме витаминов и антиоксидантов, дефицит каротиноидов в макуле;
- Высокий уровень солнечной радиации.
Кроме того, четкая взаимосвязь с возникновением возрастной макулярной дегенерации выявлена при поражение сонных артерий атеросклеротическими бляшками, сахарном диабете, избыточной массе тела, нарушениях обмена веществ.
Клинический опыт показывает, что женщины старшего возраста (60 лет и старше) страдают от ВМД в два раза чаще их ровесников-мужчин.
Макулодистрофия
Что такое ВМД?
Возрастная макулярная дегенерация (ВМД), или макулодистрофия – это болезнь, поражающая центральную, самую важную область сетчатки – макулу, играющую ключевую роль в обеспечении зрения.
Возрастная макулярная дегенерация является ведущей причиной необратимой потери зрения и слепоты среди населения развитых стран мира в возрасте 50 лет и старше. Так как люди в этой группе представляют все большую долю населения, потеря зрения от дегенерации макулы является растущей проблемой.
По данным ВОЗ, доля населения старшей возрастной группы в экономически развитых странах составляет около 20%, а к 2050г. возрастет, вероятно, до 33%. Соответственно, в связи с ожидаемым увеличением продолжительности жизни, неуклонным ростом атеросклероза и сопутствующей патологии проблема ВМД остается наиболее актуальной. К тому же в последние годы наметилась отчетливая тенденция к «омоложению» данного заболевания.
Причиной снижения зрения является дегенерация макулы, самой важной зоны сетчатки глаза, ответственной за резкость и остроту центрального зрения, необходимого для чтения или вождения автомобиля, периферическое зрение при этом практически не страдает. Социально–медицинская значимость этого заболевания обусловлена именно быстрой потерей центрального зрения и утратой общей работоспособности. Степень тяжести процесса и потери центрального зрения зависит от формы ВМД.
Сухая и влажная формы ВМД
Интенсивный обмен веществ в сетчатке приводит к образованию свободных радикалов и других активных форм кислорода, которые могут вызывать развитие дегенеративных процессов при недостаточной работе антиокислительной системы (АОС). Тогда в сетчатке, особенно в макуле и парамакулярной области, под действием кислорода и света образуются нерасщепляемые полимерные структуры – друзы, основным компонентом которых является липофусцин.
С отложением друз происходит атрофия прилегающих слоев сетчатки и отмечается рост патологических новообразованных сосудов в пигментном эпителии сетчатки. В дальнейшем происходят процессы рубцевания, сопровождающиеся потерей большого количества фоторецепторов сетчатки.
Офтальмологи выделяют два варианта течения данного заболевания – сухая (неэкссудативная, атрофическая) и влажная (экссудативная, неоваскулярная) форма ВМД.
Сухая форма ВМД встречается чаще, чем влажная и выявляется в 85% всех случаев ВМД. В макулярной области диагностируется желтоватые пятна, известные как друзы. Постепенная потеря центрального зрения ограничивает возможности пациентов различать мелкие детали, но она не столь сурова как при влажной форме. Однако сухая форма ВМД через несколько лет может медленно прогрессировать до поздней стадии географической атрофии (ГА) — постепенная деградации клеток сетчатки, которая также может привести к серьезной потере зрения.
На сегодняшний день не существует радикального лечения сухой формы ВМД, хотя некоторые сейчас находятся в клинических испытаниях. Огромное количество клинических исследований доказало, что определенные питательные вещества, такие как бета-каротин (витамин А), витамины С и Е может помочь предотвратить или замедлить прогрессирование сухая дегенерация желтого пятна. Исследования показывают, что прием больших доз некоторых пищевых добавок и витаминов для глаз может снизить риск развития ранней стадии ВМД на 25%. Глазные врачи также рекомендуют пациентам с сухой формой ВМД носить солнцезащитные очки с защитой от УФ.
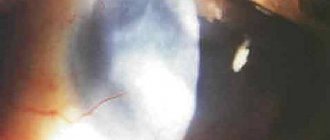
Влажная форма ВМД представлена примерно в 10-15% случаев. Болезнь быстро развивается и часто приводит к значительной потере центрального зрения., сухие AMD переходит к более передовым и повреждение формы болезни глаз. При влажной форме ВМД начинается процесс роста новых кровеносных сосудов (неоваскуляризация). Стенка таких сосудов неполноценна и пропускает клетки крови и жидкость, которые накапливаются в пространстве под сетчаткой. Эта утечка вызывает постоянное повреждение светочувствительных клеток сетчатки, которые погибают и создают слепые пятна в центральном зрении.
Хориоидальная неоваскуляризация (ХНВ), лежит в основе процесса развития влажной формы ВМД. Аномальный рост сосудов, является ошибочным способом организма создать новую сеть кровеносных сосудов, чтобы обеспечить поступление необходимого количества питательных веществ и кислорода к сетчатке глаза. Вместо этого процесса образуются рубцы, что приводит к серьезной потере центрального зрения.
Причины и факторы риска развития ВМД
Несмотря на многочисленные исследования, посвященные ВМД, причины этого заболевания остаются до настоящего времени окончательно не выясненными. ВМД относится к многофакторным заболеваниям.
Возраст – главная причина. Заболеваемость резко увеличивается с возрастом. Среди людей среднего возраста эта болезнь встречается у 2%, в возрасте от 65 до 75 лет диагностируется у 20%, а в группе от 75 до 84 лет признаки ВМД находят у каждого третьего. Значительная часть населения имеет врожденную предрасположенность к ВМД, носуществует ряд факторов, которые либо способствуют возникновению болезни, либо предупреждают её.
Доказан ряд факторов риска, которые отрицательно сказываются на природных защитных механизмах и поэтому способствуют развитию ВМД, наиболее значимыми являются:
- Раса — наибольшее распространение ВМД наблюдается у европеоидной расы
- Наследственность — семейный анамнез является важным фактором риска у 20% больных ВМД. Установлено трехкратное возрастание риска развития ВМД, если заболевание встречается у родственников в первом поколении
- Сердечно-сосудистые заболевания — существенная роль в развитии ВМД. Установлено, что при атеросклерозе риск поражения макулярной области возрастает в 3 раза, а при наличии гипертонической болезни – в 7 раз.
- Курение сигарет — единственный фактор риска, значимость которого подтверждалась во всех исследованиях. Прекращение курения снижает риск развития ВМД.
- Прямое воздействие солнечных лучей
- Питание — риск ВМД выше у людей, которые употребляют в пищу больше насыщенных жиров и холестерина, а также при повышенной массе тела.
- Светлая радужка
- Катаракта, особенно ядерная, является фактором риска развития ВМД. Хирургическое удаление катаракты может способствовать прогрессированию заболевания у пациентов с уже имеющимися изменениями в макулярной зоне.
Симптомы ВМД
Возрастная макулярная дегенерация обычно вызывает медленную, безболезненную и необратимую потерю зрения. В редких случаях, потеря зрения может быть резкой.
Ранними признаками потери зрения от ВМД являются:
- появление темных пятен в центральном зрении
- нечеткость изображения
- искажение предметов
- ухудшения восприятия цвета
- резкое ухудшение зрения при плохой освещенности и в темноте
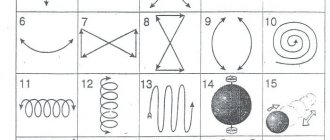
Самым элементарным тестом для определения проявлений ВМД служит тест Амслера. Сетка Амслера состоит из пересекающихся прямых линий с центральной черной точкой посередине. Пациенты с проявлениями ВМД могут видеть, что некоторые линии выглядят размытыми или волнистыми, а в поле зрения появляются темные пятна.
Врач-офтальмолог может различить проявления данного заболевания еще до развития изменений в зрении пациента и направить его на дополнительные обследования.
Диагностика ВМД
Диагностика ВМД базируется на данных анамнеза, жалобах пациента, оценке зрительных функций и данных осмотра сетчатки различными методами. В настоящее время одним из самых информативных методов при выявлении патологии сетчатки признана флюоресцентная ангиография глазного дна (ФАГД). Для проведения ФАГД применяют различные модели фотокамер и специальные контрастные вещества –флюоресцеин или индоцианин зеленый, которые вводят в вену пациента, а затем выполняют серию снимков глазного дна.
Стереоскопические снимки также могут быть использованы как исходные для динамического наблюдения за рядом пациентов с выраженной сухой фомой ВМД и за пациентами в процессе лечения.
Для тонкой оценки изменений в сетчатке и макуле применяют OКT (оптическая когерентная томография), что позволяет выявлять структурные изменения на самых ранних стадиях дегенерации сетчатки.
Лечение сухой и влажной форм ВМД
Несмотря на огромные успехи в усовершенствовании методов диагностики ВМД, ее лечение остается достаточно сложной проблемой. В терапии сухих форм ВМД и при высоком риске развития заболевания с целью нормализации обменных процессов в сетчатке рекомендуют проводить курсы антиоксидантной терапии.
По данным исследования AREDS, полезный эффект от приема антиоксидантов был достигнут у тех участников, у которых была промежуточная или поздняя стадия ВМД хотя бы на одном глазу. Комбинированная терапия антиоксидантами, цинком и медью за 5 лет снизила частоту развития поздней стадии ВМД на 25%, а риск потери остроты зрения на 3 и более строчек на 19%.
Следует помнить, что заместительная терапия для профилактики и лечения сухой формы ВМД не может быть курсовой, ее использование возможно только на постоянной основе. Она должна применяться у лиц старше 50 лет, а при наличии факторов риска (курение, избыточный вес, отягощенный анамнез, экстракция катаракты), то и ранее.
Лечение влажной формы ВМД направлено на подавление роста аномальных сосудов. На сегодняшний день существует ряд препаратов и методик, зарегистрированных в России, позволяющих остановить или уменьшить проявления аномальной неоваскуляризации, что позволило улучшить зрения у значительного числа людей с влажной формой ВМД.
Для получения дополнительной информации, читайте нашу статью «Лечение возрстной маулярной дегенерации».
Типы и виды ВМД
По типу течения возрастная макулярная дегенерация подразделяется на раннюю и позднюю фазы, по виду имеющихся клинических проявлений – на «сухую» и «влажную» формы.
Почти в 90% случаев заболевания диагностируется именно «сухая», не экссудативная форма ВМД, которая имеет медленно прогрессирующее течение. «Влажная», экссудативная форма болезни возникает только в 10% случаев. Такая форма ВМД является особенно опасной, она сопровождается явлениями патологической хориоидальной неоваскуляризации, что приводит к трагическому падению остроты зрения.
Главным провоцирующим фактором возникновения ВМД является ишемия сетчатки – нарушение кровообращения и питания. В связи с этим, у заболевания существует два варианта течения:
- С образованием друз. Друзы – отложения липидов желтовато-серого цвета выявляются обычно на обоих глазах симметрично, как утолщения под пигментным эпителием сетчатой оболочки (ПЭС). Их количество, форма и размеры могут варьироваться, как и степень проминенции с выраженностью изменений ПЭС. Увеличение количества друз и рост их размеров нередко приводит к слиянию и возникновению хориоидальной неоваскуляризации. Объясняется это активным синтезом эндотелиального фактора роста сосудов, который выступает мощным стимулятором ангиогенеза. Вначале новообразованные сосуды могут прорастать под ПЭС, вызывая его отслойку. С течением времени возникает перфорация ПЭС, приводящая к отслойке нейроэпителия. Прогрессирование процесса становится причиной формирования хориоидальной неоваскулярной мембраны, количество соединительной ткани увеличивается и возникает фиброзный рубец, как исход ВМД.
- С возникновением атрофии. Этот вариант течения приводит к обширной т.н. географической инволюции пигментного эпителия, локализованного в макулярной зоне сетчатки. В редких случаях, на поздних стадиях патологического процесса может возникать хориоидальная неоваскуляризация.
Лечение «влажной» формы макулодистрофии
Возрастная дистрофия макулы поддается лечению, пока заболевание не перешло в терминальную стадию. Цель проводимого лечения – остановить прогрессирование изменений в сетчатке и сохранить остроту зрения. Раньше при выявлении ВМД основные усилия были направлены на борьбу с последствиями болезни – разрастанием неполноценных сосудов и просачиванием жидкой части крови. Для этого патологические сосуды «прижигали» с помощью медицинского лазера (лазерная коагуляция сетчатки). Эффект такого лечение носил временный характер. В настоящее время для лечения возрастной дегенерацией макулы, наряду с лазерной коагуляцией, применяют внутриглазные (интравитреальные) инъекции препаратов, которые препятствуют росту патологических сосудов (анти-VEGF).
Интравитреальное введение анти-VEGF препаратов обеспечивает прицельное воздействие на белок, который вызывает рост ненормальных сосудов сетчатки. Такое лечение позволяет задержать прогрессирование болезни на долгие годы и значительно повысить качество жизни больных, а в некоторых случаях – несколько повысить остроту зрения пациента с макулодистрофией.
Несмотря на высокую эффективность интравитреальных инъекций анти-VEGF препаратов, они работают только до момента образования на сетчатке грубых рубцов и значительной потери зрения. Если вам поставили диагноз ВМД, регулярно посещайте врача и не откладывайте лечение, чтобы не потерять зрение!
Во время интравитреальной инъекции врач с помощью специальной иглы вводит препарат в полость глаза, в стекловидное тело. Уколы выполняют с помощью стерильных инструментов, в условиях операционной; их может делать только врач, прошедший специальную подготовку и владеющий техникой внутриглазных инъекций. Процедура введения проводится после закапывания обезболивающих капель и не сопровождается болевыми ощущениями.
Анти-VEGF препарат, попадая в полость глаза, блокирует выделение эндотелиального фактора роста сосудов, в результате чего новые аномальные сосуды не появляются, уже образовавшиеся патологические сосуды запустевают и спадаются, жидкость (экссудат) рассасывается. Таким образом, удается не только бороться с уже имеющимися симптомами болезни, но и предотвратить их появление, а в некоторых случаях – улучшить остроту зрения.
Для интравитреального введения при ВМД чаще всего используют препараты Луцентис (Lucentis) и Эйлеа (Eylea), также в некоторых клиниках могут применяться Макуджен (Macugen) или Авастин (Avastin). Последний не зарегистрирован в РФ для применения в офтальмологии.
Луцентис был первым препаратом, разработанным для лечения «влажной» макулодистрофии. Через несколько лет для терапии ВМД также стали применять препарат Эйлеа, который отличает более продолжительный лечебный эффект.
Рис.4 Интравитреальная инъекция — укол производится непосредственно в стекловидное тело глаза
В нашем «Центре сетчатки глаза» применяют только препараты Луцентис и Эйлеа, сертифицированные для лечения экссудативной формы макулярной дегенерации. Инъекции проводят опытные врачи, в совершенстве владеющие техникой интравитреального введения препаратов.
Инъекции Луцентиса выполняют по схеме: 0,05 мл препарата интравитреально один раз в месяц. Обычно проводится три инъекции с интервалом 30 дней (для накопления лекарства в полости глаза), после чего врачу необходимо оценить эффект воздействия препарата и подобрать индивидуальную схему лечения в дальнейшем. Лечение препаратом Эйлеа проводят по похожей схеме: три внутриглазные инъекции по 2 мг с интервалом в 30 дней, затем уколы выполняют один раз в два месяца (или реже).
Для ускорения снятия отёка и улучшения кровоснабжения сетчатки могут назначаться курсы сосудистых препаратов, физиотерапевтическое лечение (в т.ч. в домашних условиях — прибор АМВО-01).
Клиническая картина
При «сухой» форме ВМД с образованием друз (твердых или мягких) течение заболевания не сопровождает значительными видимыми и функциональными нарушениями. Большинство больных сохраняют довольно высокую (0,5 и выше) остроту зрения. При этом, фактором риска возникновения неоваскуляризации при ВМД принято считать именно друзы.
«Влажная» форма ВМД в отличие от «сухой» прогрессирует значительно быстрее и почти всегда возникает у людей, уже страдающих «сухой» формой заболевания.
Для «влажной» ВМД характерны следующие признаки:
- Ослабление зрения (при «сухой» ВМД ухудшение зрения происходит постепенно, в случае «влажной» — резко).
- Затруднения при чтении, отсутствие улучшения при очковой коррекции.
- Плохая контрастность изображений, затуманенность зрения.
- Искривление строчек и впадение букв при чтении.
- Метаморфопсии — искажение формы предметов.
- Скотомы — появление в поле зрения темных пятен.
Именно «влажная» или экссудативная ВМД в 90% случаев приводит к наступлению частичной слепоты. Эта форма заболевания сопровождается ростом вновь образованных аномальных сосудов. Такие сосуды из слоя хориокапилляров в сосудистой оболочке через перфорацию мембраны Бруха прорастают под ПЭС и/или нейроэпителий. По мнению специалистов, подобная ситуация является фактором формирования расположенной под сетчаткой субретинальной неоваскулярной мембраны.
Новообразованные сосуды имеют аномально проницаемые слабые стенки, через которые начинает сочиться жидкая составляющая крови, оставляя под сетчаткой накопления липидных отложений и холестерина. Достаточно часто они разрываются с возникновением локальных (редко больших по объему) кровоизлияний. Эти процессы ведут к нарушению кровообращения и питания сетчатой оболочки, провоцируют возникновение фиброза. В исходе «влажной» ВМД возникает субретинальный рубец, который подвергает ткань сетчатки столь грубым изменениям, что она престает выполнять свои функции.
Возрастная макулодистрофия не может привести к абсолютной слепоте. В процессе заболевания постепенно утрачивается лишь центральное зрение, так как возникает абсолютная скотома (темное непрозрачное пятно). Периферическое зрение остается сохранным, поскольку патологический процесс затрагивает только макулярную область центра сетчатки. Больные ВМД видят «боковым зрением» и его острота к исходу процесса, как правило, не превышает 0,1 (первая строчка таблицы).
Течение патологического процесса ВМД абсолютно индивидуально для каждого больного, правда, при возникновении субретинальной неоваскулярной мембраны становится очень важно получить своевременную медицинскую помощь. Ранняя диагностика и своевременное адекватное лечение данного состояния в большинстве случаев позволяет сохранить зрительные функции и добиться длительной ремиссии либо обратного развития процесса.
Симптомы «влажной» макулодистрофии
«Влажная» форма ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Болевые ощущения даже в далеко зашедшей стадии не появляются. Поражение глаз, как правило, двустороннее, но изменения на одном глазу могут прогрессировать быстрее. Пациент некоторое время не замечает явного снижения зрения, потому что более здоровый глаз берет на себя всю зрительную нагрузку и компенсирует ухудшение зрения на втором глазу.
По мере разрушения все большего количества клеток макулы, зрение быстро ухудшается, его становится невозможно скорректировать с помощью очков. В центре поля зрения появляется размытое пятно, которое достаточно быстро увеличивается в размерах и темнеет. Человеку становится трудно читать, писать, различать лица, он не может выполнять работу, которая требует рассматривания мелких деталей. Окружающие предметы могут восприниматься в искаженном виде, с искривленными контурами.
Диагностика ВМД
Ряд признаков возрастной макулярной дегенерации может появиться ранее непосредственного ухудшения зрения. И все же, только офтальмологическое обследование дает возможность их своевременного выявления и принятия соответствующих мер к лечению.
Для диагностики ВМД сегодня применяют целый арсенал традиционных и инновационных методов диагностики. К ним относятся:
- Визометрию с таблицами для установления остроты зрения.
- Офтальмоскопию с инструментальным исследованием глазного дна.
- Визоконтрастометрию с точной оценкой зрительного анализатора.
- Компьютерную периметрию с исследованием остаточных полей зрения.
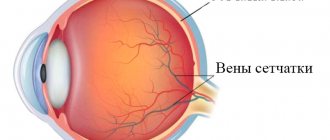
- Флюоресцентную ангиографию для оценки сосудов сетчатки.
- Оптическую когерентную ретинотомографию, для получения оптических срезов любого участка глазного дна.
- Цветное стереофотографирование.
Для пациентов с диагностированной ВМД одним из наиболее информативных тестов для самоконтроля, является «Сетка Амслера». Данный тест предназначен для выявления начальных стадий макулярного отека, возникающего при хориоидальной неоваскуляризации.
Диагностика возрастной макулярной дегенерации
Обследование начинают со стандартных диагностических процедур (определение остроты зрения, осмотр глазного дна, измерение поля зрения). В случае выявления характерных изменений на сетчатке, назначается расширенное исследование зрения, включающее перечисленные ниже диагностические методы.
Оптическая когерентная томография (ОКТ, ОСТ) позволяет неинвазивно, то есть не проникая в полость глаза с помощью каких-либо инструментов, получить прижизненные срезы через всю толщу сетчатки и оценить таким образом ее строение. Метод позволяет выявить друзы, аномальные сосуды, отек макулы и другие изменения.
Флюоресцентная ангиография (ФАГ) помогает визуализировать измененные сосуды сетчатки и определить, какой из методов лечения будет наиболее эффективным (лазерная коагуляция, интравитреальные инъекции, фотодинамическая терапия).
Периметрия — это методика, позволяющая оценить состояние поля зрения. Поскольку для макулярной дегенерации характерно поражение центрального зрения, с помощью периметрии можно выявить участки выпадения полей зрения (скотомы).
Тест (сетка) Амслера — простой и информативный метод, позволяющий выявить характерный симптом «влажной» формы макулярной дистрофии — искривление линий. Сетка Амслера имеет вид тонких пересекающихся горизонтальных и вертикальных линий. Пациент с экссудативной формой ВМД видит линии на рисунке неровными, изломанными или бледными. Чем большая площадь макулы вовлечена в патологический процесс, тем более искаженными будут выглядеть линии при тестировании.
Индоцианин зеленая ангиография (ИЦЗА), как и ФАГ, требует внутривенного введения контрастирующего вещества. Через некоторое время делают серию последовательных фотографий сетчатки в инфракрасном свете. Данная диагностическая процедура позволяет определить изменения сетчатки, которые не выявляются с помощью ФАГ.
Лечение
К лечению возрастной макулярной дегенерации целесообразно подходить с применением совокупности основных принципов современной медицины: своевременности, дифференцированности (в зависимости от стадии и формы болезни), длительности (иногда всю оставшуюся жизнь), комплексности (терапевтические и хирургические методы лечения).
Таким образом лечение должно включать:
- Медикаментозную терапию: витамины и антиоксиданты, пептидные биорегуляторы и препараты-ингибиторы ангеогенеза.
- Лазерное лечение: лазеркоагуляцию сетчатки, фотодинамическую терапию.
- Хирургическое лечение: витрэктомию с удалением СНМ, трансплантацию ретинального пигментного эпителия (в стадии клинических исследований).
Людям достигшим 55-60 лет необходимо принять к сведению, что при ухудшении остроты зрения вдаль, искривлении очертаний видимых объектов, выпадении букв при чтении и искажении строк, а также при возникновении трудностей со зрением в темное время суток, необходимо незамедлительно обратиться к врачу-офтальмологу. При выявлении заболевания, стоит проводить самостоятельный мониторинг зрительных функций с тестом Амслера. Придерживаться прописанной специалистом медикаментозной терапии.
Доступность, простота и дешевизна методики интравитреального введения кеналога сделала ее широко распространенной в витреомакулярной хирургии. Она применима при разной природы макулярных отеках и обусловленных «влажной» ВМД, в том числе. Означенный метод достаточно эффективен и приводит к быстрому уменьшению отека, однако даже его однократное применение чревато серьезными осложнениями.
Последнее десятилетие стало началом новой эры в терапии возрастной макулодистрофии. Теперь для лечения данного заболевания с успехом применяют препараты, ингибирующие (подавляющие) выработку фактора роста эндотелиальных сосудов (VEGF2). Конечно, причины формирования субретинальной неоваскулярной мембраны при ВМД сегодня до конца еще не выяснены, однако проводимые в последние годы исследования указывают на прямую связь ее развития с VEGF. Препараты-ингибиторы ангиогенеза теперь являются методом выбора в терапии возрастной макулярной дегенерации, ведь именно они показывают лучшие результаты в отношении сохранности остроты зрения пациентов.
Почему развивается макулярная дегенерация
Пусковым моментом развития дегенерации желтого пятна является изменения сосудов сетчатки, отвечающих за нормальное обеспечение клеток сетчатой оболочки питательными веществами. При нарушении доставки к тканям сетчатки питательных веществ ее клетки начинают испытывать кислородное голодание, что запускает здесь каскад патологических реакций.
Среди основных причин появления ВМД называют возраст. Несмотря на то, что дегенеративные изменения макулы обнаруживаются и у пациентов среднего возраста, все же основную группу больных с ВМД составляют лица в возрасте старше 60 лет. Другими факторами, способствующими развитию ВМД, являются наследственная предрасположенность, избыточный вес и ожирение, вредные привычки (курение). Заболевание статистически более часто выявляется у женщин с белым цветом кожи.
Профилактика ВМД
При диагностике ранних стадий возрастной макулярной дегенерации и/или при имеющейся генетической предрасположенности к ней (случаи ВМД в роду), необходимо:
Проходить всестороннее офтальмологическое обследование каждые 2-4 года, с 40 до 64 лет, если существует генетическая предрасположенность к заболеванию. И начиная с 65 лет посещать офтальмолога не реже 1 раза в год для исследования зрительных функций на предмет ВМД.
Всегда стоит помнить, что только раннее выявление и компетентное лечение ВМД поможет затормозить и прекратить ухудшение зрения, что сохранит высокое качество жизни в дальнейшем.
Причины развития ВМД
Причины возникновения заболевания до сих пор остаются невыясненными. Но ученые предполагают, что к ее развитию могут приводить такие факторы:
- Возраст – это главная причина. Заболеваемость стремительно возрастает с возрастом. Признаки ВМД встречается у 2% людей среднего возраста, у 20% пожилых в возрасте 65-75 лет, и у каждого третьего, после 75 — 80 лет.
- Генная предрасположенность к развитию заболевания, но существуют факторы, способствующие либо возникновению болезни, либо предупреждению её.
- Раса — чаще распространение макулодистрофии наблюдается европеоидной расы.
- Наследственность (семейная предрасположенность) – один из факторов риска почти у 20% больных возрастной дегенерацией макулы. Риск ВМД возрастает трехкратно, когда заболевание встречается у близких родственников.
- Сердечно-сосудистые заболевания – один из главных рисков развития ВМД. При атеросклерозе риск заболевания возрастает в три раза, а при гипертонической болезни – в семь раз.
- Курение сигарет – это единственный фактор риска, подтвержденный во всех исследованиях. Отказ от этой привычки снижает риск развития заболевания.
- Воздействие УФ-лучей на сетчатку глаза.
- Неправильное питание — риск ВМД значительно выше у людей, употребляющих много насыщенных жиров и имеющих повышенную массу тела.
- Светлая радужка. Люди со светлой радужкой (голубые, серые, зеленые глаза), болеют ВМД чаще.
- Катаракта, особенно ядерная. Оперативное удаление катаракты часто способствует прогрессированию заболевания у людей с имеющимися уже изменениями в макуле.