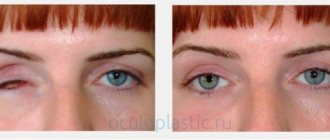
Операция с невротомией
Невротомия при эвисцерации представляет собой процедуру перерезки нервного ствола, пролегающего в задней области склеры.
Она проводится для предупреждения симпатической офтальмии – вялотекущего негнойнго воспаления здорового глаза, причиной которого является операция на больном глазу. Заболевание может развиться даже через несколько лет после хирургического вмешательства.
Эвисцерация проводится только в случае неэффективности других методов лечения. Удаленное глазное яблоко заменяется протезом, практически неотличимым от настоящего глаза. В послеоперационный период возможен ряд осложнений. Для их профилактики необходима периодическая консультация и осмотр офтальмолога.
Заметили ошибку? Выделите ее и нажмите Ctrl Enter, чтобы сообщить нам.
Показания и противопоказания к операции
Эвисцерация глазного яблока — удаление глазного яблока
Эвисцерация глазного яблока предполагает сохранение роговицы и склеры глаза. Сам термин в переводе с греческого означает «извлечение внутренностей».
Вмешательство такого рода проводится исключительно при доброкачественности опухолей. Практически равноценным по значению термином в медицине, обозначающим эту операцию, является понятие экзентерации. Данная процедура предполагает удаление всех тканей глаза.
Разновидностью методики является энуклеация, когда содержимое глаза удаляют вместе с поддерживающими мышцами. Если образование злокачественное, все соседние ткани необходимо удалить вместе с пораженным органом, иначе заражение распространится дальше по организму.
Удаление рекомендуется в том случае, если глаз уже не является жизнеспособным и полностью разрушен. Показания к эвисцерации глазного яблока:
- Посттравматический иридоциклит – воспаление ресничного тела и радужной оболочки. Обычно процесс носит вялотекущий характер и не купируется традиционными методами.
- Рецидивы кровоизлияний, гемофтальм наполнение кровью стекловидного тела глаза.
- Вторичная абсолютная глаукома – атрофия зрительного нерва, вызванная различными заболеваниями.
- Атрофия глазного яблока при утрате зрительных функций.
- Внутриглазные инфекции.
- Эндофтальмит – воспаление тканей глазного яблока с образованием гноя в стекловидном теле.
- Панофтальмит – гнойное воспаление всех глазных тканей.
Экзентерация
Наиболее радикальный вариант, предполагающий полное освобождение глазницы вплоть до костных стенок. К экзентерации приходится прибегать, как правило, при онкологических заболеваниях в орбитальной области.
Каждый подход к удалению глаза имеет свои особенности, недостатки и преимущества (если вообще можно говорить о преимуществах в данном контексте). В частности, при эвисцерации сохраняются достаточно широкие возможности устранения косметического дефекта, – протез глаза подвижен за счет интактной мышечной системы, – но, с другой стороны, выше риск инфицирования.
Наиболее инвазивным и обезображивающим вариантом удаления глазного яблока является, безусловно, экзентерация, которую производят лишь по жизненным показаниям для спасения онкологических больных.
Косметический дефект устраняется с помощью всевозможных имплантируемых «искусственных глаз», изготавливаемых из современных материалов, биоинертных и внешне мало чем отличающихся от живых тканей.
К типичным осложнениям и побочным эффектам операции по удалению глаза относятся расширение конъюнктивального пространства; западение или птоз (опущение) верхнего века и/или отвисание нижнего; неправильная позиция протеза, недостаточная или неестественная его подвижность. В большинстве случаев такие явления поддаются коррекции.
Преимущества и недостатки операции
Эвисцерация глазного яблока — сложная операция
Основным преимуществом эвисцерации является косметический эффект. Сформированная культя имеет подвижность, так что протез практически невозможно отличить от настоящего глаза.
Осложнения после эвисцерации глазного яблока возможны в позднем послеоперационном периоде. К ним относятся:
- опущение и сужение конъюнктивальной полости;
- атрофия орбитальной жировой клетчатки и, как следствие, дефицит мягких тканей;
- смещение век;
- частичный некроз склеры;
- повреждение во время операции;
- кровоизлияние в область передней камеры глаза и полость, образованную в ходе операции;
- инфекционные и воспалительные процессы (при подборе неэффективной антибактериальной терапии или индивидуальных обстоятельствах).
В течение раннего послеоперационного периода пациенты часто жалуются на сухость кожи в области наложенных швов, болевые ощущения, повышенное слезотечение и общий дискомфорт. Офтальмотонус (внутриглазное давление) может значительно меняться.
Ход операции
Эвисцерация глазного яблока: проведение операции
До осуществления операции глаз осматривают, проводят биомикроскопию. С помощью электрофизиологического исследования оценивают состояние внутренней глазной оболочки.
При проведении офтальмоскопии исследуют состояние сетчатки и диска зрительного нерва. Перед операцией накануне измеряют остроту зрения и внутриглазное давление.
Также необходимо провести иммунологическое исследование крови с целью определения реакции организма пациента на имплант как инородное тело.
Если пациенту противопоказан общий наркоз, его заменяют ретробульбарной анестезией. Данная процедура разрешена только по достижении пациентом возраста 17 лет. К анестетику местного действия добавляют адреномиметик (адреностимулятор). Эту смесь вводят в позадибульбарную клетчатку.
Местная анестезия имеет свои преимущества. Главные из них – обезболивающее действие в течение некоторого времени после проведения операции и обеспечение гемостаза (остановка кровотечений) во время хирургии.
Эвисцерация глазного яблока проводится в несколько этапов. Вначале специальным проволочным инструментом расширяют веки. Конъюнктиву разрезают по диаметру роговой оболочки в том месте, где она соединяется со склерой.
Склеру прокалывают скальпелем и разрезают ее вдоль роговой оболочки, не доходя 4 мм до хрусталика. Сосудистую оболочку отсепарируют, инструмент в форме ложки вводят в субхориоидальное пространство и извлекают содержимое глазного яблока.
Если диаметр импланта превышает 16 мм, разрезают задний полюс склеры. Вертикальный разрез склеры расширяют до области прикрепления прямых мышц. Если возникает необходимость, разделяют волокна зрительного нерва.
Склеральную полость обрабатывают антисептиком. Имплант погружают в раствор анестетика, затем вводят в орбитальную полость. Анестетик, постепенно выделяясь, будет обеспечивать обезболивающее действие в послеоперационный период.
Разрезы в переднем и заднем полюсах склеры ушивают хромированной нитью. Под веки помещают специальное устройство – конформер, который будет стабилизировать ткани и края шва для более быстрого заживления.
На прооперированный глаз накладывают давящую наклейку или асептическую повязку в целях предупреждения инфекционных воспалений и отеков тканей.
После проведения хирургии требуется стационарное наблюдение пациента в течение суток. Это делается в целях предупреждения послеоперационных осложнений и контроля болевых ощущений.
Далее курсом в 5-7 дней назначается антибактериальная терапия внутримышечно или перорально. Индивидуально при необходимости назначаются глюкокортикостероиды и нестероидные противовоспалительные медикаменты.
В течение раннего послеоперационного периода часто назначают глазные капли антибактериального и противовоспалительного действия, которые вводятся в конъюнктивальный мешок.
Первые 3-5 дней асептическая повязка или наклейка, наложенная на прооперированный глаз, меняется ежедневно. После удаления повязки глаз промывают раствором бесспиртового антисептика. Швы на коже также обрабатывают дезинфицирующими препаратами.
К концу первой недели после проведения эвисцерации болевой синдром исчезает (при отсутствии осложнений). Через месяц-полтора можно вставлять глазной протез.
Результаты
Эвисцерация предотвращает появление осложнений тяжелых заболеваний. Человек со временем приспосабливается жить с одним глазом и протезом. Стоит учитывать, что чем старше возраст пациента, тем может сложнее проходить период реабилитации. Врач индивидуально выстраивает курс лечения и оздоровления, поэтому зачастую человек получает оптимистичные результаты. Часто применяются общие и местные антибиотики, комплекс витаминов.
Использование глазных пртезов
Рекомендации пациентам
Чтобы заживление глаза прошло успешно необходимо некоторое время. Существует ряд общих рекомендаций, которые советуют врачи:
- Строго соблюдать все предписания специалиста.
- Не трогать глаза рукой или нестерильными предметами.
- Закапывать выписанные капли.
- Исключить физический труд, тем более тяжелый.
- Не напрягать глаза и не совершать резких движений примерно месяц.
- Не посещать бани, сауны.
- Исключить потребление алкоголя.
- Использовать солнцезащитные очки, особенно летом.
- Спать на той стороне, которая противоположна тому глазу, над которым проводилась операция.
Техника проведения операции
Отступив от края века около 1-1.5 см (можно и больше в зависимости от свободного объема кожи), параллельно ему рассекают кожу. Затем отделяют ткани и продвигаются к глазному яблоку таким образом, чтобы единым блоком захватить веки, круговую мышцу век, всю конъюнктиву, третье веко, слезную железу третьего века и основную слезную железу.Итогом этой манипуляции на данном этапе должно быть следующее: весь вспомогательный аппарат глазного яблока, за исключением экстраокулярной мускулатуры, должен быть удален единым блоком, но в то же время он остается связанным с глазным яблоком конъюнктивой. Благодаря этому глазное яблоко удаляется «пакетом» и содержимое глазного яблока, конъюнктивального мешка не контактирует с орбитой.Следующий этап – отделение глазного яблока от экстраокулярной мускулатуры. Мышцы рассекаются непосредственно у самого глазного яблока. После отделения экстраокулярной мускулатуры глазное яблоко становится более подвижным и появляется возможность визуализировать зрительный нерв, который необходимо также отсечь от глазного яблока. Таким образом удаляются глазное яблоко и весь его вспомогательный аппарат. По возможности проводят лигирование сосудов.Затем проводят ушивание раны, используя рассасывающийся шовный материал. Первый шов накладывают на остатки экстраокулярной мускулатуры, ретробульбарный жир, формируя культю. Благодаря этому в значительной степени уменьшается кровотечение. Второй шов накладывают на подкожную клетчатку век. Этот шов сближает края кожи, снижает натяжение на последний шов, герметизирует полость орбиты.Третьим швом сшивается кожа.Следует помнить, что нельзя оказывать сильное натяжение на связочный аппарат глазного яблока и зрительный нерв во время удаления глаза. Сильное натяжение можетспровоцировать брадикардию за счет окулокардиального рефлекса и поражение хиазмы.Чаще всего это случается у животных с хорошо развитой орбитой и при буфтальме.
Ответы на часто задаваемые вопросы. Реконструктивно-восстановительная и пластическая хирургия
Насколько тяжело переносятся реконструктивные операции?
Мы применяем как полноценную местную анестезию, так и наркоз. Даже длительные операции переносятся легко. Как правило, по желанию пациента, на следующий день после операции его можно переводить на амбулаторное наблюдение.
Правда ли, что пластические операции выполняются только на платной основе?
В большинстве случаев операции оплачиваются из госбюджета или страховыми компаниям. Пациенты оплачивают операции омолаживающего типа.
Присутствуют ли родители при лечении детей?
Дети младшего дошкольного возраста находятся в стационаре с одним из родителей, который сопровождает ребенка в операционную вплоть до момента общей анестезии.
Есть ли гарантии 100-процентного результата?
Учитывая то, что человек – сложная биологическая система, мы не обещаем абсолютного результата. Но мы гарантируем искреннее желание помочь и использование всего современного медицинского арсенала.
Мешки под глазами – это жировые грыжи?
Не всегда. Иногда это накопление жидкости в тканях. Тем не менее, пластическая операция помогает справиться с этими «мешками».
Что такое «глаза спаниеля» и «глаза белого медведя»?
«Глаза спаниеля» характеризуются отвисанием и выворотом нижних век. Это происходит при выраженной атонии нижних век и избыточно активной блефаропластике. «Глаза белого медведя» — укорочение и округление глазной щели – нередко возникает при вмешательстве в области наружного угла глаза, обычно сочетанном с подтяжкой лица. Мы принимаем таких пациентов для устранения дефектов.
Будут ли полностью смыкаться веки после операции по поводу птоза.
После хирургического лечения птоза верхнего века возможно неполное смыкание глазной щели, при этом лагофтальм составляет 1-2 мм., который не представляет опасности для глаза и не вызывает дискомфорт. Обычно это временное явление.
В вашей клинике проводится лечение лазером птеригиума, ксантелазм, халазиона, косоглазия?
Применение лазеров в хирургии данных патологий не является оптимальным методом выбора из-за ожога. Поэтому мы используем другие, менее травматичные хирургические методики.
Проводится ли косметическая блефаропластика?
Да, проводится. Подходы офтальмологов к операции несколько отличаются от методов, применяемых в клиниках общей пластической хирургии. Одномоментно возможно решение других проблем с веками.
Каким способом устраняется косоглазие: хирургическим или лазерным, при сочетании косоглазия и близорукости (дальнозоркости) что следует исправлять в первую очередь, улучшится ли зрение после операции по поводу косоглазия?
В нашей клинике устранение косоглазия проводится только хирургически, взрослым пациентам операция по поводу косоглазия проводится лишь для восстановления правильного положения глаза, улучшения зрения после операции не наступает. При имеющейся дальнозоркости или близорукости в сочетании с косоглазием последовательность хирургического лечения определяется индивидуально.
Каким способом восстанавливается проходимость слезных путей?
В нашем отделе проводится восстановление проходимости слезных путей эндоназально (доступ через нос) или наружным способом. Каждый из методов имеет свои показания и противопоказания, врач решает этот вопрос в каждом случае индивидуально.
Можно ли подождать с операцией по устранению заворота век?
При завороте век ресницы контактируют с глазной поверхностью и вызывают травматизацию роговицы, что в свою очередь опасно развитием кератита, язвы роговицы, и потерей зрения, в связи с этим не целесообразно откладывать операцию на долгое время.
Не вредно ли оперироваться летом?
Исход операции и время выздоровления не зависят от времени года.
Что такое анофтальм?
Анофтальм – это отсутствие глазного яблока.
Причины анофтальма?
Анофтальм может быть врожденным вследствие наследственно-генетических факторов, внутриутробных воспалительных и дегенеративных процессов, задерживающих рост глазного яблока, или приобретенным после хирургического удаления глазного яблока.
Когда показано удаление глаза?
Удаление глазного яблока проводится в тех случаях, когда органосохранное лечение слепого глаза представляется бесперспективным и/или сохранение слепого глаза может привести к развитию симпатической офтальмии, а значит и потере зрения парного глаза.
Как удаляют глаз?
Удаление глаза всегда сопряжено с психологической травмой для пациента, связанной с косметическим дефектом, вызванным утратой органа. Однако современные методы хирургического лечения позволяют одномоментно с удалением глаза провести пластику и сформировать опорно-двигательную культю, а, следовательно, и уменьшить выраженность возникающей асимметрии. Формирование опорно-двигательной культи заключается в размещении имплантата в полости
склерального бокала или в глазнице. В настоящее время существуют следующие методы удаления глаза: энуклеация, эвисцерация и эвисцероэнуклеация (эвисцерация с иссечением заднего полюса глаза и пересечением зрительного нерва). Энуклеация состоит в удалении глазного яблока с отсечением от него глазодвигательных мышц и пересечением зрительного нерва. При этом мышцы подшиваются к имплантату, помещаемому в орбиту. Эвисцерация проводится с сохранением наружной оболочки глазного яблока, когда удаляется лишь внутренней содержимое глаза. Эвисцерация с отсечением заднего полюса и пересечением зрительного нерва позволяет помещать имплантат в полость склерального бокала.
Какой вид анестезии при операции по удалению глаза?
Операция по удалению глаза может проводиться как с наркозом, так и под местной анестезией.
Бывают ли противопоказания для имплантации?
В настоящее время имплантация проводится во всех случаях одномоментно с удалением глаза кроме удаления глаза при внутриглазных новообразованиях или при наличии гнойного воспаления. В этих случаях проводится отсроченная имплантация.
Какие бывают имплантаты?
Имплантаты могут быть представлены биологическими материалами, например, тканями самого пациента, или консервированным материалом. В последнее время предпочтение отдается имплантатам из синтетических материалов, имеющих пористую структуру и шаровидную форму, например политетрафторэтилен, гидроксиапатит. Их преимущество состоит в стабильном сохранении формы и объема на протяжении жизни.
Что произойдет, если при удалении глаза не формировать опорно-двигательную культю имплантатом?
При отказе от имплантации возникает дефицит мягких тканей, формируется свободное пространство, что ведет к развитию так называемого анофтальмического синдрома, при котором имеется глубокое западание протеза и верхнего века, выраженное ограничение подвижности культи и протеза, в таких случаях приходится подбирать косметический протез больших размеров, который с годами деформирует полость.
После операции протез будет двигаться так же, как здоровый глаз?
Подвижность протеза после операции сохраняется, но амплитуда движения меньше чем у здорового глаза. Ограничение подвижности протеза объясняется тем, сам косметический протез не соединен непосредственно с мышцами. Имплантат, который устанавливается на место удаленного глаза, сохраняет подвижность глазного яблока в полном объеме, но его движения происходят под слизистой, а косметический протез расположен впереди слизистой, в конъюнктивальной полости, которая имеет довольно ограниченные своды. Кроме того, недостаточная подвижность протеза может быть связана с рубцами в конъюнктивальных сводах и в орбите, укорочением сводов.
При полном заращении конъюнктивальной полости после травмы возможно ли ношение протеза?
В тех случаях, когда имеется полное заращение конъюнктивальной полости и показано удаление глаза, лечение состоит из нескольких этапов. Первым этапом удаляется глазное яблоко, второй этап, заключающийся в формировании сводов конъюнктивальной полости, проводится не ранее чем через 6 месяцев. На этом этапе дефицит конъюнктивы восполняется трансплантацией тканей и в конъюнктивальную полость устанавливается наружный протез.
Какие могут быть осложнения после удаления глаза, и какие мероприятия проводятся?
Обнажение орбитальных имплантатов может происходить в ранние (1-2 недели) и в отдаленные (более 3-х месяцев) сроки после операции. Чаще всего причиной обнажения случит неправильный подбор протеза или внутренние инфекции. Это неприятное осложнение, но не катастрофичное для будущего косметического эффекта. Осложнения требуют дополнительных вмешательств, но вполне устранимы.
Когда подбирается протез?
Косметический протез, как правило, мы подбираем уже на операционном столе. Это временный протез, с которым пациент наблюдается в течение недели. Затем по мере заживления тканей необходимо менять протезы. Постоянный наружный протез подбирается через 3-4 месяца. Уход за протезом несложен. Необходимо соблюдать гигиенические требования и каждые 1-3 года подбирать новый протез.
У меня слезятся глаза. Почему?
Слезотечение очень часто беспокоит наших пациентов. Слезотечение может быть связано с нарушением количества и качества слезной жидкости и нарушением проходимости слезоотводящих путей. В первом случае рекомендуется консервативное лечение для стабилизации слезной пленки, во втором — хирургическое восстановление путей слезооттока.
Глаза слезятся у моего ребенка…
Существует несколько причин слезотечения у детей: 1 — неправильное положение век, при котором ресницы контактируют с роговицей и раздражают ее, 2 — воспалительные заболевания глазной поверхности (конъюнктивиты, кератиты) 3 — врожденная глаукома, характеризующаяся избыточным рефлекторным слезообразованием и 4 — врожденная непроходимость слезоотводящих путей. Зондирование и промывание слезоотводящих путей мы проводим под наркозом для сохранения возможности применения риноэндоскопа для визуализации зонда в носо-слезном протоке. Кроме того, во время зондирования доктор определяет необходимость проведения интубационного материала (силиконовой нити) для предотвращения повторного заращения слезоотводящих путей. Силиконовая нить через 1 месяц удаляется в амбулаторых условиях. У детей старше 5 лет показана дакриоцисториностомия (создание соустья между полостью слезного мешка и полостью носа).
Сколько длится операция и сколько времени нужно оставаться в стационаре?
Операция по созданию сообщения между полостью слезного мешка и полостью носа длится около 40 минут. Госпитализация в стационар составляет 1-2 суток.
Можно ли восстановить проходимость слезных путей лазером?
В нашей клинике проводится восстановление слезоотводящих путей всеми известными в мире способами: наружным (с разрезом на коже), эндоназальным (со стороны полости носа). Эндоназальный способ с применением риноэндоскопа позволяет формировать соустье между слезным мешком и полостью носа с помощью бора, лазера и радионож. Для уменьшения времени проведения операции и исключения обильного кровотечения при травматизации слизистой полости носа во время операции мы применяем современный радиочастотный аппарат Coblator II, который убирает слизистую полости носа путем ее выпаривания, при этом полностью исключается травматизация прилежащих структур. Выбор тактики хирургического лечения осуществляется доктором.
В чем заключается операция по восстановлению слезных путей
При сужении (стенозе) слезоотводящих путей проводится расширение путем временной имплантации интубационного материала. Удаление интубационного материала производится через 1,5-2 месяца в амбулаторных условиях. При воспалительных заболеваниях глаза, носа и оклоносовых пазух, а также при травматических повреждениях слезоотводящих путей происходит полное нарушение проходимости из-за образования спаек. Формирование спаек в просвете слезоотводящих путей может быть как на уровне слезных канальцев (начальный отдел слезоотводящих путей), так и на уровне носослезного протока. При непроходимости слезных канальцев и сохранении других отделов слезоотводящих путей проводится лакоцистостомия (формируется соустье между слезным озером и полостью слезного мешка). При непроходимости на уровне носо-слезного протока проводится дакриоцисториностомия (формируется соустье между слезным мешком и полостью носа). Для этого в области проекции слезного мешка выпаривается слизистая полости носа, бором формируется костное окно в этой же зоне, а затем вскрывается полость слезного мешка. Для уменьшения риска рецидива в «новое» соустье проводится силиконовая нить, которая через 1 месяц удаляется.
Часто ли вы делаете эти операции?
В нашем отделе операции по реконструкции слезоотводящих путей проводятся достаточно часто, около 40 операций в месяц.
В моем возрасте можно сделать операцию по восстановлению слезных путей?
Восстанавливать проходимость слезных путей можно в любом возрасте с учетом рекомендаций терапевта и/или другого специалиста по общим заболеваниям.
Что нужно делать после операции? Что можно, что нельзя?
После операции пациент получает подробные рекомендации. Как правило, назначаются антибактериальные и противовоспалительные капли в глаз и промывание полости носа. Исключаются горячий чай/кофе, ванны/сауны/бани. Мыться, наклоняться можно. Самое главное — нужно следовать назначениям врача.
Как узнать, каким способом будет проведена операция
На первичную консультацию вам следует принести компьютерную томографию полости носа и околоносовых пазух на CD для исключения сопутствующей патологии и определения доступа хирургического лечения.