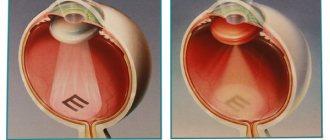
Операция по удалению катаракты является безопасной, простой и надежной процедурой. Но все же это оперативное вмешательство, поэтому минимальный риск осложнений присутствует.
После того, как проведена операция катаракты, осложнения после операции могут возникнуть не чаще чем в 1% случаев, но при своевременной диагностике все они быстро и безболезненно устраняются. Именно для контроля состояния зрительной системы и устранения даже малейших осложнений в послеоперационный период нужно соблюдать график контрольных осмотров.
Осложнения могут возникать в ранний послеоперационный период, а также развиваться в более поздние сроки, поэтому важно следить за состоянием глаз и в случае обнаружения неприятных симптомов незамедлительно обращаться за медицинской помощью. Ранняя диагностика и профессиональная помощь гарантируют быстрое устранение осложнений и скорейшее восстановление органов зрения.
Самые частые осложнения
Существуют наиболее распространенные осложнения, которые образуются практически у всех пациентов. При этом лечение может полностью отсутствовать или проходить неверно. Некоторые из них поправимые, другие устранить не удается. Поэтому необходимо найти грамотного специалиста, который назначит верное лечение, полностью восстанавливающее функцию зрения.
Для лечения катаракты применяют медикаментозные средства и хирургическое лечение. В обоих случаях состояние пациента может осложняться.
Кровоизлияние
Операция на глазах относится к микрохирургии. Ее проводят с помощью увеличивающих устройств, позволяющих внимательно рассмотреть внутренние структуры глаз. Если врач неправильно установил интраокулярную линзу, чрезмерно надавил на какой-либо элемент глаза, сделал неверное движение, может возникнуть кровоизлияние.
В некоторых случаях оно образуется не сразу, а после завершения операции. Это наиболее опасный вариант, так как вся внутренняя полость глаза может заполниться кровью, это приведет к непоправимым явлениям для глаз, что вызовет слепоту.
В некоторых случаях образуется незначительное кровоизлияние, которое рассасывается само. Это небольшие осложнения, которые не требуют коррекции.
Инфекционно-воспалительные заболевания
Внутренняя структура глаз – асептическая среда. Во время вскрытия глазного яблока внутрь него попадают патогенные микроорганизмы. К ним относятся бактерии, вирусы, грибы. Если их количество незначительно, антисептические средства позволят полностью удалить эти микроорганизмы. В ином случае развивается заражение внутренних структур глаз, образуется гной.
Инфекция чаще развивается на поверхностных структурах глаз, патогенные микроорганизмы попадают на ранку. Это образует инфекционно-воспалительное заболевание, распространяющееся по всей поверхности. Чтобы предупредить состояние, врач профилактически прописывает всем пациентам антибиотики широкого спектра действия в виде капель.
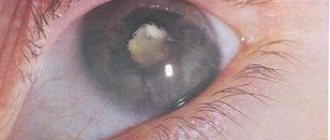
Отек роговицы
Чтобы проникнуть в область хрусталика, врачу необходимо разрезать роговицу. После завершения процедуры образуется отек и воспаление. Если состояние пациента стабильно, назначают медикаментозные средства, мази, растворы. При обширных воспалительных процессах показана кератопластика. Это процедура по полной замене роговицы.
Послеоперационный астигматизм
Для хирургического вмешательства необходимо разрезать глазное яблоко. Это изменяет его форму. Часто бывают случаи, когда оно не восстанавливается до прежних размеров. Образуется астигматизм, то есть не правильная форма глаз.
Пациент не четко видит окружающие предметы, меняется их форма и размер. Для коррекции состояния показаны специальные очки и линзы.
Повышение внутриглазного давления
Такое состояние называется послеоперационной глаукомой. В камерах глаз начинает накапливаться секретируемая жидкость, это расширяет их. Постепенно они увеличиваются в размерах, сдавливая окружающей структуры. Такое состояние может привести к отслоению или дистрофии сетчатки. Также поражается зрительный нерв, который утрачивает свою функцию по передаче сигнала.
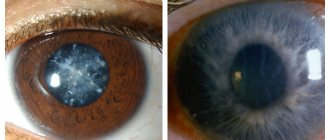
Вторичная катаракта
Существует патология хрусталика, например, ядерная катаракта, когда необходимо удалить не весь элемент, а только его часть. В этом случае врачу необходимо быть наиболее аккуратным, чтобы не оставить частички помутневшей ткани. Если все же это произошло, образуется вторичная катаракта. Такое состояние меньше поддается коррекции, большинство хирургических методов лечения не подходят. У пациента опять начинает снижаться функция зрения, может возникнуть слепота.
Повышенная сухость глаз
В послеоперационный период часто снижается продукция слезной жидкости. Поверхность слизистой оболочки становится сухой. Это образует микротравмы и трещины на роговице. Состояние проходит со временем. Чтобы поддержать увлажненность глаз, используют капли (Дефислез, Слезин).
Образование мушек, точек перед глазами
Если во время хирургического вмешательства было повреждено или сдавлено стекловидное тело, образуются несуществующие элементы перед глазами. К ним относятся точки, мушки, линии, полосы, молнии. Они могут быть ярко-желтыми или черными. Если такое состояние возникло несколько раз и прошло, волноваться не стоит.
Коррекции требуют постоянные образования этих элементов.
Поздние осложнения после удаления катаракты
Это патология, которая может развиваться на 2-3 неделе послеоперационного периода и позднее.
Синдром Ирвина-Гасса
. Это состояние характеризуется развитием макулярного отека, что нарушает восприятие изображения сетчаткой. В лечении используются препараты группы нестероидных противовоспалительных, а также глюкокортикостероиды. Если медикаментозное лечение оказалось неэффективным, может потребоваться вмешательство офтальмохирурга.
Вторичная катаракта.
В некоторых случаях может возникать вторичное помутнение хрусталика, которое локализуется по задней капсуле. В такой ситуации показано проведение капсулотомии при помощи лазера, что вновь делает хрусталик прозрачным.
Хирургия катаракты в Центре глазной хирургии достигла высокого уровня, что позволяет свести риски осложнений к минимуму.
Записаться на консультацию к специалистам нашей клиники можно по телефонам: +7 (495) 727-00-44,.
Редкие осложнения
Существуют осложнения, которые у пациентов образуются редко. Некоторые из них можно скорректировать, другие не поддаются лечению. В крайних случаях может понадобиться повторная операция, которая скорректирует функцию зрения человека.
Разрыв хрусталика
Хрусталик – капсула, в которой содержится прозрачная жидкость. Частички, распространившиеся по внутренней структуре глаз, могут повредить эти элементы. Например, стекловидное тело. Это провоцирует повышение внутриглазного давления, стенки камер глаз начинают расширяться, постепенно сдавливая сетчатку и зрительный нерв. Их функция снижается, может образоваться отслоение сетчатки или атрофия зрительного нерва.
Смещение интраокулярной линзы
Когда производят хирургическое удаление катаракты, на место хрусталика имплантируют искусственную модель. Она называется интраокулярной линзой. Вокруг хрусталика расположены связки, в которые должна попасть линза.
Если установка была произведена неправильно, она постепенно смещается в сторону сетчатки. Это приводит к отеку, воспалению, механическому повреждению стекловидного тела и сетчатой оболочки.
Неврологические расстройства
Ткани глаз не только хорошо кровоснабжены, но и иннервированы. Если при процедуре врач повредил какой-либо нерв, возникнут неврологические расстройства. Это может быть подергивание глаза, образование нистагма (непроизвольные движения глаз). Требуется обратиться к неврологу для диагностики и проведения лечения.
Лечение катаракты
На картинке наглядно показаны этапы операции по замете хрусталика
Если понимать под термином «лечение» полное избавление от патологии, то в этом может поспособствовать только операция. Некоторые люди бояться идти на операцию и прибегают к медикаментозной терапии.
Сегодня в этом оказывают помощь следующие препараты: Офтан-Катахром, Квинакс, Сэнкаталин, Витайодурол, Вицеин, Тауфон, Витафакол. Однако следует знать, что такой метод не способен восстановить зрение и вернуть хрусталику прежнюю прозрачность.
Есть данные что только Квинакс способен в незначительной степени рассасывать области помутнений. Но при любых средствах консервативной терапии заболевание так или иначе усугубляется.
Прежде чем разбирать методы оперативного устранения, стоит определиться со стадиями течения заболевания. Выделяют катаракту:
- начальную;
- незрелую;
- зрелую;
- перезрелую.
Старые способы предполагали выжидательную методику, при которой вмешательство было возможно лишь при зрелой катаракте, когда человек практически полностью утратит зрение. Новейшие методики предполагают проведение манипуляции на любой стадии болезни с высокой эффективностью. Выясним особенности видов оперативного лечения.
Экстракапсулярная экстракция катаракты
Предложена ещё в далёком 1738 году. Ее особенность предполагает выжидание созревания катаракты.
В настоящее время практически не используется ввиду высокой инвазивности и большей вероятности развития осложнений.
Факоэмульсификация
Более популярный метод, чем фемтолазер. Может применяться на разных стадиях развития катаракты. Техника манипуляции предполагает:
- инсталляцию обезболивающих капель;
- осуществление микроразреза роговицы размером около 2 мм;
- введение через разрез факоэмульсификатора в хрусталик;
- эмульсификация тканей хрусталика ультразвуковыми волнами;
- удаление частей разрушенной биологической линзы;
- вставление интраокулярной складной линзы (ИОЛ).
Произведенный разрез самостоятельно закрывается, без наложения швов.
Операция занимает около 15 минут, пациент может быть отправлен домой в первый же день после нее.
Недостатком применения ультразвука при перезрелой катаракте является повышенное повреждение соседних структур глаза ультразвуком, так как на этой стадии хрусталик сильно уплотняется, что улучшает распространение ультразвуковых колебаний.
Фемтохирургия
Операция по замене хрусталика выполняемая при помощи фемтолазера — на сегодня считается «золотым стандартом»
Самый современный метод устранения катаракты. Его небольшая популярность обусловлена более высокой стоимостью операции и сложностью оборудования. Ход операции принципиально совпадает с факоэмульсификацией, но главным отличием является то, что фемтолазер полностью управляется автоматикой, а не руками хирурга.
Разрез роговицы, как и деструкция хрусталика выполняется высокоточным лазером.
При проведении фемтохирургической операции ткани глаза не подвергаются нагреванию и негативному воздействию ультразвука, поэтому и осложнений после вмешательства меньше.
Как минимизировать риск осложнений
Чтобы снизить послеоперационных осложнений, рекомендуется придерживаться следующих правил:
- нахождение в покое в темном помещении, чтобы негативные факторы окружающей среды не воздействовали на глазные яблоки;
- применение солнцезащитных очков на улице, чтобы яркие солнечные лучи не воздействовали негативно на сетчатку глаз в послеоперационный период;
- послеоперационная антибактериальная терапия, которая устраняет риск развития инфекционо-воспалительных заболеваний;
- употребление пищи, богатой витаминами, полезными веществами, микроэлементами, необходимыми для нормального метаболизма и регенерации поврежденных поверхностей;
- отсутствие занятий спортом в первый месяц после операции, далее упражнения назначаются по рекомендации врача;
- применение увлажняющих капель, устраняющих риск пересыхания роговицы.
Удаление катаракты – операция, которая повреждает небольшое число ткани. Несмотря на это, у пациента может развиться множество осложнений, особенно если он не придерживается рекомендаций врача. Если осложнение появилось, требуется немедленно обратиться к специалисту, чтобы не потерять функцию зрения.
Ограничения в послеоперационном периоде
Чаще всего после операции врач проводит беседу с пациентом и разъясняет суть произведённого лечения, не только предписывая схему лекарственной терапии, но и давая рекомендации по восстановительному периоду. Желательно записать эту информацию и строго ей следовать, чтобы оперативное лечение не утратило первоначальный смысл из-за нарушений правил поведения в восстановительном периоде. В ряде клиник пациенту при выписке выдаётся памятка с указанием этапов реабилитации и описанием правил и ограничений, минимизирующих риск осложнений.
Послеоперационные ограничения и рекомендации касаются:
- нагрузок на зрение;
- лекарственных препаратов и схемы лечения;
- гигиены глаз;
- режима сна;
- физических нагрузок и поднятия тяжестей;
- тепловых процедур и пребывания на солнце;
- использования косметики в области глаз;
- питания, приёма жидкости;
- курения и приёма алкоголя
Наиболее общие рекомендации таковы:
1. Нагрузки на зрение стоит постоянно контролировать, избегать долгого статичного всматривания и длительного слежения за движущимися объектами.
2. Просмотр телевизора и работа за компьютером – не больше часа в день.
3. Чтение разрешается при хорошем освещении и только до момента, когда возникнет ощущение усталость или иной дискомфорт.
4. Вождение автомобиля исключается в течение месяца после операции.
5. Ограничения во сне касаются позы. Нельзя спать на животе и на том боку, где был прооперирован глаз.
6. При умывании нужно исключить попадание воды в глаз, тем более нельзя плавать в водоёмах и бассейне. Если вода все же попала в прооперированный глаз, рекомендуется его промыть водным раствором фурацилина 0,02% (левомицетина 0,25%).
7. Нужно исключить пребывание в пыльных, содержащих пары или задымленных помещениях.
8. Физические нагрузки строго ограничены. Поднятие тяжестей ограничивается 3 килограммами в первый месяц. Чрезмерные усилия повышают внутриглазное давление, что может привести к смещению искусственного хрусталика. Интенсивные и резкие движения ограничиваются на месяц, а некоторые виды спорта – на всю жизнь (прыжки в воду, верховая езда, велоспорт).
9. Запрещено посещение бани, сауны, солярия, пребывание на открытом солнце.
10. Диета исключает острое, пряное, солёное. Алкоголь и курение следует также ограничить, в идеале – исключить на месяц. Также нужно избегать «пассивного курения».
Процесс послеоперационного восстановления нуждается в контроле и наблюдении специалиста-офтальмолога. Визиты к врачу организовываются по индивидуальной схеме; их частота постепенно сокращается.
Насколько опасен и чем грозит отек роговицы глаза (глазного яблока)? Причины и лечение симптома
Роговая оболочка (или роговица) – один из элементов органов зрения, которая выполняет функции преломления света.
При правильном функционировании роговицы это приводит к четкому отображению на сетчатке видимых человеком объектов.
При определенных заболеваниях роговая оболочка отекает, что приводит как к нарушению ее функций, так и к патологическим поражениям ее тканей, что впоследствии затрудняет восстановление этого элемента.
Симптомы отека роговицы глаза
Такие патологические изменения сопровождаются следующими симптомами:
- искажение видимых объектов;
- снижение уровня зрения;
- появление перед взглядом тумана;
- болевые ощущения;
- светобоязнь;
- чувство, будто в глаз попало инородное тело;
- цвет роговой оболочки меняется (она становится более мутной).
Иногда такие симптомы отсутствуют, и выявить отек глазного яблока возможно только при обследовании.
В некоторых случаях это удается сделать заблаговременно по причине жалоб со стороны пациента на кровоизлияния и нарушения целостности роговицы.
Причины
Отек роговицы встречается довольно часто, и некоторые даже не подозревают, что перенесли такое нарушение.
К такому патологическому состоянию обычно приводят следующие нарушения и проблемы:
- увеиты;
- любые травмы роговой оболочки;
- врожденные офтальмологические болезни;
- аллергические реакции;
- повышение уровня ВГД;
- вирусные и бактериальные поражения глаз;
- глаукома.
Иногда это состояние возникает вследствие проведенного хирургического вмешательства, нередко отек наблюдается при длительном использовании неправильно подобранных контактных линз.
В зависимости от причин такое явление переносится более или менее бессимптомно, но при обследовании у офтальмолога определяется достаточно быстро.
Возможные осложнения отека глазного яблока
Чаще всего отечность глазного яблока легкой и средней степени проходит без последствий.
Другим осложнением может являться помутнение роговой оболочки, вследствие чего зрение ухудшается. Если в этом случае не предпринять меры – такой эффект становится необратимым.
Лечение исходя из причин отека
Лечение отека полностью зависит от того, чем он был вызван.
Если это признак инфекционного поражения – пациенту назначаются капли с антибиотиками или антибактериальные мази.
В тяжелых случаях назначаются препараты сразу нескольких видов, в том числе – в виде инъекций.
Если отечный процесс вызван не инфекцией – необходимо в первую очередь устранить воспалительные процессы. Это делается с помощью негормональных противоотечных средств.
Тяжелее всего отечности проявляются при аллергиях, и в таких случаях отечности распространяются не только на роговую оболочку, но и на области вокруг глаз и на веки.
В таких ситуациях необходимо назначение антигистаминных препаратов, а также ограничение контактов с потенциальными или прямыми аллергенами.
Впоследствии при затруднениях определения возбудителя аллергии могут дополнительно назначаться гормональные средства.
И в таких случаях требуется как можно быстрее доставить пациента в больницу, в качестве первой помощи наложив на глаза пострадавшего холодный компресс.
Если проблема возникает на фоне глаукомы – в большинстве случаев требуется хирургическое вмешательство.
Точно определить необходимые методы лечения может только офтальмолог после комплексного обследования.
По результатам диагностики будет назначено соответствующее лечение.
Самостоятельно принимать меры по устранению такой патологии не рекомендуется во избежание развития необратимых осложнений.
Отек роговицы глаза после операции катаракты
В большинстве случаев после операции по удалению катаракты возникает роговичный отек.
В ходе такой процедуры через роговицу проходит большое количество медицинского раствора.
В результате такое воздействие приводит к насыщению роговицы этой жидкостью, и чем дольше вымывается хрусталик – тем более выраженным будет такое осложнение.
Это не критичное последствие и оно не требует специального дополнительного лечения.
Абсолютно нормальным такой отек считается в первые две недели после операции.
И если за это время он не спадает – врач, у которого пациент после удаления катаракты еще какое-то время наблюдается, проводит местную терапию с применением инъекций и инстилляций противоотечных препаратов.
Профилактика
- при необходимости регулярно использовать косметику следует по возможности выбирать гипоаллергенные средства;
- при опасных работах, во время которых могут быть повреждены органы зрения, следует пользоваться защитными средствами (маска или очки);
- в возрасте от 40 лет и старше необходимо ежегодно проходить осмотр у офтальмолога для своевременного выявления возрастных изменений.
Особое внимание необходимо уделить выбору и эксплуатации контактных линз. Такая оптика не только должна быть подобрана в соответствии с предписаниями специалистов.
Ее необходимо носить только в течение указанного в инструкции времени, а оставлять линзы на ночь недопустимо (за исключением случаев, когда это оптика для лечения астигматизма).