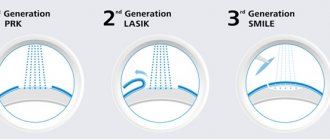
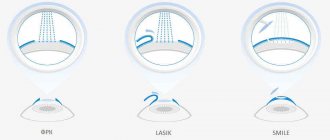
ФРК является самой первой методикой лазерной коррекции зрения, которая применяется до сих пор и была самой популярной до конца 90-х, до момента распространения второго поколения — LASIK [1].
Фоторефракционная кератэктомия воздействует на поверхность роговицы — прозрачный куполообразный наружный слой, покрывающий переднюю часть глаза. Первый этап ФРК требует полного удаления поверхностного эпителия роговицы вплоть до Боуменовой мембраны.
Это может быть сделано механически (при использовании шпателя или специального устройства), химически (раствор этилового спирта) или с помощью эксимерного лазера (Трансэпителиальная ФРК) [2]
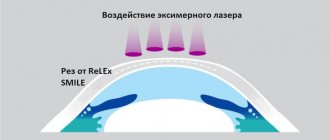
Эксимерный лазер производит абляцию (испаряет) строму, тем самым ремодулируя поверхность роговицы. После процедуры происходит заживление, за счет нарастания клеток эпителия из ростковой зоны лимба, миграции фибробластов и синтеза коллагена в зону воздействия. [3]
Рис. 1 Этапы операции по технологии ФРК
Как правило, для проведения ФРК используют эксимерный лазер на фториде аргона с длиной волны 193 нм (ультрафиолетовый диапазон). При такой длине волны один фотон может разорвать углерод-углеродные и углерод-азотные связи, которые образуют пептидную основу молекул коллагена роговицы. С каждым импульсом коллагеновый полимер распадается на более мелкие фрагменты, и ткань удаляется с её поверхности.[4]
Показания к операции
В мировой практике ФРК является вариантом коррекции у пациентов с миопией до -12 диоптрий (D), астигматизмом до 6 D и дальнозоркостью до 5 D. Результаты коррекции более предсказуемы в низких диапазонах диоптрий, т.к высокая аномалия рефракции коррелирует с более высокой вероятностью регрессии и помутнения роговицы (хейза).[3]
Коррекция близорукости высоких степеней для снижения риска развития помутнений требует применения цитостатиков. Наиболее распространенным препаратом является Митомицин-С (ММС) — противоопухолевый антибиотик, нарушающий образование связи между аминокислотами аденином и гуанином при синтезе цепи ДНК, поэтому к препарату более всего чувствительны быстро делящиеся клетки — пролиферирующие фибробласты.[5]
Большинство рефракционных хирургов используют 0,02% ММС; однако, чтобы избежать потенциальной токсичности, некоторые авторы предположили, что высокая доза MMC (0,02%) используется только для коррекции высокой миопии, в то время как низкая доза MMC (0,002%) является выбором для коррекции миопии слабой с средней степени.[6]
В российских реалиях данный диапазон возможной коррекции существенно снижается, т.к. MMC не сертифицирован к применению в офтальмологии на территории РФ. [7]
До появления технологии ReLEx SMILE метод ФРК был предпочтителен у военных, профессиональных спортсменов или других профессий, у которых существует более высокий риск смещения роговичного лоскута.[3]
Кроме того, процедура ФРК может быть применена для коррекции остаточных аномалий рефракции после различных видов кератопластики, LASIK, хирургии катаракты или других операций.[8][9]
Стоимость ФРК в клиниках Москвы
Цена операции ФРК в клиниках и офтальмологических центрах Москвы относительно невелика, т.к. метод считается классическим и даже несколько устаревшим, не требующим дорогостоящего самого нового оборудования. Средняя цена операции ФРК на один глаз составляет 25 тыс. рублей, хотя может несколько варьироваться в зависимости от категории медицинского учреждения и мастерства хирурга. Подробная информация о ценах на ФРК и другие методы лазерной коррекции зрения в офтальмологических клиниках Москвы Вы найдете в разделе «ЦЕНЫ».
Необходимо учитывать, что цена офтальмологических предоперационных исследований и консультаций (с выдачей заключения об отсутствии противопоказаний) в стоимость операции не входит и составляет в среднем около 5 тыс. рублей.
Противопоказания
Ограничения на проведение фоторефрационной кератэктомии могут быть абсолютными и относительными, общими и окулярными. Абсолютные противопоказания со стороны глаз: кератоконус, синдром сухого глаза, катаракта, глаукома, остаточная толщина роговицы менее 250-300 мкм.
Абсолютные противопоказания по общему состоянию пациента: системная красная волчанка (СКВ) и ревматоидный артрит (РА), склонность к образованию келоидных рубцов, сахарный диабет, СПИД.
Относительные противопоказания со стороны глаз: наличие в анамнезе герпетического кератита, острые воспалительные заболевания в стадии обострения, дистрофии сетчатки.
Общие относительные противопоказания: беременность и кормление грудью, психические заболевания, эпилепсия, алкоголизм и наркомания, бронхиальная астма в стадии обострения, возраст до 18 лет.[10]
Техника выполнения операции
На подготовительном этапе после местной капельной анестезии пациенту вставляют векорасширитель. Второй глаз предпочтительно закрыть повязкой.
На первом этапе происходит удаление эпителия до Боуменовой мембраны. Существует 3 наиболее распространенных метода:
Первый — механическая очистка
Метод включает в себя использование тупого шпателя, чтобы соскоблить эпителий от периферии к центру. Следующим шагом является очистка поверхности губкой, увлажненной раствором BSS или карбоксиметилцеллюлозы.
Рис.2 Механическое удаление эпителия шпателем
Этот метод достаточно прост, и не требует дополнительного оборудования, однако механическая очистка обычно является длительным процессом у неопытных хирургов, что увеличивает беспокойство пациента и ведет к пересыханию роговицы.[11]
Второй — трансэпителиальный
Удаление эпителия роговицы производится с помощью эксимерного лазера. Техника не требует ручного выскабливания шпателем для удаления эпителия. Этот метод популярен среди пациентов («к глазу не будут притрагиваться»), но требует более длительного времени для освоения рефракционным хирургом.
Рис.3 Удаление эпителия лазером (Транс-ФРК)
Третий — химический
Эпителиальные клетки могут быть удалены с помощью 20%-го раствора спирта. Спиртовой раствор капают на специальный маркер оптической зоны, помещенный на роговицу. Через 20-30 секунд маркер удаляется, и глазная поверхность орошается раствором BSS (сбалансированный солевой раствор), чтобы свести к минимуму токсичность для ростковой лимбальной зоны роговицы. После чего эпителий легко удаляется механически.
Рис.4 Маркер оптической зоны с раствором спирта
На втором этапе лазер центрируется и фокусируется в соответствии с рекомендациями производителя. Современные системы оснащены трекингом, которые позволяет фокусироваться на роговице пациента в автоматическом режиме.
Коррекция близорукости предполагает воздействие большого количества лазерных импульсов в центре и меньшего количества импульсов по периферии оптической зоны, тем самым уплощая естественную кривизну роговицы.
Коррекция дальнозоркости подразумевает большее воздействие по периферии для повышения крутизны роговицы.
На заключительном этапе в глаз закапываются антибактериальные и противовоспалительные капли, поверхность орошается охлажденным раствором BSS или кладется замороженная губка (кусочек льда), что уменьшает образование хейза и болевого синдрома в послеоперационном периоде [12][13] На глаз устанавливается мягкая защитная контактная линза, векорасширитель удаляется.
Преимущества Транс-ФРК по сравнению с традиционной методикой
Неоспоримым преимуществом Транс-ФРК стала замена хирургических инструментов и раствор спирта для формирования путей подхода лазерному лучу к строме роговицы. Теперь, этот этап также выполняется эксимерным лазером. Кроме того, в новой методике:
- Время проведения одноэтапной Транс-ФРК значительно меньше, чем при ФРК;
- Процесс полной реабилитации пациента до максимально возможного зрения занимает до 3 недель.
- Может выполняться офтальмохирургами с низкими мануальными навыками (процедура бесконтактная)
Послеоперационный период
Пациенты должны быть предупреждены, что их зрение будет оставаться нечетким, пока происходит эпителизация поверхности роговицы. Это может препятствовать их работе, вождению автомобиля и другой активности, требующей высокой остроты зрения. Вводится 2-х недельное ограничение на посещение бассейна и сауны.
Кроме того, может присутствует выраженный болевой синдром, слезотечение, светобоязнь. Боль можно снять с помощью нестероидных противовоспалительных капель (например, диклофенак 0,1%) несколько раз в день в течение 2-3 дней, однако, нестероидные противовоспалительные средства могут замедлять скорость регенерации эпителия и способствовать образованию инфильтратов.[14]
В ряде случаев для снятия болевого синдрома требуется назначение более сильных анальгетиков, вплоть до наркотических.
Осложнения операции
1) Синдром сухого глаза. Сухость глаз является одним из наиболее распространенных осложнений у пациентов, перенесших ФРК, и основной причиной неудовлетворенности. Факторы риска развития сухости глаз после операции включают пожилой возраст и женский пол.[15]
2) Инфекционные осложнения. Исследования показывают, что примерно 0,0013% случаев приводили к развитию кератита в раннем послеоперационном периоде.[16]
3) Замедленная эпителизация. Повторная эпителизация обычно завершается к 3-му дню послеоперационного периода.
4) Эффект «гало» — наиболее часто наблюдается в течение первых 4-6 недель после ФРК. Явление обычно возникает в ночное время, когда расширенные зрачки пропускают свет по краю зоны абляции.
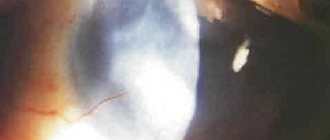
5) Помутнение роговицы (хейз) — это позднее осложнение, которое обычно достигает максимума интенсивности через 1-2 месяца после операции. Хейз вызван миграцией кератоцитов и отложением аномальных гликозаминогликанов и коллагена в строме роговицы. Риск помутнения напрямую связан с глубиной лазерной абляции (степенью близорукости) и техникой удаления эпителия. [17]
Рис.5 Хейз (помутенение роговицы) после ФРК
6) Ятрогенная кератэктазия (вторичный кератоконус). Исследования показывают, что частота вторичного кератоконуса составляет 0,03% после ФРК. Все зарегистрированные случаи имели место у лиц с имеющимся первичным кераатоконусом, который не был выявлен в процессе предоперационной диагностики.[18]
7) Децентрация оптической зоны роговицы. Она может происходить из-за плохой фиксации зрачка и значительных движений глаз. Децентрация может привести к усилению астигматизма, бликов, ореолов и ухудшению зрительных результатов коррекции. [12]
 Гипер- или гипокоррекция. Послеоперационные аномалии рефракции чаще возникают при коррекции высоких степеней близорукости или дальнозоркости. Недостаточная коррекция может быть вызвана чрезмерно влажной роговицей во время абляции. И наоборот, чрезмерная коррекция происходит из-за сухой роговицы или предоперационной оценки, которая не учитывает аккомодацию.[12]
Гипер- или гипокоррекция. Послеоперационные аномалии рефракции чаще возникают при коррекции высоких степеней близорукости или дальнозоркости. Недостаточная коррекция может быть вызвана чрезмерно влажной роговицей во время абляции. И наоборот, чрезмерная коррекция происходит из-за сухой роговицы или предоперационной оценки, которая не учитывает аккомодацию.[12]
Eye-tracker
Для получения удачного результата важно сконцентрировать лазерный луч в необходимой точке роговицы.Удерживать верную позицию лазерного луча позволяет Eye-tracker, особое устройство, отслеживающее положения глаза.Сканируя узор радужки глаза и карту кровеносных сосудов, Eye-tracker фиксирует лазерный луч в необходимой позиции.Благодаря действиям Eye-tracker,исключаются разного рода ошибки и неточности, вызванные случайным смещением головы или глаза пациентов.Операции по технологии летающего пятна стали одномоментными, неинвазивными и более короткими.
Список использованных источников
- Photorefractive Keratectomy (PRK) Shaan N. Somani; Majid Moshirfar; Bhupendra C. Patel. (2019) PMID: 31751077
- Shapira Y, Mimouni M, Levartovsky S, Varssano D, Sela T, Munzer G, Kaiserman I. Comparison of Three Epithelial Removal Techniques in PRK: Mechanical, Alcohol-assisted, and Transepithelial Laser. J Refract Surg. 2015 Nov;31(11):760-6.
- Tomás-Juan J, Murueta-Goyena Larrañaga A, Hanneken L. Corneal Regeneration After Photorefractive Keratectomy: A Review. J Optom. 2015 Jul-Sep;8(3):149-69
- Trokel SL, Srinivasan R, Braren B. Excimer laser surgery of the cornea. Am. J. Ophthalmol. 1983 Dec;96(6):710-5
- Majmudar PA, Forstot SL, Dennis RF, et al. Topical mitomycin-C for subepithelial fibrosis after refractive corneal surgery. Ophthalmology. 2000;107:89–94.
- Thornton I, Xu M, Krueger RR. Comparison of standard (0.02%) and low dose (0.002%) mitomycin C in the prevention of corneal haze following surface ablation for myopia. J Refract Surg. 2008 Jan;24(1):S68-76
- Регистрационное удостоверение лекарственного препарата №: П N014894/01-2003 от 24.06.08
- Lee BS, Gupta PK, Davis EA, Hardten DR. Outcomes of photorefractive keratectomy enhancement after LASIK. J Refract Surg. 2014 Aug;30(8):549-56.
- Roszkowska AM, Urso M, Signorino GA, Spadea L, Aragona P. Photorefractive keratectomy after cataract surgery in uncommon cases: long-term results. Int J Ophthalmol. 2018;11(4):612-615.
- Bower KS, Woreta F. Update on contraindications for laser-assisted in situ keratomileusis and photorefractive keratectomy. Curr Opin Ophthalmol. 2014 Jul;25(4):251-7.
- Lee HK, Lee KS, Kim JK, Kim HC, Seo KR, Kim EK. Epithelial healing and clinical outcomes in excimer laser photorefractive surgery following three epithelial removal techniques: mechanical, alcohol, and excimer laser. Am. J. Ophthalmol. 2005 Jan;139(1):56-63.
- Stein HA, Salim AG, Stein RM, Cheskes A. Corneal cooling and rehydration during photorefractive keratectomy to reduce postoperative corneal haze. J Refract Surg. 1999 Mar-Apr;15(2 Suppl):S232-3.
- Zarei-Ghanavati S, Nosrat N, Morovatdar N, Abrishami M, Eghbali P. Efficacy of corneal cooling on postoperative pain management after photorefractive keratectomy: A contralateral eye randomized clinical trial. J Curr Ophthalmol. 2021 Dec;29(4):264-269.
- Stein R. Photorefractive keratectomy. Int Ophthalmol Clin. 2000 Summer; 40(3):35-56.
- Shehadeh-Mashor R, Mimouni M, Shapira Y, Sela T, Munzer G, Kaiserman I. Risk Factors for Dry Eye After Refractive Surgery. Cornea. 2021 Dec;38(12):1495-1499.
- Schallhorn JM, Schallhorn SC, Hettinger K, Hannan S. Infectious keratitis after laser vision correction: Incidence and risk factors. J Cataract Refract Surg. 2021 Apr;43(4):473-479.
- Kivanany PB, Grose KC, Tippani M, Su S, Petroll WM. Assessment of Corneal Stromal Remodeling and Regeneration after Photorefractive Keratectomy. Sci Rep. 2021 Aug 22;8(1):12580
- Leccisotti A. Corneal ectasia after photorefractive keratectomy. Graefes Arch. Clin. Exp. Ophthalmol. 2007 Jun;245(6):869-75.