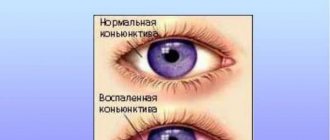
Общие сведения
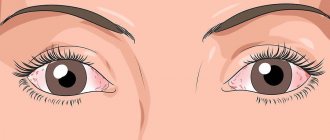
Кератоконъюнктивит представляет собой инфекционно-воспалительное или аллергическое заболевание глаз с вовлечением в патологический процесс роговицы и конъюнктивы. Патология, как правило начинает развиваться с воспаления конъюнктивы (конъюнктивит) с постепенным (на протяжении 5-15 суток) вовлечением в патологический процесс роговицы (кератит). Кератоконъюнктивит является распространенным офтальмологическим заболеванием.
Проблема кератоконъюнктивита обусловлена существенным увеличением численности больных, затяжным и часто агрессивным течением заболевания, что способствует развитию осложненных форм. Распространенность заболевания чрезвычайно вариабельна и в зависимости от этиологии заболевания варьирует в пределах от 5,5% до 33,0% с тенденцией к его повышению. Многообразие этиологических агентов, вызывающих тот или иной вид кератоконъктивита, и определяет специфику течения, патогенез, лечение и эпидемиологию заболевания. Рассмотрим лишь некоторые из них.
Наиболее часто в офтальмологической практике среди инфекционно-воспалительных заболеваний глаз встречается эпидемический кератоконъюнктивит (ЭКК) в структуре которого чаще встречается эпидемический аденовирусный кератоконъюнктивит (АВК) и эпидемический геморрагический кератоконъюнктивит, вызванный энтеровирусом, вирусом Коксаки А-24 и ЭСНО. Вирусные кератоконъюнктивиты являются высококонтагиозным заболеванием, протекающим в виде спорадических случаев или в форме эпидемических вспышек.
Часто встречаются острые осложненные и хронические часто рецидивирующие формы, отличающиеся хроническим течением, появление которых обусловлено особенностями штаммов возбудителя, увеличением лиц с иммунодефицитными состояниями, ассоциациями аденовируса с другими вирусами (простого герпеса), а также последствиями нерациональной терапии.
Инфекция передается преимущественно контактным путем через предметы общего пользования, при пожимании рук, проведении контактных офтальмологических обследований. В случаях аденовирусной инфекции возможен воздушно-капельный путь передачи при чихании/кашле больного путем попадание зараженных микрокапель слизи в глаза. Инкубационный период варьирует в пределах от 48 часов до нескольких суток.
Наряду с вирусными кератоконъюнктивитами широко распространен бактериальный кератоконъюнктивит, вызванный стрептококками, стафилококками, пневмококками, гонококками, дифтерийной и синегнойной палочкой. Большой удельный вес приходится на аллергические кератоконъюнктивиты и сухой кератоконъюнктивит, требующие специального лечения.
Весенний конъюнктивит (катар)
Этиология и патогенез весеннего конъюнктивита недостаточно выяснены. Наиболее вероятна аллергическая природа заболевания. Предполагают, что в происхождении заболевания также играют роль эндокринные расстройства и воздействие солнечного излучения.
Заболевание встречается преимущественно в южных странах, на севере и в зоне умеренного климата оно наблюдается редко. Характерна сезонность заболевания, клинически оно проявляется наиболее интенсивно в весенне-летний период. Чаще встречается в детском и подростковом возрасте и у лиц мужского пола.
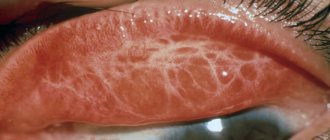
Больные обычно жалуются на светобоязнь, слезотечение, ощущение инородного тела за веками, тяжесть их. Различают конъюнктивальную, роговичную и смешанную формы заболевания. При конъюнктивальной форме соединительная оболочка хряща верхнего века имеет молочный оттенок и покрыта крупными, уплощенными бледно-розовыми сосочковыми разрастаниями, напоминающими булыжную мостовую. На конъюнктиву верхней переходной складки сосочковые разрастания распространяются очень редко. На конъюнктиве нижнего века, которая слегка утолщена, разрастания либо вовсе отсутствуют, либо единичны.
Для роговичной формы заболевания характерно появление серовато-бледных стекловидных утолщений лимба, величина которых различна. Они чаще наблюдаются только в пределах глазной щели, но иногда охватывают в виде неровного валика всю окружность лимба. Кнутри от лимбальных разрастаний изредка встречаются нежные помутнения роговицы. Отделяемое либо отсутствует, либо бывает скудным и имеет вид тягучих слизистых нитей. Течение заболевания длительное с периодическими обострениями, преимущественно весной и летом. При роговичной форме заболевания возможно снижение остроты зрения.
Морфологические изменения
при весеннем конъюнктивите выявляются в эпителии, основном веществе и сосудах конъюнктивы. В эпителии конъюнктивы происходят пролиферативные процессы и одновременно возникают явления дистрофии. Сущность изменений основного вещества конъюнктивы также выражается в ее дистрофии. Отмечается разрастание соединительной ткани, из которой формируются сосочки. Основными элементами клеточное инфильтрации являются клетки ретикулолимфоцитарного характера с наличием эозинофилов.
Диагноз заболевания
основывается на субъективных ощущениях, выявлении сезонности обострений процесса и главным образом на клинической картине. В соскобе с конъюнктивы в период обострений нередко обнаруживают эозинофилы, а в период ремиссии — лаброциты. Сомнения могут возникнуть при атипичных, слабовыраженных формах заболевания, но и в этих случаях своеобразный вид разрастаний, особенно выявляемый при биомикроскопии, позволяет отличить их от трахоматозных, фолликулярных, фликтенулезных высыпаний.
Лечение весеннего конъюнктивита из-за того что этиология и патогенез его неясны, представляет немалые трудности. Для устранения или ослабления зуда в глазах используют слабый раствор уксусной кислоты (2—3 капли разведенной уксусной кислоты на 10 мл дистиллированной воды несколько раз в день), 0,25% раствор сульфата цинка с добавлением 5—10 капель раствора адреналина гидрохлорида 1:1000, 0,25% раствора дикаина по 1—2 капли 3—6 раз в день. Эффективно местное применение 0,5—2,5% раствора гидрокортизона, 0,5% раствора преднизолона, 0,5% раствора медризона, 0,01—0,1% раствора дексаметазона по 3—4 раза в день.
При поражении роговицы целесообразно применять эти препараты в сочетании с гидрокортизоновой мазью 1 раз в сутки на ночь. Рекомендуется также принимать внутрь 10% раствор хлорида кальция по 1 столовой ложке 3 раза в день или глюконат кальция по 0,5 г 3 раза в день перед едой, рибофлавин по 0,02 г 2— 3 раза в день, димедрол по 0,05 г 2 раза в день, дипразин по 0,012—0,025 г 2—3 раза в день.
В последнее время для лечения весеннего конъюнктивита используют гистоглобулин, который вводят детям подкожно 2 раза в неделю по 1 мл, 6 инъекций на курс. Эффект отмечается не ранее чем через 2 нед от начала лечения. В некоторых случаях наблюдается улучшение при применении рентгенотерапии. Прижигающие средства противопоказаны. Целесообразно носить светозащитные очки. Иногда приносит пользу перемена климата.
При весеннем конъюнктивите прогноз в отношении зрения благоприятный. Следует иметь в виду длительное течение, обострения и рецидивы заболевания.
Патогенез
Патогенез кератоконъюнктивита определяется причиной развития заболевания и в зависимости от этиологического фактора он разный. Рассмотрим патогенез лишь сухого кератоконъюнктивита. В его основе два ключевых механизма: гиперосмолярность слезы, возникающая в результате пониженной слезопродукции и/или повышенного испарения и нестабильность слезной пленки.
В настоящее время принято рассматривать сухой кератоконъюнктивит как поражение так называемой ФСЕ (функциональной слезной единицы,) включающей в себя глазную поверхность (конъюнктиву, роговицу, мейбомиевые железы), чувствительные/двигательные нервы и слезные железы.
При нарушении работы какого-либо звена информация распространяется на все структуры системы через многочисленные нейронные связи, что и обуславливает развитие воспалительного процесса. Так, гиперосмолярность слезной жидкости запускает в поверхностных тканях глазного яблока каскад воспалительных реакций, который сопровождается выделением в слезную пленку иммунных комплексов и медиаторов воспаления, вызывающих повреждение эпителия роговицы и конъюнктивы. В свою очередь повреждение бокаловидных конъюнктивальных клеток приводит к дефициту в слезной пленке муцина, вызывая нестабильность слезной прероговичной пленки, поддерживая порочный круг заболевания. При этом, чем больше структур ФСЕ участвует в патологическом процессе, тем тяжелее стадия заболевания.
Туберкулезный кератит
Туберкулезные кератиты имеют метастатическое происхождение – процесс в роговицу может перейти из ресничного тела (см. строение глаза) через венозный синус склеры, из радужки при образовании передних спаек, из водянистой влаги передней камеры, со слизистой оболочки (конъюнктивы) или с кожи век. Различают три формы туберкулезного кератита: глубокий диффузный, глубокий ограниченный и склерозирующий.
| Основные клинические признаки начинающегося туберкулезного кератита характеризуются покраснением слизистой оболочки глаза, незначительной светобоязнью и слезотечением. Роговица выглядит диффузно мутной. В глубине помутнений роговицы видны отдельные серовато-желтые инфильтраты разных размеров, к которым в глубине роговицы тянутся сосуды. Вблизи инфильтратов сосуды ветвятся и охватывают их, при этом создается впечатление, что инфильтраты находятся в корзиночках (см.
|
Классификация
В основе классификации этиологические факторы, в соответствии с которыми выделяют:
- Вирусные кератоконъюнктивиты (аденовирусный, герпетический, эпидемический геморрагический эпидемический кератоконъюнктивит).
- Бактериальные кератоконъюнктивиты (стрептококковый, стафилококковый, пневмококковый, гонококковый, дифтерийный и др.).
- Хламидийный кератоконъюнктивит.
- Грибковые кератоконъюнктивиты.
- Аллергические и аутоиммунные кератоконъюнктивиты (весенний катар, лекарственный, поллинозный, фликтенулезный, пемфигус).
- Сухой кератоконъюнктивит. В его развитии лежит синдром сухого глаза, обусловленный дефицитом глазной влаги и нарушениями в системе функциональной слезной единицы.
Причины
Причины кератоконъюнктивита определяются его видом:
- Вирусный кератоконъюнктивит — возбудителями заболевания чаще всего являются аденовирусы, среди которых наиболее часто возбудителями (в порядке убывания частоты) являются серотипы аденовируса 3, 7, 6 и 10. Следующими по частоте встречаемости возбудителем является энтеровирус 70, Коксаки А-24, ЭСНО, а также вирус простого герпеса.
- Бактериальный кератоконъюнктивит. К наиболее распространенным возбудителям заболевания относятся стафилококк, стрептококк, пневмококк, синегнойная палочка, гонококк, бактерия Клебса-Леффлера, гемофильная палочка, атипичные микобактерии и другие.
- Грибковый кератоконъюнктивит. Могут вызываться дрожжеподобными грибками рода Aspergillus и Candida albicans (экссудативные кератоконъюнктивиты), а также грибками рода Sporotrichum, Pennicillium viridans, Actinomicetes и Coccidioides immitis (гранулематозные кератоконъюнктивиты).
- Хламидийный кератоконъюнктивит. Вызывается Chlamydia trachomatis и развивается чаще всего на фоне хламидиоза мочеполового тракта.
- Аллергический кератоконъюнктивит (весенний катар, поллинозный, крупнопапиллярный, лекарственный и фликтенулезный кератоконъюнктивит). Обусловлены иммунными реакциями при контакте с аллергеном. К факторам риска, способствующим развитию заболевания, относятся нарушения местного/общего иммунитета, наличие соматических заболеваний и эндокринной патологии, особенно сахарного диабета, алкоголизм, синдром сухого глаза, аномалии рефракции, офтальмологические операции.
Симптомы
Симптомы кератоконъюнктивита могут варьировать в широких пределах в зависимости от этиологического агента, тяжести течения, формы заболевания и наличия/отсутствия осложнений.
Эпидемический кератоконъюнктивит в начальной стадии проявляется жалобами пациента на нарастающее ощущение инородного тела в одном глазу, которое чаще начинается от носового угла и постепенно перемещается к латеральному углу глаза. Далее появляется «классическая» симптоматика в виде выраженного отека век, слезотечения, светобоязни, зуда и нечеткости зрения. В 50-70% случаев аналогичная симптоматика (часто менее выраженная) возникают на другом глазу.
Эпидемический кератоконъюнктивит
Характерным признаком является появление кровоизлияния (геморрагии), варьирующего от мелких петехий до обширных захватывающих почти всю конъюнктиву кровоизлияний.
Тяжесть ЭКК варьирует от субклинического течения до тяжелого с присоединением бактериальной инфекции и выраженными системными симптомами (общая слабость, головная боль, повышенная температура). При биомикроскопии характерный серозно-фибринозный, реже слизисто-гнойный экссудат, определяются отек полулунной складки, слезного мясца и века, часто отмечается формирование спаек нижнего свода конъюнктивы (рис. ниже).
Аденовирусный кератоконъюнктивит в фолликулярной форме проявляется выраженным покраснением глазного яблока, жжением, резью, наличием слизистого/водянистого отделяемого, незначительным зудом. Как правило поражение глаз двухстороннее и развивается на фоне ОРВИ. Специфические признаки вирусной этиологии заболевания отсутствуют. Неспецифическими симптомами являются: отек/гиперемия конъюнктивы, фолликулы (мелкие/средние) с локализацией на тарзальной конъюнктиве нижнего века. Динамика процесса скоротечная, протекает в подострой форме, выздоровление наступает (при отсутствии вторичной инфекции) на протяжении 2 недель.
Геморрагическая форма вирусного конъюнктивита протекает идентично фолликулярной форме за исключением появления специфического признака в виде множественных незначительных размеров геморрагий с локализацией на тарзальной /бульбарной конъюнктиве.
Пленчатая форма в начале заболевания (стадия отека) протекает с типичной острой симптоматикой (тяжесть при открывании глаз, зуд, боль, резь, отек век, слизисто-водянистое отделяемое и выраженное покраснение глазного яблока). Поражение глаз чаще двухстороннее. По истечении 3-5 суток начинается стадия формирования пленчатых мембран с постепенным образованием точечных специфических инфильтратов роговицы. Как правило, пленчатые мембраны формируются преимущественно на отечных верхних краях складок нижнего века, с последующим их рубцеванием с образованием симблефарона. При формировании мембраны на верхнем веке она полностью выстилает тарзальную конъюнктиву (рис. ниже).
При присоединении вторичной инфекции могут образовываться под мембраной изъязвления конъюнктивы. Точечные инфильтраты формируются в поверхностных слоях роговицы, которые могут самостоятельно разрешиться в течение 2-3 недель, но чаще они сохраняются до 3 месяцев, реже инфильтраты не рассасываются вообще, вызывая стойкое снижение зрения.
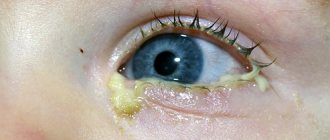
Бактериальный конъюнктивит. Клиническая симптоматика бактериального кератоконъюнктивита малоспецифична (отек/гиперемия конъюнктивы, явления блефарита). Единственным специфическим признаком бактериального конъюнктивита является наличие слизисто-гнойного отделяемого, которое может варьировать от едва заметного с локализацией на ресницах и слипанием глаз по утрам, так и обильным. Скорость развития и выраженность симптомов зависят, преимущественно от вида возбудителя заболевания.
Аллергический конъюнктивит. Характеризуется многообразием клинических симптомов в зависимости преимущественно от природы аллергена. Так, весенний катар встречается чаще в регионах с длительной инсоляцией. Максимальная выраженность процесса наблюдается летом, а стихание в осенний период. Проявляется в начальном периоде зудом, который постепенно нарастает до нестерпимого и сопровождается нитевидным отделяемым. Глазная щель сужена, веки отечны, конъюнктива век гиперемирована с появлением бугристостей в виде плотных болезненных отдельных сосочковых разрастаний (рис. ниже). Течение длительное.
Фликтенулезный кератоконъюнктивит возникает в результате сенсибилизации глазных тканей к микобактериям туберкулеза. Характеризуется инфильтрацией и гиперемией конъюнктивы, и появлением у лимба характерных серовато-желтоватых округлых узелков, окруженных расширенными сосудами.
Атопический конъюнктивит, типичным примером которого является конъюнктивит при поллинозе отличается сезонностью обострений (весной/летом в период цветения деревьев/трав) и сопровождается часто ринитом. Поражаются, как правило, оба глаза — отмечаются резкая боль, гиперемия/отек конъюнктивы, чувство жжения, зуд, светобоязнь и слезотечение, обильное слизистое отделяемое.
Сухой кератоконъюнктивит сопровождается повышением осмолярности слезы и дестабилизацией слезной пленки с развитием воспаления глазной поверхности, вызывающим появление симптомов дискомфорта, а в тяжелых случаях — нарушение зрения. На поверхности роговицы появляются блюдцеобразные неэпителизированные/эпителизированные углубления, а также субэпителиальные помутнения различной степени выраженности и единичных/множественных эпителиальных разрастаний в форме нитей, которые одним концом фиксированы к эпителию роговицы. Роговица становится шероховатой и тусклой (теряет блеск), реже отмечается рост сосудов в прозрачную роговицу. Отмечается незначительная гиперемия/отек краев век. Течение заболевания преимущественно хроническое, с периодическими ремиссиями и обострениями.
12.3.5 Фликтенулезный кератит
Фликтенулезный кератит — острое заболевание с резко выраженными признаками воспаления роговицы (рис. 92). Фликтена представляет, собой субстрат неспецифического воспаления, в ней нет возбудителя болезни. Она состоит из эпителиоидных, лимфоидных и гигантских клеток, по строению напоминает папулу, возникающую на коже после реакции Пирке. Пузырек под влиянием пролиферативных процессов преобразуется в узелок. В зависимости от локализации, величины фликтен и васкуляризации роговицы принято различать несколько разновидностей кератита: поверхностный фликтенулезный; глубокий инфильтративный (краевой инфильтрат, краевая язва); фасцикулярный (пучочковидный); паннозный; некротический. У детей встречаются преимущественно фасцикулярный и поверхностный кератит.
Фликтены располагаются или вблизи от лимба, или на центральных участках роговицы, занимая ее поверхностные или глубокие слои.
Прогрессирование процесса обычно наблюдается у ослабленных детей и приводит к тому, что фликтены, расположенные в любой части роговицы, изъязвляясь, захватывают строму вплоть до задней пограничной пластинки. В зависимости от локализации и величины инфильтратов снижается зрение. В случаях частых рецидивов заболевания, а иногда и при первой атаке может развиваться скрофулезный паннус, который распространяется с любого участка лимба, а не только сверху (как при трахоме). Клинически этот цаннус характеризуется врастанием в роговицу густой сети поверхностных сосудов, среди которых располагается большое количество мелких круглых инфильтратов, сливающихся между собой по мере развития процесса. Отмечаются диффузное помутнение и красноватый оттенок роговицы. После ликвидации паннуса остаются стойкие и значительные помутнения роговицы.
Фасцикулярный (пучочковый) кератит (keratitis fasciculosus), или «странствующая фликтена», развивается из краевого инфильтрата, расположенного у лимба. Особенностью его является наличие прогрессирующего края, обращенного к центру роговицы. Периферический край инфильтрата очищается и эпителизируется, а прогрессирующий распространяется нередко до тех пор, пока головка инфильтрата не дойдет до противоположной части лимба. Инфильтрат распространяется как бы в сопровождении сосудов и имеет вид кометы. Процесс характеризуется резко выраженным корнеальным синдромом и повышенной чувствительностью роговицы. После рассасывания инфильтрата остается лентовидное помутнение роговицы и более или менее выраженное снижение зрения.
Поверхностный фликтенулезный кератит (keratitis superficialis phlyctaenulosus) проявляется множеством серовато-белых помутнений с нечеткими границами, располагающихся в поверхностных слоях. Максимум заболеваемости приходится на первые 2—3 года жизни, так как в этот период повышается инфи-цированность туберкулезом и отмечается высокая общая аллерги-зация, характерная для младшего детского возраста. Грудные дети болеют редко, поскольку в этом возрасте инфицированность туберкулезом вообще невелика.
Скрофулезные проявления возникают чаще у детей двух крайних конституциональных типов, характеризующихся следующими признаками:
- торпидный тип скрофулезный вид лица и шеи (вид «молодого поросенка»), гиперстенические признаки, гидро-фильность тканей, склонность к диатезам, гипотиреоидные симптомы;
- эретический тип — астеническое телосложение, нежная тонкая кожа, яркий румянец, длинные ресницы, гипертиреоз.
Частота фликтенулезных заболеваний зависит от времени года: наибольшее количество случаев наблюдается на весенние месяцы (май), отмечается также небольшой осенний подъем. Имеют значение также санитарно-гигиенические условия, характер питания зимой (недостаток витаминов А, группы В, С, зелени). Длительность болезни 1—2 мес. Возможны обострения и рецидивы.
Результаты клиникорентгенологического обследования больных с фликтенулезным кератитом свидетельствуют о высокой частоте туберкулезных изменений у этих детей. Установлено, что чем моложе больные фликтенулезом, тем чаще у них обнаруживается активно протекающий туберкулезный процесс. Положительные результаты туберкулиновых реакций (80-90%) также указывают на инфицированность большинства этих больных.
Туберкулинонегативных случаев встречается очень немного. Они могут зависеть от технических погрешностей и влияния различных анергизирующих факторов, среди которых важная роль принадлежит недостаточности витамина А. Обнаружение признаков фликтенулеза нередко позволяет диагностировать туберкулез в ранней стадии, особенно в детском возрасте. Их значение возрастает еще и потому, что у детей при некоторых формах туберкулеза слабо выражены физикальные проявления, заболевание протекает бессимптомно или маскируется гриппоподобными заболеваниями.
У большинства больных в крови отмечается моноэозинофилия, которую расценивают как проявление аллергизации организма при туберкулезе первичного периода. При тяжелом течении скрофулеза резко выражена гипоальбуминурия, возникновение которой объясняется изменением трофических процессов и повышенной проницаемостью капилляров.
Лечение фликтенулезных кератитов проводит офтальмолог совместно с фтизиатром. Оно направлено в первую очередь на устранение вторичных аллергизирующих факторов. С этой целью проводят дегельментизацию, санацию полости рта, рекомендуют ограничить употребление углеводов и соли и т. д. Одновременно с этим осуществляют активную противовоспалительную и десенсибилизирующую (глюконат кальция, супрастин и др.) терапию. Лекарственные препараты для общего употребления назначает фтизиатр (стрептомицин, фтивазид и др.). Местно проводят форсированные инстилляции растворов антибиотиков, сульфаниламидных препаратов, амидопирина, кортикостероидов, хинина, витаминов, а также назначают мидриатики. Для снятия боли закапывают 5% раствор новокаина. При торпидном течении показаны инстилляции цитостатика циклофосфана. Для ликвидации острых явлений проводят рассасывающую терапию (дионин, йодид калия, папаин, микродозы дексазона и др.). Лечение кератита продолжается около месяца. Необходимо строгое соблюдение диеты. Терапия осуществляется в условиях глазного стационара. Переболевшие дети подлежат диспансеризации в специализированном диспансере и в глазном кабинете детской поликлиники.
- < Назад
- Вперёд >
Анализы и диагностика
Постановка диагноза и определение этиологии кератоконъюнктивита базируется на данных анамнеза (жалобы/субъективные ощущения пациента), комплексе офтальмологических исследований (осмотр при боковом освещении переднего отрезка глаза, биомикроскопия глаз с помощью щелевой лампы, тесты на стабильность слезной пленки/слезопродукции), а также данных лабораторного обследования, включающих:
- МФА (метод флуоресцирующих антител).
- ИФА (иммуноферментный анализ).
- Метод ПЦР (полимеразной цепной реакции).
- Бактериологические моды (бактериоскопия мазка с конъюнктивы/исследование посева содержимого конъюнктивальной полости
- Микробиологические методы (исследование осмолярности слезной жидкости).
При подозрении на аллергический кератоконъктивит — выявление наличия аллергологической скомпроментированности, связи обострений с сезонностью, провоцирующим фактором, наличием других сопутствующих аллергических заболеваний. Существенное диагностическое значение оказывают применяемые в аллергологической практике достаточно информативные кожные тесты (прик-тест, внутрикожные, скарификационные, аппликационные). Лабораторная аллерго-диагностика является высокоспецифичной и наиболее часто используются методы РАСТ (определение в сыворотке крови специфических IgE-антител путем радио-аллергосорбентного исследования), а также ИФА. Дополнительное диагностическое значение имеет выявление наличия в соскобе с конъюнктивы эозинофилов.
Диагностика
Для постановки точного диагноза врач проведет анамнез и назначит дополнительно сдачу анализов. Во время проведения диагностических манипуляций врачу изначально необходимо выяснить точно природу поражения органов. Для этого проводится опрос пациента о симптомах, сопровождающих заболевание, а также о течении патологического процесса. Для постановки диагноза врачу потребуются результаты таких анализов:
- соскоб кожного покрова;
- иммунологические реакции;
- цистоскопия с области конъюнктивы;
- бактериологический анализ.
Профилактика
Профилактика кератоконъктивита сводится к тщательному соблюдению правил личной гигиены, включающей:
- Тщательное/частое мытье рук с мылом.
- Предохранение глаз от касаний руками, используйте одноразовые салфетки и бумажное полотенце.
- Использование индивидуальных средств личной гигиены (посуда, полотенце, постельные принадлежности) и косметикой.
- Не используйте солнцезащитные/оптические очки и личные вещи больного.
- Избегание грязных пыльных помещений.
- Надевайте специальные очки при плавании в бассейне.
- Использование глазных капель лишь индивидуально.
Список источников
- Ковалевская М.А., Майчук Д.Ю., Бржеский В.В. и др. Инфекционные заболевания глазной поверхности (конъюнктивиты и кератоконъюнктивиты) в кн. «Синдром «красного глаза»: практ. руководство для врачей-офтальмологов». М., 2010:108 с.
- Бржеский В. В. Некоторые сведения о распространенности и современных возможностях лечения весеннего кератоконъюнктивита // Российский офтальмологический журнал. 2021. Т.10. № 4. С.74–81.
- Труфанов С. В., Маложен С. А., Крахмалева Д. А., Пивин Е. А. Аденовирусный эпидемический кератоконъюнктивит // РМЖ. Офтальмология. 2021. № 3. С.144–150.
- Анисимов С. И. Комбинированные препараты в современной терапии инфекционно-воспалительных поражений глаз бактериальной этиологии // РМЖ. Офтальмология. 2010. № 30. С.18-74.
- Педиатрия. Национальное руководство. Краткое издание под редакцией А. А. Баранова. Глава 54. Конъюнктивиты и кератиты у детей. — М., 2013. С. 735—749.
Фликтенулезный (скрофулезный) конъюнктивит
Заболевание представляет собой реакцию сенсибилизированной туберкулезным токсином конъюнктивы на действие специфического или неспецифических аллергенов. Проявлению заболевания способствуют общие нарушения организма (экссудативно-катаральный или лимфатико-гипопластический диатез, гиповитаминоз, нарушение обмена веществ, гельминтозы и др.).
Заболевают преимущественно дети дошкольного возраста. В последние годы заболеваемость фликтенулезным конъюнктивитом существенно уменьшилась.
Начало заболевания подострое, появляются светобоязнь, блефароспазм, слезотечение, конъюнктивальная и перикорнеальная инъекция. Вследствие слезотечения могут возникать раздражение кожи век, блефариты и болезненные трещины кожи век и у наружного угла глазной щели, усиливающие блефароспазм. На конъюнктиве образуются сероватые, полупрозрачные кругловатые или овальные узелки, обычно локализующиеся в области лимба. Такая локализация объясняется особенностями строения лимба и наличием здесь краевой петлистой сети сосудов, замедляющей ток крови. Узелки напоминают пузырек.
Отсюда и их название — фликтена (от греч. phlyctena пузырек)
. Фликтена состоит главным образом из лимфоцитов, реже из эпителиальных, плазматических и гигантских клеток. Чаще встречаются единичные фликтены, однако могут наблюдаться и группы узелков. Фликтены могут быть размером от мелких песчинок до 5 мм в диаметре и более. К узелку подходят сосуды, образуя участок гиперемии треугольной формы. В крайне редких случаях фликтены могут располагаться и на конъюнктиве век.
Фликтенулезный конъюнктивит часто сочетается с фликтенулезным поражением роговицы. Через 2—3 нед фликтена бесследно рассасывается или на ее месте остается тонкий рубчик. Чаще, однако, эпителий, покрывающий узелок, распадается, и на его верхушке образуется изъязвление, которое затем эпителизируется. В редких случаях наблюдается некротизирующая фликтена, когда узелок и даже подлежащая ткань некротизируются.
Все дети с фликтенулезными проявлениями должны быть тщательно обследованы фтизиатром и педиатром, которые назначают им специфическое и общеукрепляющее лечение. В случае необходимости проводят дегельминтизацию, санацию полости рта, носоглотки, околоносовых пазух. Важное место в лечении занимает десенсибилизирующая и противовоспалительная терапия (препараты кальция, димедрол, рыбий жир, кортикостероиды и др.). Целесообразно применять витамины A, B1, С, D. Важно соблюдать диету: ограничение углеводов, достаточное содержание в пище жиров и белков.
Комплексное лечение обычно приводит к быстрому купированию процесса. Однако нередко возникают рецидивы заболевания, которые с увеличением возраста ребенка становятся более редкими.