Хирургические способы удаления катаракты
Сегодня катаракта является одним и наиболее распространенных и опасных офтальмологических заболеваний. По данным Всемирной организации здравоохранения, во всем мире этой патологией страдают более 17 миллионов человек, у многих из которых она стала причиной полной потери зрительных функций.
В этой статье
- Лечение. Страницы истории
- Коррекция заболевания сегодня
- Хирургическое вмешательство
- Экстракапсулярная экстракция
- Интракапсулярная экстракция
- Ультразвуковая факоэмульсификация
- Лазерная факоэмульсификация
Опасность кроется еще и в том, что с каждым годом болезнь молодеет, и сегодня катаракте подвержены многие люди старше 30 лет. В связи с этим операции по ее удалению пользуются особой популярностью. В этой статье мы расскажем о видах оперативного вмешательства, их преимуществах и недостатках.
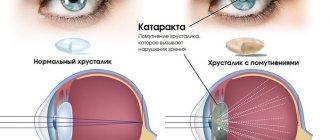
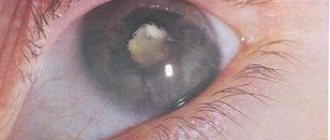
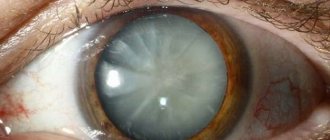
В переводе с латинского языка «катаракта» означает «водопад». Такое название было дано заболеванию отнюдь не случайно. Вспомните, как движется вода в водопаде. Она буквально низвергается потоками, которые превращаются в белесые мутные ручьи. Подобно им прозрачный хрусталик глаза начинает затуманиваться, что придает видимым предметам мутные и неразборчивые очертания и воспринимаются нами, будто мы видим их сквозь стекла запотевших очков. Это далеко не единственный симптом катаракты. Помимо этого, отмечается снижение яркости цветовой окраски, ухудшается четкость предметов, они становятся расплывчатыми. Если же посмотреть на светящиеся объекты, например, на неоновые вывески магазинов, то вокруг них, как правило, образуется некий ореол. Знать характерные симптомы данного заболевания весьма важно, так как оно долгое время может оставаться незамеченным.
Впервые патологию, похожую на современную катаракту, описал в своих трактатах, датируемых 200 годом до нашей эры, индийский врач Сушрут. Однако его наблюдения не привлекли должного внимания общественности, и несмотря на рекомендации по лечению, спустя тысячи лет болезнь так и осталось лидирующей причиной утраты зрительных функций у жителей всего мира. На сегодняшний день не сохранилось достоверных данных о том, кто именно из древних народов диагностировал катаракту и предложил наиболее оптимальные способы ее лечения. Известно, что одним из первых варианты диагностики и последующей коррекции заболевания предложил византийский врач Павел Эгинский. Он даже описал различия между курабельной и некурабельной формами патологии. Им же было установлено, что ей наиболее подвержены люди пожилого возраста.
Американские исследователи подсчитали, что более 17% жителей их страны старше 40 лет страдают данным заболеванием. Около 6% из них уже перенести операцию по замене хрусталика, что позволило им забыть о катаракте если не навсегда, то на очень долгое время. По данным отечественных ученых, в нашей стране данным заболеванием страдают около 10 миллионов человек, только половина которых старше 50 лет. Ежегодно на территории России проводится более 40 тысяч операций по замене поврежденного хрусталика. Несмотря на современные методы лечения, специалисты Всемирной организации здравоохранения утверждают, что в связи с тенденцией к старению населения катаракта будет молодеть, и уже через несколько десятилетий этот диагноз может ставиться молодым людям.
Симптомы катаракты
Любые изменения в нарушении зрительного восприятия должны быть поводом для посещения офтальмолога
, поскольку специфических симптомов у катаракты на начальных этапах может не быть. Ощущение водопада перед глазами, в честь которого и названа патология, может проявить себя уже на поздних стадиях, но чем раньше вы выявите катаракту, тем легче и быстрее пройдет лечение.
Для каждой стадии характерна своя симптоматика, но можно выделить основные «тревожные звоночки»:
- Чувство двоения изображения в одном глазу, которое не проходит, даже если второй глаз закрыт. Данный симптом может проявиться на начальных этапах, но по мере развития катаракты чувство двоения исчезает;
- Световые ореолы вокруг источников освещения;
- Непроходящее чувство пелены или тумана перед глазами, которое не поддается коррекции с помощью очков или линз;
- Ухудшение ночного зрения, а также внезапно возникающие визуальные световые вспышки, которые появляются в глазах при недостатке освещения;
- Повышенная чувствительность к свету – дискомфорт могут причинять любые источники освещения;
- Быстрое ухудшение зрения;
- Проблемы с цветовым восприятием – больной начинает хуже различать оттенки, при этом особенные трудности вызывают фиолетовый и светло-синий цвета;
- Изображение воспринимается будто из-за запотевшего стекла – перед глазами все размыто;
- Сложно сфокусироваться на предметах вблизи, так как их контуры размываются.
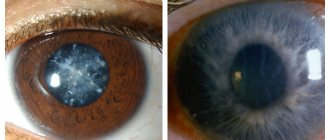
Самым ярким симптомом, не оставляющим сомнения в наличии катаракты, является просветление зрачка, который со стороны кажется молочно-белым. Но этот симптом появляется уже на поздних стадиях.
Лечение. Страницы истории
По сути, лечением катаракты медики занимались во все времена. Болезнь могла иметь другое название или считаться осложнением какого-либо заболевания, однако ее симптомы ничем не отличались от тех, что мы описали выше. Так, во времена древнегреческого целителя Гиппократа эту патологию корректировали… диетологи. Для своих целей они использовали обычную воду, вино, уксус, мед, а также желчь и кровь крупных животных. Так, например, некоторые записи врача, дошедшие до наших дней, свидетельствуют о том, что избавиться от катаракты можно с помощью добавления в свой рацион печени гиены или крокодила, а также свиной крови. Употребление такого «меню» как минимум раз в неделю позволяло снизить риск развития болезни и смягчить ее симптомы.
Шотландский врач-офтальмолог Сэр Уильям Стюарт был уверен, что использование мяса и крови животных если и способно предотвратить развитие катаракты, может повлечь за собой такие недуги, как отравление или обезвоживание организма, вплоть до летального исхода. По его мнению, наиболее действенным способом было применение препаратов йода. Один из его последователей Шон О’Лохлейн отмечал, что при введении йодидов в конъюнктивный мешок они, пускай и в небольших количествах, но проникают в хрусталик. После этого заявления йодные добавки стали широко применяться в виде глазных капель, бальзамов и даже инъекций в область вокруг глаз.
В дальнейшем в истории был зафиксирован настоящий бум предложений по коррекции данного заболевания. Одни ученые предлагали использовать для этих целей кальций. К сожалению, до наших дней не дошли материалы, содержащие информацию о том, как именно следовало его принимать. Другие считали, что «заморозить» развитие катаракты позволит цистеин — алифатическая серосодержащая аминокислота. В 20-х годах прошлого века были предприняты попытки использования гормональных препаратов и увеличенных доз витаминов. Спустя 10 лет офтальмологами было предложено использовать экстракт рыбьих хрусталиков. Однако ни одна из предложенных методик не дожила до наших дней.
Как себя вести после лечения?
Обычно в течение 4-х недель после операции необходимо закапывать противовоспалительные (стероидные и нестероидные) препараты, чаще всего это дексаметазон и индоколлир по 1-2 капле 4 раза в день, а также на протяжении 5 дней показаны инстилляции антибактериальных препаратов, чаще – флоксала или тобрекса, также по 1-2 капле 4 раза в день.
Так как время закапывания всех 3-х препаратов совпадает, мы рекомендуем делать 10-минутный перерыв между закапыванием. Мы не рекомендуем использовать комбинированные препараты — стероидные и антибактериальные (например, тобрадекс), так как сроки закапывания стериодных и антибактериальных препаратов не совпадаю.
Такие виды капель мы используем в стационарах и в особых ситуациях, когда требуется длительное использование антибиотика. До полного заживления разреза, обычно на протяжении 3-х недель, нужно особенно тщательно соблюдать правила гигиены, чтобы не вызвать инфекционный процесс.
Нельзя тереть оперированный глаз руками, спать на стороне оперированного глаза, перед закапыванием глаза нужно тщательно вымыть руки. Мы не рекомендуем умываться проточной водой.
Желательно протирать кожу век ватным тампоном, смоченным кипяченой водой комнатной температуры. Стоит также в этот отрезок времени воздержаться от занятий спортом, посещений сауны, нанесения макияжа.
И пожалуйста, помните, что вы всегда можете посоветоваться с врачом. График осмотров после операции выбирается индивидуально в зависимости от объема оперативного вмешательства и сопутствующей патологии. Дополнительную очковую коррекцию назначают не ранее чем через 3-и недели после лечения.
Коррекция заболевания сегодня
В современных аптеках можно приобрести различные лекарственные препараты, предназначенные для профилактики и лечения катаракты от различных фармацевтических компаний. Основным методом для корригирования данного заболевания по-прежнему остается консервативный, заключающийся в регулярном использовании глазных капель. Как правило, их основными ингредиентами выступают вещества, нехватка которых и обусловливает развитие недуга, например: аминокислоты, антиоксиданты, витамины РР или рибофлавин, йодид калия и другие. Широкую популярность имеют сегодня препараты: Тауфон, Вита-Йодурол, Квинакс, Цитохром, Витафакол и многие другие.
По мнению многих врачей, консервативная терапия продуктивна только в комплексе и должна включать в себя и физиопроцедуры, например: всех хорошо известный электрофорез, выполняемый с раствором цистеина. Данные манипуляции способствуют обезвреживанию различных токсинов и оберегают зрительные органы от негативного влияния излучения. Немаловажную роль в лечении катаракты играет и своевременная профилактика патологии, включающая в себя снижение основных факторов риска, а также терапию заболеваний, приводящих к ее развитию. Таковыми являются сахарный диабет, гипопаратиреоз, истощение организма вследствие длительного голодания или анорексии, а также различные инфекционные болезни, например, тиф или малярия.
Однако важно помнить, что ни одни глазные капли не способны привести к полному рассасыванию помутнений хрусталика, а их использование, скорее, можно назвать поддерживающей терапией. Если же врач-офтальмолог уже диагностировал у Вас катаракту, то следует понимать, что применение капель никак не сможет вылечить болезнь навсегда, а лишь немного затормозить необратимый процесс. Особенно это касается людей пожилого возраста, так как после 60 лет эффективность многих лекарственных препаратов утрачивает свою силу в связи с другими патологиями организма. Кроме того, многие соматические заболевания, диагностируемые в пожилом возрасте, являются противопоказаниями для применения медицинских капель.
Реабилитация
Лазерная факоэмульсификация проводится без обязательной госпитализации. Уже через пару часов после операции пациент отправляется домой. Видеть прооперированным глазом он начинает сразу, как снимает повязку — через сутки после вмешательства. В норме в течение 2-3 дней зрительные функции восстанавливаются. Однако соблюдение мер предосторожности необходимо. Пациент принимает капли, витамины, лекарственные препараты, призванные снизить риск осложнений. Какое-то время (1-1,5 месяца) запрещено водить автомобиль и переутомлять глаза.
Хирургическое вмешательство
На протяжении многих лет единственным действенным способом удаления катаракты является проведение оперативного вмешательства. Следует понимать, что если катаракта стала зрелой, как ее называют офтальмологи, то ждать, когда она рассосется сама собой, как правило, не приходится. Также ждать появления на рынке оптики инновационных лекарств нет никакого смысла, так как это только усугубит состояние. В такой ситуации путь один, и лежит он в стационар. Во время операции пораженный хрусталик, утративший свои функции, хирурги заменяют на искусственный — своеобразную прозрачную линзу, выполняющую свойственные ему функции. Бояться операционной не стоит. Согласно официальным данным, в 90% случаев операции проходят успешно и не влекут за собой тех или иных осложнений.
На сегодняшний день среди профессионалов нет единого мнения относительно того, когда именно будет продуктивнее провести операцию по удалению катаракты. Некоторые из них считают, что ей необходимо дать «созреть», а на ранних стадиях нет смысла рисковать здоровьем зрительных органов пациента и не подвергать его протезированию хрусталика. Другие же уверены, что нет никакого смысла терять драгоценное время и проводить хирургическое вмешательство следует как можно раньше. Это не только позволит снизить возможные риски, но и провести операцию с максимальной эффективностью и безболезненностью.
Операция по удалению катаракты не займет у Вас много времени. Как правило, пациент обращается в стационар накануне или в день назначенного вмешательства. Его внимательно осматривает офтальмолог, который в дальнейшем и будет проводить операцию, изучает сданные анализы и анамнез больного. Врач обязательно объяснит пациенту, что поводов для волнения нет, а во время процедуры от него потребуется только смотреть вперед себя, не мигая. За несколько часов следует отказаться от еды, а вот пить воду можно в любых количествах. В целом продолжительность операции, как правило, не превышает получаса. В крайних случаях она может выполняться час, но это зависит от индивидуальных особенностей пациента, например, повышенного давления или наличия хронических заболеваний.
Ход операции
В клинике пациенту могут дать легкий успокаивающий препарат, после чего его будут готовить к операции. Кожа вокруг глаза обрабатывается специальным бактерицидным средством во избежание попадания в разрез бактерий.
Затем пациенту делают анестезию и накрывают его стерильными салфетками, оставляя свободной только область глаза, который будут оперировать. Местная анестезия выполняется путем инъекций в области вокруг оперируемого глаза.
Это совершенно безболезненная процедура, в результате которой непроизвольные движения глазного яблока прекратятся. Это позволит врачам сделать высокоточный разрез, удалить пораженные ткани хрусталика и аккуратно имплантировать в капсулу интраокулярную линзу.
Поскольку ИОЛ сейчас делают из очень мягкого пластика, она легко складывается. Это позволяет ввести линзу на место удаленного хрусталика через микроразрез в 2 мм. Такая малоинвазивная процедура не доставляет никакого дискомфорта пациенту и способствует более быстрому восстановлению после операции.
Крайне важно соблюдать все рекомендации лечащего врача и принимать прописанные после операционного вмешательства препараты четко по предписанному графику. Это гарантирует более быстрое выздоровление и повысит шансы на успешное восстановление зрения без осложнений.
В день операции пациенту, как правило, не рекомендуется употрелять пищу начиная с полуночи. Утром можно выпить полстакана жидкости. Выполнение этой рекомендации обычно не составляет большого труда, поскольку операции проводятся в утренние часы, и в обеденное время пациент уже может поесть.
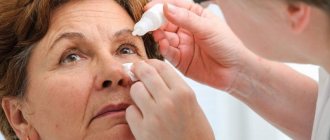
Непосредственно в хирургическом центре перед операцией пациенту закапывают глазные капли. Одни капли вызывают расширение зрачка, облегчая работу хирурга во время удаления катаракты.
Другие капли защищают глаз от инфекции, оказывают противовоспалительное действие, предотвращают послеоперационный подъем внутриглазного давления и обезболивают глаз. Конкретные назначения зависят от принятых в той или иной клинике стандартов и личных предпочтений хирурга.
Перед входом в операционную пациента переодевают в стерильную одежду, на обувь одеваются бахилы, на голову — шапочка. Это делается в целях поддержания стерильности в операционном блоке. В анестезиологическом отделении пациента осматривает анестезиолог, оценивает его общее состояние.
Пациенту измеряют артериальное давление и частоту пульса. При отсутствии противопоказаний к операции проводится адекватное анестезиологическое пособие. Оно может включать в себя внутримышечную инъекцию успокаивающего (седативного) препарата.
При решении проводить местную (инъекционную, ретробульбарную) анестезию выполняется безболезненная окологлазная инъекция обезболивающего лекарства, после чего на оперируемый глаз на 15-20 минут накладывается специальная давящая повязка.
Цель последней — обеспечить равномерное распределение лекарства вокруг глаза, сделать глаз достаточно мягким для безопасного проведения операции. Если этого требует клиническая ситуация (например, оперируется ребенок), дается общий, обычно внутривенный, наркоз.
Напротив, при оптимальных условиях со стороны глаза, хорошем общем и психологическом состоянии пациента, а также достаточной квалификации хирурга проводится исключительно капельная анестезия без единой инъекции.
Независимо от того, какой способ обезболивания будет выбран, врачи делают все возможное для того, чтобы пребывание в операционной было для пациента максимально комфортным и безболезненным.
После завершения анестезиологических мероприятий пациента проводят в операционный зал, где его укладывают на мягкий операционный стол. Пациент во время операции находится в лежачем положении.
К пальцу руки прикрепляют монитор пульса и газового состояния крови, на предплечье одевается манжета тонометра для контроля артериального давления. При необходимости устанавливается капельница для внутривенного введения лекарств.
Подготовка глаза
Кожа вокруг глаза тщательно обрабатывается антисептическими растворами, которые также закапываются в оперируемый глаз. После обработки операционного поля, операционная сестра закрывает верхнюю половину головы пациента стерильной хирургической салфеткой с отверстием для оперируемого глаза.
Таким образом закрывается и парный глаз. Атмосферный воздух свободно поступает к носу и рту пациента. Дыхание не затруднено. Эти меры снижают риск инфицирования глаза во время операции.
Во время операции, если в качестве метода обезболивания не был выбран общий наркоз, пациент находится в сознании и может разговаривать с хирургом. Однако, во время операции лучше без необходимости не разговаривать, поскольку разговор сопровождается движениями головы, сопоставимыми по объему с малыми размерами внутриглазных структур.
Пациенту нужно расслабиться, ни о чем не беспокоится и принять удобное как для самого себя, так и для хирурга положение головы. Зрительные ощущения во время операции, по словам пациентов, весьма нечеткие. Обычно пациенты видят различные вспышки света и переливы, движение теней и т.п.
Во время обычно 10-15 минутной операции лучше не двигаться и смотреть прямо на лампу операционного микроскопа. Хирург и его помощники сделают все остальное. В конце операции хирург заклеивает оперированный глаз стерильной повязкой.
Длительность
Во время факоэмульсификации — хирургического лечения катаракты — хирург удаляет помутневший хрусталик и на его место устанавливает имплантат. Эта процедура требует определенной подготовки: предварительного обследования, сдачи анализов, выявления других заболеваний.
При этом лежать в больнице нет необходимости — все манипуляции выполняются амбулаторно. Операция по удалению катаракты длится не более часа. Больше всего времени займет одновременная замена обоих хрусталиков. Лечение одного глаза занимает примерно 20-30 минут.
У профессиональных и опытных хирургов на это уйдет всего 15 минут. Время операции включает также и предварительную анестезию, которая выполняется местно путем закапывания специальных капель. Пациент находится в сознании, но не видит, что происходит на его глазах: здоровый глаз закрывается специальной салфеткой.
По завершении процедуры человек несколько часов находится под наблюдением врача. Убедившись, что не начались осложнения, его отпускают домой. Так что находиться в клинике придется не более 6-8 часов.
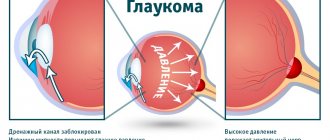
Гораздо больше времени потребуется, если удаление катаракты сопровождается другими лечебными мероприятиями на глазу. Например, когда одновременно производится лечение глаукомы и других патологий.
Экстракапсулярная экстракция
Мы неслучайно начали характеристику способов удаления катаракты именно с этого метода. Дело в том, что данная операция по удалению катаракты является самым первым видом хирургического вмешательства, который начал использоваться еще в Древнем Египте. Наиболее широко эта методика стала применяется в 60-х годах прошлого века. Она является наиболее простым способом удаления хрусталика, который не требует использования дорогостоящего оборудования. Данная операция назначается в тех ситуациях, когда у пациента довольно слабый связочный аппарат или у него была диагностирована дистрофия роговицы. Хирурги отдают свое предпочтение проведению именно данной процедуры при вторичной катаракте, обусловленной распадом линзы, а также при частичном разрыве связок или излишне узких зрачках.
Смысл данной процедуры заключается в разрезе оболочки глазного яблока с обязательным удалением хрусталика целиком. Сегодня такая категоричность и является главным минусом операции. Как Вы могли догадаться, подобный процесс влечет за собой обязательное накладывание швов, что весьма негативно сказывается на зрительных функциях. Многие пациенты впоследствии могут жаловаться своему лечащему врачу на симптомы астигматизма, а также снижение остроты зрения при попытке рассмотреть предметы на близком расстоянии. Процесс реабилитации тоже довольно продолжителен и в среднем может занимать от 4 месяцев до полугода.
Несмотря на существенные недостатки, удаление катаракты таким образом имеет определенные преимущества. Так, например, проведение экстракапсулярной экстракции возможно даже в самых запущенных случаях, например, при твердом хрусталике или наличии сопутствующих офтальмологических заболеваний. Помимо прочего, после данной процедуры хирургам удается сохранить заднюю капсулу, что существенно снижает риск выпадения стекловидного тела в переднюю камеру. За счет того, что операция может быть проведена без применения дорогостоящих инструментов, существенно снижается ее стоимость. Это является несомненным достоинством для многих людей.
Причины возникновения вторичной катаракты
Исследования ученых пока не позволяют установить точных причин, которые способствуют проявлению данного заболевания. В процессе развития помутнения задней капсулы хрусталика происходит активное разрастание эпителия, которое локализуется на ее поверхности. В связи с этим происходит помутнение зрения, пациент плохо различает предметы, будто смотрит через загрязненные контактные линзы или очки.
Эти процессы совершенно не связаны с ошибкой врача во время операции. Появление вторичной катаракты связано именно с реагированием организма на клеточном уровне, когда эпителий превращается в функционально неполноценные волокна, неправильной формы, теряющие свою прозрачность. Также помутнение может быть вызвано фиброзом капсулы.
Интракапсулярная экстракция
Представленная операция на сегодняшний день используется в хирургической практике не так часто. Как правило, офтальмологи назначают ее только в тех ситуациях, когда нет возможности провести экстракапсулярную экстракцию, о которой мы говорили выше. Применение этого метода в хирургической офтальмологии исключает возможные осложнения, возникающие при экстракапсулярной экстракции, однако увеличивает шанс выпадения стекловидного тела. Главное отличие интракапсулярной экстракции заключается в удалении ставшего мутным хрусталика вместе со всей капсулой. Обычно она применяется только в тех ситуациях, когда пациенту была диагностирована посттравматическая катаракта, при которой дальнейшее сохранение капсульного мешка не представляется возможным.
Данная операция по удалению катаракты может иметь множество осложнений. Так, например, в некоторых случаях у пациента образуется реактивное воспаление, напрямую зависящее от причин возникновения заболевания, а также расстройств гемодинамики и иммунитета. Нередко последствием становится и кровотечение, а также макулярный отек. Нельзя исключать и возникновение транзиторной гипертензии глаз, которая связана с изменением офтальмотонуса до операции, а также со значительным повреждением дренажной системы глаза. Терапия подобных явлений, как правило, проводится комплексно в стационаре. Врач может назначить бета-адреноблокаторы и мидриатики короткого действия, противовоспалительные препараты.
Преимуществом интракапсулярной экстракции можно назвать ее малую травматичность и довольно короткий период реабилитации. Несмотря на возможные осложнения, перечисленные выше, не стоит забывать, что она назначается при наиболее серьезных травмах зрительных органов, при которых полностью исключить побочные действия пока что не представляется возможным. Если врач-офтальмолог назначил Вам именно эту операцию, то прежде, чем ее провести, Вам будут назначены множество анализов, а также дополнительные методы исследования.
Ультразвуковая факоэмульсификация
Представленная операция по удалению катаракты относится к наиболее современным методикам хирургического вмешательства. Впервые она была применена около 40 лет назад и считается на сегодняшний день «золотым стандартом» лечения данной патологии. Ультразвуковую факоэмульсификацию принято считать по-настоящему совершенным методом, так как он практически не оставляет риска возможных осложнений. Согласно статистическим данным, побочные действия отмечаются только в 1% случаев. Как правило, некоторые пациенты могут жаловаться на воспаления, светобоязнь, покраснения зрительных органов, а также отек роговой оболочки глаза.
Операция, как правило, проводится на ранних стадиях, за счет чего протекает для пациента гораздо легче. Нет никакой необходимости ждать того момента, когда катаракта созреет полностью и, при этом продолжать утрачивать зрительные функции. Достоинством ее проведения можно назвать и простой восстановительный период, который может с легкостью осуществляться прямо у Вас дома. После вмешательства оперирующий Вас хирург назначит набор глазных капель, которые позволят сократить период реабилитации и исключить пребывание в больничном стационаре.
Ультразвуковая факоэмульсификация не травматична и не требует обязательного зашивания разрезов, сделанных во время ее проведения. Дело в том, что они настолько незначительны по своим размерам, что способны ликвидироваться самостоятельно. Еще одним плюсом удаления катаракты таким образом является отсутствие необходимости в общем наркозе. Как правило, для ее проведения достаточно местной анестезии. Чаще всего применяется капельный метод, благодаря применению которого пациент начинает хорошо видеть уже спустя час после окончания процедуры. Уже на следующий день после операции большинство людей отмечают хорошее цветовосприятие и желание вернуться к осуществлению повседневной деятельности.
Диагностика катаракты
Для диагностирования катаракты на ранних стадиях необходимо пройти комплексное обследование у офтальмолога. Врач должен определить остроту и поле зрения, измерить внутриглазное давление, выполнить ряд процедур, необходимых для исследования сетчатки и зрительного нерва.
Степень зрелости катаракты офтальмолог может определить с помощью щелевой лампы. При необходимости больному будут назначены дополнительные обследования, необходимые для выявления сопутствующих заболеваний.
Чем раньше будет выявлена катаракта, тем меньше времени и сил понадобится на восстановление зрения! Поэтому обращайтесь к офтальмологу, как только заметите любые изменения в собственном зрении. Если изменения не наблюдаются, просто посещайте специалиста для профилактического обследования
один раз в год.
Лазерная факоэмульсификация
Последняя в нашей статье, но никак не последняя по своему значению, — лазерная факоэмульсификация. Несмотря на то, что именно данная операция является на сегодняшний день наиболее современной, она пока что не так популярна, как представленная нами ранее. По мнению ученых, причиной этого является повышенная сложность процедуры, требующей от врача максимального уровня сосредоточенности. Кроме того, в нашей стране далеко не в каждой офтальмологической клинике имеется необходимое оборудование. Его довольно высокая стоимость делает удаление катаракты лазером недоступной для многих клиник и пациентов. Несмотря на это, и врачи, и исследователи в области оптометрии уверены, что будущее в лечении катаракты именно за этой процедурой.
Как известно, работа с лазером отличается безусловной точностью, что и является главным преимуществом данной процедуры. С его помощью хирургу удается устранить малейшие частички поврежденного хрусталика, что позволяет полностью исключить вероятность повторного развития заболевания и других распространенных осложнений. Фемтосекундный лазер воздействует на клетки хрусталика точечно, что уберегает задний слой эпителия от повреждений. Осложнений после такой процедуры гораздо меньше, чем при любых других методиках. Разрезы выполняются с максимальной точностью, а окружающие ткани не удается травмировать. Проводится данный вид операции без госпитализации. Спустя пару часов после ее проведения пациент может отправиться домой. Известно, что прооперированным глазом он начинает видеть сразу же после проведения процедуры.
Лазерную методику корригирования катаракты по праву можно назвать наиболее безопасной для пациентов. Риск развития осложнений, как правило, не превышает 0,1%, что в 15-20 раз меньше, чем при хирургическом лечении ультразвуковым факоэмульсификатором. Среди осложнений чаще всего отмечаются появления кровотечений, смещение искусственного хрусталика, отслоение сетчатой оболочки глаза. Некоторые пациенты могут жаловаться на повышение внутриглазного давления и развитие вторичной глаукомы. Помните, что выполнение рекомендаций врача и соблюдение гигиены зрения, — это лучший способ избежать любых осложнений.
Показания
Лечение катаракты лазером обладает большей действенностью и большими возможностями. В отличие от ультразвуковой хирургии этот способ позволяет работать с любой стадией катаракты, в том числе и с затвердевшим хрусталиком. Лазер разрушает плотное ядро, делая возможным его извлечение через крошечный разрез. Назначают эту процедуру, в первую очередь, если в глазных средах обнаружено затвердение, которое совершенно нечувствительно к ультразвуковому воздействию. С помощью лазера эти манипуляции возможны. Мало того, они проводятся за короткий срок без каких-либо последствий для здоровья человека. Назначают эту процедуру и при обычных показаниях к хирургическому лечению катаракты:
- перезрелая катаракта;
- набухающий хрусталик;
- катаракта, осложненная глаукомой;
- вывих и подвывих хрусталика.