Прогрессирующая близорукость: причины
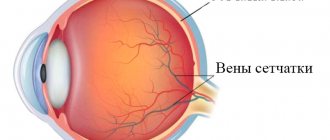
Развивается эта глазная патология обычно в детском возрасте. Она бывает врожденной, наследственной и приобретенной. Часто признаки близорукости начинают проявляться с началом школьного обучения, когда резко возрастают зрительные нагрузки. Зрение в этом случае ухудшается почти всегда при имеющейся наследственной предрасположенности. Основной фактор, влияющий на развитие близорукости, — чрезмерно вытянутое по переднезадней оси глазное яблоко. Световые лучи, попадая в глаз и преломляясь через оптические среды, затем фокусируются не на сетчатке, а в области перед ней, из-за чего удаленные объекты кажутся размытыми и нечеткими.
Что такое прогрессирующая близорукость?
При стандартном течении миопии, если пациент использует правильные средства коррекции, оптическая сила глаз может оставаться на том же уровне или снижаться не более 0,5-1 D в год. Однако при прогрессировании миопии отмечается ухудшение зрения более чем на 1 диоптрию в год. Такая ситуация очень опасна, так как неизбежно приведет к потере зрения. Кроме того, в случае быстро развивающейся близорукости происходят нарушения в глазных структурах. Может начаться отслоение сетчатки, помутнеть стекловидное тело.
Падение зрения может быть довольно стремительным: его качество может ухудшаться на несколько диоптрий в год. В этих случаях средства коррекции уже не помогают, так как они не способны остановить патологический рост глазного яблока. При значительной минусовой оптической силе глаза устают от контактных линз и тем более от очков. В таких ситуациях выход только один — хирургическая операция.
Отзывы родителей
Марина, 37 лет. Моей дочери сейчас 12 лет. Зрение начало падать еще в то время, когда она только пошла в школу. Сейчас оно составляет -6 диоптрий. Мы обратились к офтальмологу, чтобы он выполнил операцию, которая может остановить прогресс заболевания. После проведения склеропластики зрение дочери осталось держаться на том же уровне, с тех пор прошел уже 1 год. Поэтому я рада, что мы своевременно обратились к врачу за помощью.
Олег, 31 год. Нашему ребенку уже 14 лет. С 8 лет он ходит в очках. Зрение начало ухудшаться еще в детском саду, примерно в 5-6 лет. Сначала мы пользовались консервативным лечением, применяли физиопроцедуры, лекарства, аппаратную терапию. Но ни один из этих методов не помог. Тогда офтальмолог посоветовал нам провести склеропластику. Реабилитационный период после процедуры прошел быстро. Сейчас зрение перестало снижаться, чему мы очень рады.
Причины развития прогрессирующей близорукости в детском возрасте
Родителям, имеющим сильную степень миопии, следует быть внимательным к состоянию зрения своих детей, так как они относятся к группе риска по наследственному фактору. На прогрессирование близорукости могут оказывать влияние следующие причины:
- Длительная и напряженная работа с мелкими предметами на близких расстояниях, а также неконтролируемое времяпровождение с гаджетами и за компьютером.
- Нарушение организации рабочего места: неправильная высота стула, недостаточное освещение, неверно установленный монитор.
- Недостаток полезных для глаз и общего состояния витаминов и микроэлементов.
- Гормональные изменения в подростковый период.
- Травмы органов зрения.
- Перенесенные тяжелые инфекционные заболевания.
Если близорукость уже была диагностирована ранее, то обнаружить ее прогрессирование сразу не представляется возможным, а тем временем глазные структуры могут значительно пострадать. Вот почему необходимо проверять остроту зрения минимум раз в полгода. Врач сможет заметить наступившие изменения и принять соответствующие лечебные меры. Если даже ребенку до этого не был поставлен диагноз «миопия», родителям следует обращать внимание на поведение малыша. Дети сами еще не в состоянии объяснить, что они испытывают, а ребята постарше могут намеренно скрывать факт ухудшения зрения, так как не хотят носить очки или же боятся, что им запретят сидеть за компьютером.
Какие способы используют, чтобы остановить прогрессирование близорукости?
В детском возрасте запрещены многие виды хирургических вмешательств, в том числе и на органы зрения. Так, до 18 лет противопоказана лазерная коррекция, некоторые другие операции. Единственным способом, который допустим для предотвращения ухудшения зрения, является операция склеропластики. Это надежный и эффективный способ остановки прогрессирования миопии.
Сегодня существует несколько видов этого хирургического вмешательства, различающиеся типом применяемых материалов и способом их внедрения. Склеропластика проводится под общей или местной анестезией, время операции занимает от 30 до 50 минут. Ее суть в укреплении склеральной области глаза путем наложения пластин либо введения в глазное яблоко специального геля, который, склеиваясь с тканями склеры, не позволяет ей менять свою форму и растягиваться.
Операция проходит в режиме одного дня. Уже к вечеру можно самостоятельно покинуть лечебное заведение.
Вероятные риски у детей
Операция по остановке прогрессирования миопии редко вызывает осложнения, так как относится к малотравматичным операциям. Однако это достаточно масштабное оперативное вмешательство, поэтому определенные риски все-таки есть. В их числе: Смещение трансплантата — может возникнуть из-за недостаточной фиксации укрепляющих пластин. Оно характеризуется покраснением глаз и ощущением инородного тела в нем. Устранить эту проблему поможет повторная коррекция близорукости. Аллергия — возникает в незначительном количестве случаев. Чтобы купировать процесс, используют противовоспалительные и антигистаминные средства. Если эффект недостаточен, то выполняют повторную операцию, в ходе которой производится замена материала. Отторжение трансплантата — происходит примерно в 3% случаев. Проблему исправляют повторной операцией, во время которой производится замена трансплантата.
Кому назначают операцию?
Процедура рекомендуется к проведению детям и подросткам от 8 лет, если у них отмечается ухудшение зрения более чем на 1 диоптрию в год, начиная от степени минус 4 диоптрии и выше. В этот период как раз происходит активный рост глазного яблока по переднезадней оси, а склеропластика позволяет затормозить этот процесс. После проведения процедуры увеличивается число сосудов, кровоснабжение глазного яблока улучшается. Однако остроту зрения склеропластика не восстанавливает — для этого нужна лазерная операция, которую можно сделать только по достижении 18 лет при отсутствии противопоказаний.
Склеропластика проводится под общей или местной анестезией, время процедуры занимает от 30 до 50 минут. Для этого не требуется ложиться в больницу. Уже через некоторое время после склеропластики можно самостоятельно покинуть клинику.
Операция также может быть назначена женщинам с высокой степенью миопии, если они хотят родить естественным способом. После ее проведения снижается риск отслойки сетчатки во время родового процесса.
Показания и противопоказания
Склеропластика глаз, также как и любой другой вид хирургического вмешательства, назначается только в том случае, когда другие (щадящие) терапевтические методы бессильны помочь.
Операция склеропластика показана:
- при активном патогенезе миопии, т.е. при падении зрения на одну и более диоптрию за год;
- если острота зрения находится в пределах от -4 до -6 диоптрий;
- в случае интенсивного роста глазного яблока в продольном направлении;
- близоруким женщинам (зрительная острота -5/-6 диоптрий), планирующим беременность.
Однако есть причины, по которым склеропластика противопоказана, а именно:
- детский возраст до 7 лет, поскольку естественный рост зрительных органов может спровоцировать рецидив офтальмонарушения;
- истонченная склеральная оболочка (явление дистрофии);
- наличие острых воспалительных или инфекционных процессов;
- имеющиеся заболевания глаз;
- аллергия на препараты, используемые в лечении;
- психоэмоциональные расстройства.
Подготовка к склеропластике
Перед проведением операции назначается обследование ребенка у педиатра и офтальмолога, проводится сбор необходимых клинических анализов. Далее осуществляется полное диагностическое исследование глаз, в которое включены:
- проверка остроты зрения с помощью специальных таблиц;
- биомикроскопия — процедура с использованием щелевой лампы, позволяющая детально оценить состояние переднего отрезка глаза (хрусталик и роговицу), а также исключить воспалительные процессы;
- рефрактометрия дает возможность определить объективную рефракцию органов зрения;
- эхобиометрия позволяет измерить ось глазного яблока, глубину передней камеры, толщину хрусталика.
Педиатр после изучения анализов крови дает разрешение либо отказ на проведение склеропластики. В день операции нужно полностью исключить еду и питье.
Как подготовиться к операции?
Операция проводится в амбулаторных условиях, анестезия выполняется каплями либо может использоваться общий наркоз. Обычно всего лишь спустя пару часов пациент отправляется домой. Длительность операции составляет всего 30-50 минут.
Внимание! На длительность периода восстановления могут повлиять такие факторы как возраст ребенка, тип выполняемой операции, степени тяжести заболевания и т. д.
Проведение операции
Подготовка к проведению склеротерапии заключается в общем офтальмологическом осмотре, оценке состояния ребенка педиатром, проведении ряда исследований. После этого производятся биомикроскопия глаза, рефрактометрия и эхобиометрия. Окончательное решение о возможности проведения оперативного вмешательства выносит педиатр, основываясь на ряде лабораторных исследований (анализов на ВИЧ, гепатит С, показателей мочи и крови и т. д.). Также потребуется сдать электрокардиограмму и сделать флюорографию.
ЭКГ
В тот день, когда будет проводиться склеропластика, ребенка нельзя кормить и поить. В ряде случаев может быть назначен прием успокоительных или антигистаминных препаратов.
Какие виды склеропластики бывают?
Эта операция хорошо изучена в медицинской практике и имеет малый процент осложнений. Склеропластика бывает трех разновидностей, которые различаются по типу используемых материалов, а также по способу их введения и крепления к задней стенке глаза:
- упрощенная;
- простая;
- сложная.
Упрощенная склеропластика. В ходе этой процедуры делается небольшой разрез в глазном яблоке, затем через него с помощью шприца вводится специальный стерильный гель (биополимерный, синтетический или натуральный). По прошествии некоторого времени биологическая масса застывает, склеиваясь со склерой, и препятствует ее дальнейшему растяжению.
Простая склеропластика (по Пивоварову). В склере врач выполняет 4 надреза, затем под нее вводятся лоскуты размером 0,5-1 см. Лоскуты могут быть выполнены из металлопластика, силикона или донорской склеры. Затем на конъюнктиву накладываются швы. Некоторое время спустя лоскуты спаиваются с наружной оболочкой, способствуя укреплению задней стенки и препятствуя дальнейшему растяжению склеры. По прошествии нескольких месяцев в лоскуты прорастают кровеносные сосуды, и это способствует лучшему кровоснабжению заднего полюса глаза.
Сложная склеропластика (по Снайдер-Томпсону). Для ее проведения врач делает 5-7 мини-разрезов на склере. Также временно рассекаются глазодвигательные мышцы, и заранее подготовленный биологический материал вводится в надрезы. Затем на конъюнктиву накладываются швы. Врачи выделяют сложную склеропластику в отдельную категорию. Это масштабное оперативное вмешательство, во время которого укрепляющая пластина должна быть помещена в непосредственной близости от желтого пятна и зрительного нерва. Для этого длинный лоскут вводится за глазное яблоко и подшивается к склере, препятствуя ее дальнейшему растяжению.
Какой вид склеропластики назначить, решает специалист в зависимости от степени миопии, скорости ее прогрессирования, индивидуальных особенностей глаз, возраста пациента.
Техника выполнения
В ходе операции применяют трансплантат — специальный склеропластический материал, получаемый из биологических тканей или синтетическим путем, который предварительно подвергают многоступенчатой обработке и очистке. Трансплантат постепенно либо замещается, либо прорастает новообразованной соединительной тканью. В результате формируется единый комплекс «склера-трансплантат», повышающий биомеханическую устойчивость оболочек глаза, что и обеспечивает стабилизирующий эффект данного хирургического вмешательства. Подробнее о видах склеропластики
Послеоперационный период
После склеропластики нужно находиться в состоянии покоя два-три часа, затем производится осмотр глаз хирургом. При отсутствии воспаления пациент выписывается домой. Реабилитационный период составляет от 15 до 30 дней (в зависимости от вида склеропластики). Первые несколько суток рекомендовано использование защитной повязки на глаза, менять которую необходимо каждый день. После того, как она снята, нужно провести двухнедельный курс с использованием антибактериальных и противовоспалительных капель. После завершения восстановительного периода необходимо показаться врачу. Он осмотрит глаза, чтобы убедиться в том, что они зажили хорошо и не возникло дополнительных проблем.
Возможные осложнения
Как и при любом оперативном вмешательстве, после проведения склеропластики могут возникнуть негативные последствия. Вообще в хирургии эта операция является одной из самых безопасных, почти не имеющей осложнений. Однако риск никогда не исключен. Например, у ребенка или взрослого может произойти аллергическая реакция на укрепляющий материал, даже если он биологического происхождения, не говоря уже о полимерных компонентах — для органов зрения они в любом случае чужеродны.
Иногда случается так, что лоскуты недостаточно плотно спаиваются с задней стенкой глазного яблока, поэтому могут сместиться в дальнейшем. Внешне это может выглядеть как опухоль под конъюнктивой. В такой ситуации проводится повторная процедура для подшивания лоскута или удаления некорректно закрепленной части. В целом склеропластика является безопасным и проверенным способом приостановления прогрессирующей близорукости у детей от 8 до 16 лет, когда другие способы оперативных вмешательств на глазах в этом возрасте запрещены.
Реабилитация
После завершения операции начинается реабилитационный период. Во время него необходимо придерживаться следующих правил:
- использование всех медикаментозных средств, которые назначил врач (обезболивающие, противовоспалительные, антибактериальные капли, которые наносятся под стерильную повязку);
- периодическая смена стерильной повязки, которую необходимо держать на глазу в течение нескольких дней;
- снижение нагрузки на глазные яблоки с помощью отсутствия просмотра компьютера, телефона, телевизора и других электронных средств, а также чтения книг;
- ношение солнцезащитных очков на улице, чтобы снизить нагрузку на глаза от действия ультрафиолета;
- запрещается загорать под открытыми солнечными лучами, посещать солярий, сауну, баню в течение 1 месяца после операции, чтобы устранить риск образования кровотечений и кровоизлияний;
- запрет на занятие активной физической деятельностью, чтобы не произошло разрыва ткани или полного устранения эффекта от процедуры;
- запрет на использование косметики для лица на весь период реабилитации.
К врачу необходимо явиться через несколько дней после операции, а также через 1 и 3 месяца. В этот период он будет осматривать глазное яблоко, выявляя наличие или отсутствие эффекта от операции. Если она прошла успешно, ткани глаз будут постепенно заживать, зрение перестанет падать.
Для проверки функции зрения необходимо являться к врачу каждые 6 месяцев.
Чего нельзя делать после склеропластики
Необходимо беречь глаза после склеропластики, соблюдая осторожность в действиях и не подвергая их чрезмерным нагрузкам минимум в течение двух недель.
Так, нужно отменить посещения бассейна, сауны, спортивные тренировки, вообще любую физическую активность. Целесообразно будет ограничить просмотр телепередач, времяпровождение с гаджетами и перед компьютером, чтобы не допустить сильного напряжения глаз.
После операции склеропластики в течение двух лет нужно воздерживаться от слишком тяжелых физических нагрузок — например, силовых видов спорта. Лучше поостеречься также командных игр со снарядами (с мячом, шайбой), чтобы исключить риск их попадания в глаза.
Что происходит после операции
Через два часа после проведения операции хирург проводит осмотр пациента. Если осложнений замечено не было, его отпускают домой. Реабилитация продолжается 4 недели. Несколько суток пациент вынужден носить асептическую повязку, которую необходимо регулярно менять. После ее снятия лечение продолжается с помощью капель с противовоспалительным и антибактериальным действием. Также необходимо соблюдать щадящий режим, который подразумевает отказ от физических нагрузок, посещения бассейнов, длительного просмотра телевизора и чтения. Кроме того, от тяжелых физических нагрузок и занятий спортом следует воздерживаться на протяжении двух лет после проведения операции. Стоит отметить, что операция призвана остановить прогрессирование миопии, но никак не улучшить зрение. Поэтому не стоит прекращать лечение близорукости и отказываться от очков и линз.
Противопоказания к проведению склеропластики
Несмотря на то, что данная процедура разрешена к проведению даже в детском возрасте, она имеет также ряд противопоказаний к проведению. Рассмотрим их подробнее.
- Склеропластика запрещена детям, не достигшим 8 лет. Так как глазное яблоко в этот период растет довольно активно, то есть риск рецидива миопического процесса.
- Если склера слишком тонкая, то существует риск ее существенного повреждения.
- Имеющиеся рубцы на поверхности зрительных структур могут стать препятствием для равномерного присоединени укрепляющих полосок.
- Обострение текущих хронических заболеваний, например, сахарного диабета, сердечной недостаточности и прочих, также может стать причиной ухудшения состояния пациента во время операции.
- При наличии бактериальных или вирусных недугов склеропластику тоже лучше отложить до выздоровления. В это время общий иммунитет снижен, что может помешать эффективности реабилитационного периода.
- Присутствие офтальмологических заболеваний также является серьезным противопоказанием к проведению операции склеропластики. При имеющемся кератите, конъюнктивите, увеите и прочих патологиях может развиться сильное воспаление внутриглазных тканей — эндофтальмит.
Если препятствие является временным (обострение хронической болезни, глазные воспаления), то операция может быть назначена по прошествии двух недель после выздоровления. При выявлении у пациента аллергических реакций вопрос о целесообразности проведения операции должен решаться индивидуально. В большинстве случаев склеропластику проводят после проведения аллергопроб на материалы, используемые при хирургическом вмешательстве.
Врачи постоянно напоминают нам о том, какое важное значение имеет ранняя диагностика любого заболевания, от этого во многом зависит успешный результат лечения. Задача родителей — внимательно относиться к состоянию зрения своего ребенка, особенно при наличии генетических патологий или наследственного фактора. Регулярные осмотры у офтальмолога должны стать нормой в данной ситуации. При использовании средств очковой или контактной коррекции следует также проводить проверку остроты зрения раз в полгода, чтобы убедиться в их соответствии оптической силе глаз. Помните, наше здоровье во многом зависит от нашего внимательного к нему отношения.
Команда MagazinLinz.ru
Отзывы пациентов о результатах процедуры
Средняя цена вмешательства для одного глаза варьируется от восемнадцати до двадцати тысяч рублей. Основная часть пациентов, перенесших склеропластику, утверждает, что операция помогла им вернуться к привычной жизни. Многие из них не могли спокойно перемещаться по комнате, поскольку миопия стремительно прогрессировала. Им всегда и везде требовались очки.
Большинство пациентов отмечают тот факт, что процедура не вернула им зрение, но приостановила его падение. А для многих людей это было первым шагом к полному восстановлению остроты глаз.