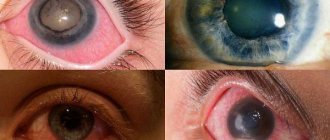
Что такое глаукома
Глаукома — заболевание, приводящее к повреждению оптического нерва. При этом появляются слепые пятна в периферии. Повреждение нервных волокон носит необратимый характер.
Патологическое состояние длительное время остается незамеченным. Первые признаки появляются на поздних стадиях заболевания, когда происходит ухудшение зрительного восприятия.
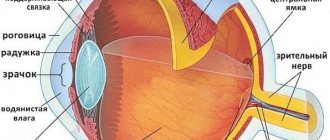
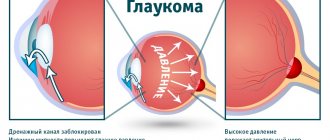
Основная причина — повышение внутриглазного давление, которое обусловлено дисбалансом между образованием и оттоком жидкости внутри глаза. Это прозрачная жидкость, образованная цилиарным телом, содержащая питательные вещества и вещества для иммунной защиты. Она проходит через угол камеры, анатомическую структуру, состоящую из роговицы и радужной оболочки.
Если образуется больше воды, чем может стекать, давление в передней глазной камере увеличивается. Повышенное внутриглазное давление приводит к нарушениям кровообращения нервных клеток, в результате чего они повреждаются.
Симптомы заболевания:
- головные боли;
- скотомы;
- поле зрения сужается дугообразно из периферии внутрь;
- радужные круги вокруг ярких источников света;
- проблемы с координацией и ориентацией в пространстве.
Внезапный приступ глаукомы приводит к резкому повышению ВГД, прерывает кровоснабжение глаза и вызывает слепоту. Внутриглазное давление и, следовательно, кровоснабжение нервных клеток должны быть нормализованы как можно скорее.
Характеристика стадии II
Развитая (или II) стадия глаукомы имеет тоже характерные признаки, которые определяются при исследованииполя зрения . При этом происходит сужение более чем на 10° периферического поля зрения . Процесс может развиваться с назальной стороны или распространяться концентрически.
Больной может предъявлять жалобы на постепенное ограничение поля зрения, которое двигается от зоны, расположенной со стороны носа, к центральной части. Этот процесс обусловлен трофическими нарушениями в зрительном нерве, которые происходят в результате нарастания внутриглазного давления .
Повышение давления препятствует нормальной циркуляции крови в сосудах глаза. От чего в первую очередь страдает зрительный нерв. Из-за нарушения клеточного метаболизма и недостатка кислорода увеличивается клеточный апоптоз. Часть клеток отмирает и не восстанавливается.
При глаукоме происходит сужение зрения на на 10° периферического поля зрения
Еще одной признанной теорией возникновения глаукомной оптической нейропатии является теория механического воздействия. В результате давления внутриглазной жидкости происходит прогиб решетчатой пластинки в преламинарном отделе головки зрительного нерва. Через пластинку проходит пучок нервных волокон. При прогибе пластинки происходят деформация канальцев решетки, механическое сдавливание аксонов крупных М-клеток ганглия и в результате — нарушение их проводимости.
II стадия глаукомы характеризуется началом атрофии нервных волокон на уровне решетчатой пластинки. Когда снижается, а затем и вовсе прекращается транспорт питательных веществ к аксонам нервных клеток — от терминалов к телу — включается механизм запрограммированной смерти (апоптоз). В результате выделяются токсические вещества, которые поражают все большее количество находящихся рядом клеток, расширяя сферу гибели.
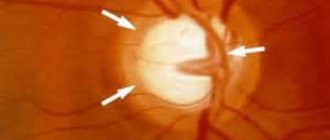
При прогрессировании центральной эскавации, которая стремится к краю ДЗН, наблюдается постепенное и неравномерное сужение неврального кольца. Отмечается глаукоматозная скотома — увеличение и деформация границы слепого пятна, с которым постепенно сливаются дугообразные скотомы. На II этапе развития глаукомы продолжают нарастать процессы:
- нарушения оттока внутриглазной жидкости;
- повышается внутриглазное давление , достигая показателей выше толерантных для глазного нерва;
- прогрессируют процессы гипоксии и ишемии тканей головки зрительного нерва;
- проявляется глаукомная оптическая нейропатия;
- начинается апоптоз ганглиозных клеток сетчатки.
Разделение течения патологического процесса на II и III стадии условно, так как их выраженность значительно варьирует, в зависимости от индивидуальных особенностей и формы глаукомного процесса. Однако II этап оказывает непосредственное влияние на формирование III стадии.
Здоровый глаз от больного глаукомой отличается патологическими процессами в нем
Что характерно для III стадии?
Далеко зашедшая (или III) стадия процесса деградации зрительного нерва продолжает процесс предыдущей стадии. Продолжают нарастать процессы разрушения клеток головки зрительного нерва, увеличивается прогиб решетчатой пластинки и, соответственно, растет эскавация ДЗН, приближаясь к краю диска. Невральное кольцо полностью исчезает — отмечается краевая субтотальная эскавация.
Зона снижения периферического зрения расширяется, достигая в отдельных сегментах границы, всего на 15° удаленной от точки фиксации (наивысшая точка остроты зрения , расположенная на верхушке «холма» зрения). Особенно быстро сужается поле в верхненосовом сегменте. Если поначалу этот процесс приостанавливался при нормализации внутриглазного давления , то глаукома стадии III характеризуется нарастанием скорости потери зрения. Больной о зрения , так, словно смотрит через постепенно сужающуюся трубку.
Далеко зашедшая глаукома выражается в увеличении размера глазного яблока. При исследовании видны резко перегибающиеся через край ДЗН ретинальные сосуды. Ретинальный отек достигает крайней степени, что заметно по расширению диаметра слепого пятна. Продолжаются деструкция ганглиозных клеток и изменение цвета диска зрительного нерва. Диск приобретает выраженный серый, а иногда и аспидно серый оттенок (в норме он розового цвета). Сосудистый пучок смещается. Височный край ДЗН становится более крутым и «подрытым».
Степени
Условно выделяют 4 стадии глаукомы. При их определении оценивают состояние оптического нерва.
Начальная степень
Периферическое зрение не изменяется. При данном типе глаукоме есть небольшие изменения в парацентральных отделах поля зрения. На начальной стадии отсутствует какие-либо признаки. Экскавация диска зрительного нерва расширена.
Развитая степень
Данный вид патологии характеризуется сужением парацентрального отдела на 10 градусов в верхнем или нижнем носовом квадранте. Углубление в месте выхода нерва в соединительную ткань имеет краевой характер и расширено.
Далекозашедшая стадия
Границы поля зрительного восприятия сужены на 15 градусов или больше. Наблюдается субтотальная экскавация диска оптического нерва.
Такие изменения наступают через несколько лет развития болезни. Зрительный нерв значительно поврежден, выпадают определенные зрительные зоны. Отсутствие лечения угрожает слепотой.
Терминальная стадия
Сохранить зрительное восприятие невозможно. Терминальная степень глаукомы — неизлечима. Наблюдается атрофирование оптического нерва, появляется боль, носящая распирающий характер и распространяющаяся на всю области головы.
Данная стадия характеризуется полной потерей остроты и поля зрения. У пациента остается только светоощущение. То есть зрительный анализатор воспринимает свет и различные степени его яркости, но не видит предметы, лица и цвета.
Классификация глаукомы
Glaucoma classification The necessity to make alterations in the glaucoma classification passed in Russian federations in accordance with modern data was resoluted on the VII congress of ophthalmologist of Russia. The authors propose to classify glaucoma by the origin – on primary, secondary and associated with defects of ontogenesis; by the patient age – on congenital, infant, juvenile and adult glaucoma; by the mechanism of IOP increasing – on closure angle, open angle, mixed, with goniodisgenesis, pretrabecular block and intrascleral block; by the IOP level – on hypertensive and normotensive; by the optic nerve head damage – on beginning, advanced, far advanced and terminal; by the type of disease trend – on stabilized and unstabilized. All clinical glaucoma forms are united into next groups: (1) primary congenital glaucomas, (2) congenital glaucomas associated with defects of ontogenesis, (3) primary open angle glaucomas of adults, (4) primary closure angle glaucomas, (5) secondary glaucomas. В резолюции VII съезда офтальмологов России отмечен значительный прогресс в изучении патогенеза и клиники глаукомы и предложено внести изменения в ее классификацию. Цель настоящей статьи заключается в изложении нашего подхода к этой проблеме. История вопроса Первая классификация глаукомы, предложенная A. Graefe в 1857 г., основывалась на клинических симптомах [11]. Он разделил глаукому на острую воспалительную и хроническую. Graefe описал также амавроз с экскавацией зрительного нерва, который позднее Donders (1862) назвал простой глаукомой. Течение глаукоматозного процесса Graefe разделил на 4 стадии: продромальную, развитую, абсолютную и дегенеративную. В последующие годы классификация Грефе–Дондерса неоднократно изменялась. Здесь нет возможности рассмотреть все предложенные классификационные схемы. Можно выделить в них две основные тенденции: постепенный переход от классификаций клинического характера к патогенетическим и от статичной схемы к динамической. Приоритет патогенетической классификации глаукомы принадлежит O. Barkan (1938), который, основываясь на результатах гониоскопии, выделил два типа глаукомы – узкоугольную и широкоугольную [8]. В последующем классификация Баркана была терминологически изменена: глаукому стали делить на закрытоугольную и открытоугольную. B. Becker и R. Shaffer (1961) в основу своей классификации [9] положили местные механизмы,, отвечающие за повышение внутриглазного давления (ВГД). Авторы делят глаукому (первичную и вторичную) на 4 основные группы: глаукома закрытого угла, открытого угла, комбинированная и врожденная (с дисгенезом угла передней камеры). Наиболее полно переход от статичной классификации глаукомы к динамической был осуществлен Б.Л. Поляком [5]. В его классификации, одобренной Всесоюзной конференцией по глаукоме в 1952 г., предусматривалось деление глаукомного процесса не только по клинической форме (простая и застойная), но и по стадии его развития (по изменению поля зрения и ДЗН) и состоянию компенсации ВГД. Главное достоинство классификации Б.Л. Поляка заключается в том, что с ее помощью можно следить за динамикой глаукомного процесса и своевременно вносить коррективы в лечебные назначения. По заданию правления Всесоюзного общества офтальмологов А.П. Нестеровым и А.Я. Буниным [3] была разработана новая классификация первичной глаукомы, которая была одобрена III Всероссийским съездом офтальмологов (1975), Пленумом правления Всесюзного научного общества офтальмологов (1976) и утверждена МЗ СССР. Эта классификация хорошо известна офтальмологам России и стран СНГ, использующих ее в своей практике. Оригинальный вариант патогенетической классификации глаукомы предложил М.М. Краснов [2] в 1970 г. Автор выделяет гиперсекреторную и ретенционную формы первичной глаукомы. Ретенционная форма, связанная с нарушением оттока водянистой влаги из глаза, может быть трех видов: ангулярная, трабекулярная и интрасклеральная. С.Н. Федоров [7] в 1981 г. описал 3 разновидности первичной открытоугольной глаукомы: цилиарную, цилиоувеальную и папиллярную. При первой из них поражение локализуется в задних длинных и передних цилиарных артериях. В таких случаях развитие глаукомного процесса сопровождается выраженными дистрофическими изменениями в радужке и цилиарном теле. Цилиоувеальная глаукома является следствием поражения и задних длинных, и задних коротких цилиарных артерий. Симптоматика такая же, но присоединяются изменения в хориоидее, а атрофия ДЗН может продолжаеться и после нормализации ВГД. При папиллярной глаукоме поражается микрососудистая сеть, питающая ДЗН, атрофия ДЗН развивается при нормальном уровне ВГД. R. Ritch, M.B. Shields и Th. Krupin [12] в трехтомной монографии «The Glaucomas» (США, 1996), классифицируют глаукому на 8 групп, включая: 1) врожденную, 2) открытоугольную, 3) закрытоугольную, 4) ассоциированную с другими дефектами развития, 5) связанную с другими глазными заболеваниями, 6) связанную с системными болезнями и лекарствами, 7) связанную с воспалительными процессами в глазу и  связанную с последствиями офтальмохирургии. Авторы считают, что существуют тензиозависимые и тензионезависимые формы глаукомы. К последним относится часть случаев глауком с нормальным давлением. Глаукомный процесс проходит 5 стадий: 1 – начальные изменения (по–видимому, этиологического характера), 2 – обструкция путей оттока водянистой влаги, 3 – повышение ВГД, 4 – атрофия зрительного нерва, 5 – прогрессирующая потеря поля зрения. Атрофия зрительного нерва может быть вызвана сосудистыми или структурными нарушениями в головке зрительного нерва. Европейское глаукомное общество (EGS) в коллективном руководстве, изданном в 1998 г [10], выделяет 5 основных групп глаукомного процесса: 1 – врожденные формы, 2 – первичные и (3) – вторичные открытоугольные глаукомы, (4) первичные и (5) вторичные закрытоугольные глаукомы. В классификации EGS нет указаний на стадию и степень компенсации глаукомного процесса. Интересная классификация открытоугольной глаукомы разработана В.В. Волковым в 2001 г. [1]. Автор выделяет 3 клинические формы глаукомы: с повышенным ВГД; с пониженным тканеликворным давлением в зрительном нерве; с ослаблением прочности решетчатой мембраны склеры при миопической болезни, старческой инволюции и других дистрофиях. Стадии глаукомы (от преглаукомы до терминальной стадии) диагностируются по состоянию ДЗН и поля зрения, а состояние стабилизации и дестабилизации определяется в зависимости от динамики светочувствительности сетчатки в центральном поле зрения, величины флюктуаций, от числа скотом при автоматической пороговой периметрии, а также от изменений в зрительном нерве. Классификация В.В. Волкова основана на многолетних исследованиях автора и его коллег. Она заслуживает положительной оценки, но вряд ли может быть рекомендована для широкого использования в практической работе поликлиник и больниц из–за ее сложности. Предложенная в 2000 г. классификация Е.И. Сидоренко [6] имеет целью устранить существующие значительные различия в классификационных схемах и в терминологии педиатрической и взрослой офтальмологии. Принципы построения новой классификации глаукомы • Классификация должна включать в себя все типы и формы глаукомных поражений глаза, а не только первичную глаукому взрослых. • Классификация будет использоваться не только в специализированных центрах, но и в глазных кабинетах районных поликлиник. Следовательно, она не должна быть чрезмерно сложной. • Классификация не может строиться на предположениях и должна основываться только на признанных в настоящее время подходах и фактах. • В новую классификацию следует включить положительные стороны предшествующих классификаций. Терминология Термин «глаукома» объединяет большую группу заболеваний глаза с различной этиологией, но имеющих ряд общих особенностей в патогенезе, клинике и методах лечения. Для глаукомы характерно повышение внутриглазного давления (ВГД) за пределы толерантного для зрительного нерва уровня (ТВГД), развитие глаукомной оптической нейропатии с последующей атрофией (с экскавацией) головки зрительного нерва (ГЗН) и возникновением типичных дефектов поля зрения. Следует отметить, что ТВГД может оказаться ниже верхней границы статистически нормального ВГД под влиянием неблагоприятных факторов (ишемия и гипоксия ГЗН, структурные изменения в решетчатой пластинке склеры). Основные классификационные признаки Глаукому классифицируют по происхождению – на первичную, вторичную и сочетанную с дефектами развития глаза или других структур организма, по возрасту пациента – на врожденную, инфантильную, ювенильную и глаукому взрослых, по механизму повышения ВГД – на открытоугольную, закрытоугольную, с дисгенезом угла передней камеры, с претрабекулярным блоком и с периферическим блоком, по уровню ВГД – на гипертензивную и нормотензивную, по степени поражения ГЗН – на начальную, развитую, далекозашедшую и терминальную, по течению болезни – на стабилизированную и нестабилизированную. Первичные и вторичные глаукомы Определенные трудности возникают при разграничении первичной и вторичной глаукомы. При первичной глаукоме патогенные процессы, возникающие в УПК, дренажной системе глаза или в ГЗН, предшествующие возникновению заболевания, не имеют самостоятельного значения. Они представляют собой лишь начальный этап патогенетического механизма глаукомы. При вторичной глаукоме патогенетические механизмы глаукомного процесса вызваны самостоятельными заболеваниями. Они служат причинами глаукомы не всегда, а только в части случаев. Таким образом, вторичная глаукома является побочным и необязательным последствием других болезней [4]. Основные типы глаукомы Все многообразие глаукомных процессов объединяют в 5 основных групп: врожденные первичные глаукомы, врожденные глаукомы, сочетанные с другими дефектами развития, первичные открытоугольные глаукомы (ПОУГ), первичные закрытоугольные глаукомы (ПЗУГ), вторичные глаукомы. Врожденные первичные глаукомы Симптомы глаукомы могут появляться вскоре после рождения или им предшествует продолжительный латентный период. В связи с этим различают врожденную, инфантильную и ювенильную первичные глаукомы. Первичная врожденная глаукома (ПВГ или гидрофтальм) проявляется в возрасте ребенка до 3 лет, наследование рецессивное (возможны спорадические случаи), патомеханизм – дисгенез угла передней камеры (УПК) и повышение ВГД, клинические симптомы – светобоязнь, слезотечение, блефароспазм, увеличение размеров глазного яблока, отек и увеличение в размерах роговицы, экскавация ДЗН. Первичная инфантильная глаукома (ПИГ) возникает у детей в возрасте от 3 до 10 лет, наследование и патомеханизмы такие же, как у ПВГ. ВГД повышено, размеры роговицы и глазного яблока не изменены, экскавация ДЗН увеличивается по мере прогрессирования глаукомы. Первичная ювенильная глаукома (ПЮГ) возникает в возрасте от 11 до 35 лет, наследственность связана с нарушениями в хромосоме 1 и TIGR, патомеханизмы – трабекулопатия и/или гониодисгенез, ВГД повышено, изменения ДЗН и зрительных функций по глаукомному типу. Сочетанная врожденная глаукома Глаукома может сочетаться с другими врожденными аномалиями: микрокорнеа, склерокорнеа, аниридия, персистирующее первичное стекловидное тело, периферический или центральный мезодермальный дисгенез (синдромы Ригера, Франк–Каменецкого, аномалия Питерса), гомоцистеинурия, синдром Марфана, Маркезани, Лоу, фиброматоз Стюрж–Вебера, нейрофиброматоз, хромосомные нарушения. Первичные открытоугольные глаукомы Эта группа включает в себя следующие нозологические формы. Простая первичная открытоугольная глаукома (ПОУГ) возникает в возрасте старше 35 лет, патомеханизм – трабекулопатия и функциональный каналикулярный блок, повышение ВГД, изменения в ДЗН, сетчатке и зрительных функциях, характерные для глаукомы. Эксфолиативная открытоугольная глаукома (ЭОУГ) связана с (псевдо)эксфолиативным синдромом, развивается в пожилом или старческом возрасте, характеризуется отложениями эксфолиативного материала в переднем сегменте глаза, трабекулопатией, каналикулярным блоком, повышением ВГД и глаукоматозными изменениями в ДЗН, сетчатке и в состоянии зрительных функций. Пигментная глаукома (ПГ) развивается в молодом и среднем возрастах у лиц с синдромом пигментной дисперсии, нередко сочетается с простой формой ПОУГ, возможна спонтанная стабилизация глаукомного процесса. Глаукома нормального давления (ГНД) возникает в возрасте старше 35 лет, ВГД находится в пределах нормальных значений, но снижен уровень индивидуального ТВГД (глаукома псевдонормального давления по В.В. Волкову). Изменения в ДЗН, сетчатке и зрительных функциях, характерные для глаукомы. Заболевание часто сочетается с сосудистой дисфункцией. Первичные закрытоугольные глаукомы Различают следующие патогенетические формы первичной закрытоугольной глаукомы (ПЗУГ). Закрытоугольная глаукома со зрачковым блоком (ПЗУГ–1) возникает у лиц среднего или пожилого возраста, протекает в форме острых или подострых приступов с переходом в дальнейшем в хроническую форму из–за образования гониосинехий. Факторы риска: гиперметропия, мелкая передняя камера, узкий УПК, крупный хрусталик, тонкий корень радужки. Зрачковый блок, возникающий при умеренном расширении зрачка, приводит к выпячиванию корня радужки и блокаде УПК. Иридэктомия купирует приступ и предупреждает как возникновение новых приступов, так и переход ПЗУГ в хроническую форму. Закрытоугольная глаукома с плоской радужкой (ПЗУГ–2) также имеет сначала острое, а затем хроническое течение. Факторами риска, кроме отмеченных выше, служит утолщенный корень радужки, переднее положение цилиарной короны и основания радужки. Приступы возникают в результате блокады УПК утолщенной прикорневой складкой радужки при расширении зрачка. Иридэктомия не предупреждает развитие приступов при ПЗУГ–2. «Ползучая» закрытоугольная глаукома (ПЗУГ–3) протекает без приступов, как хроническое заболевание, при котором происходит сращение периферии радужки с передней стенкой УПК. Причины облитерации УПК не установлены. Закрытоугольная глаукома с витреохрусталиковым блоком (ЗУГ– 4) может носить первичный характер, но чаще развивается после антиглаукоматозных операций. Факторы риска такие же, как и при ПЗУГ–2, но анатомические особенности выражены в большей степени. Водянистая влага поступает не только в заднюю камеру, но в стекловидное тело, иридохрусталиковая диафрагма смещается кпереди, возникает витреохрусталиковый блок на уровне цилиарной короны и УПК. Заболевание носит характер перманентного острого приступа (glaucoma maligna). Вторичные глаукомы Вторичные глаукомы отличаются большим многообразием клинических форм. В зависимости от этиологии их можно объединить в 7 основных групп [5]. Воспалительные и послевоспалительные глаукомы: • вызванные склеритами и кератитами • постувеальные Факогенные глаукомы: • факотопическая • факоморфическая • факолитическая Сосудистые глаукомы: • неоваскулярная • флебогипертензивная Дистрофические глаукомы: • при отслойке сетчатки • при иридокорнеальном эндотелиальном синдроме • гемолитическая Травматические глаукомы: • контузионные • раневые • ожоговые • радиационные • послеоперационные Неопластическая глаукома • при внутриглазных опухолях • при опухолях орбиты и эндокринном экзофтальме Глаукома, вызванная кортикостероидами. Стадии глаукомы Разделение непрерывного глаукомного процесса на 4 стадии носит условный характер. В диагнозе стадии обозначаются римскими цифрами от I – начальной до IV – терминальной. При этом принимаются во внимание состояние поля зрения и ДЗН. Стадия I (начальная) – границы поля зрения нормальные, но есть небольшие изменения в парацентральных отделах поля зрения. Экскавация ДЗН расширена, но не доходит до края диска. Стадия II (развитая) – выраженные изменения поля зрения в парацентральном отделе в сочетании с его сужением более чем на 10° в верхне– и/или в нижненосовом сегментах, экскавация ДЗН носит краевой характер. Стадия III (далекозашедшая) – граница поля зрения концентрически сужена, и в одном или более сегментах находится менее чем в 15° от точки фиксации, краевая субтотальная экскавация ДЗН. Стадия IV (терминальная) – полная потеря зрения или сохранение светоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе. Уровень внутриглазного давления При постановке диагноза используют следующие градации уровня ВГД: A – ВГД в пределах нормальных значений (Po < 22 мм рт.ст.), B – умеренно повышенное ВГД (Po < 33 мм рт.ст.) и С – высокое давление (Po > 32 мм рт.ст.). Динамика глаукомного процесса Различают стабилизированную и нестабилизированную глаукому. В первом случае при продолжительном наблюдении (не менее 6 месяцев) не обнаруживают ухудшения в состоянии поля зрения и ДЗН, во втором – такие изменения регистрируют при повторных исследованиях. При оценке динамики глаукомного процесса принимают во внимание также уровень ВГД и его соответствие целевому давлению.
связанную с последствиями офтальмохирургии. Авторы считают, что существуют тензиозависимые и тензионезависимые формы глаукомы. К последним относится часть случаев глауком с нормальным давлением. Глаукомный процесс проходит 5 стадий: 1 – начальные изменения (по–видимому, этиологического характера), 2 – обструкция путей оттока водянистой влаги, 3 – повышение ВГД, 4 – атрофия зрительного нерва, 5 – прогрессирующая потеря поля зрения. Атрофия зрительного нерва может быть вызвана сосудистыми или структурными нарушениями в головке зрительного нерва. Европейское глаукомное общество (EGS) в коллективном руководстве, изданном в 1998 г [10], выделяет 5 основных групп глаукомного процесса: 1 – врожденные формы, 2 – первичные и (3) – вторичные открытоугольные глаукомы, (4) первичные и (5) вторичные закрытоугольные глаукомы. В классификации EGS нет указаний на стадию и степень компенсации глаукомного процесса. Интересная классификация открытоугольной глаукомы разработана В.В. Волковым в 2001 г. [1]. Автор выделяет 3 клинические формы глаукомы: с повышенным ВГД; с пониженным тканеликворным давлением в зрительном нерве; с ослаблением прочности решетчатой мембраны склеры при миопической болезни, старческой инволюции и других дистрофиях. Стадии глаукомы (от преглаукомы до терминальной стадии) диагностируются по состоянию ДЗН и поля зрения, а состояние стабилизации и дестабилизации определяется в зависимости от динамики светочувствительности сетчатки в центральном поле зрения, величины флюктуаций, от числа скотом при автоматической пороговой периметрии, а также от изменений в зрительном нерве. Классификация В.В. Волкова основана на многолетних исследованиях автора и его коллег. Она заслуживает положительной оценки, но вряд ли может быть рекомендована для широкого использования в практической работе поликлиник и больниц из–за ее сложности. Предложенная в 2000 г. классификация Е.И. Сидоренко [6] имеет целью устранить существующие значительные различия в классификационных схемах и в терминологии педиатрической и взрослой офтальмологии. Принципы построения новой классификации глаукомы • Классификация должна включать в себя все типы и формы глаукомных поражений глаза, а не только первичную глаукому взрослых. • Классификация будет использоваться не только в специализированных центрах, но и в глазных кабинетах районных поликлиник. Следовательно, она не должна быть чрезмерно сложной. • Классификация не может строиться на предположениях и должна основываться только на признанных в настоящее время подходах и фактах. • В новую классификацию следует включить положительные стороны предшествующих классификаций. Терминология Термин «глаукома» объединяет большую группу заболеваний глаза с различной этиологией, но имеющих ряд общих особенностей в патогенезе, клинике и методах лечения. Для глаукомы характерно повышение внутриглазного давления (ВГД) за пределы толерантного для зрительного нерва уровня (ТВГД), развитие глаукомной оптической нейропатии с последующей атрофией (с экскавацией) головки зрительного нерва (ГЗН) и возникновением типичных дефектов поля зрения. Следует отметить, что ТВГД может оказаться ниже верхней границы статистически нормального ВГД под влиянием неблагоприятных факторов (ишемия и гипоксия ГЗН, структурные изменения в решетчатой пластинке склеры). Основные классификационные признаки Глаукому классифицируют по происхождению – на первичную, вторичную и сочетанную с дефектами развития глаза или других структур организма, по возрасту пациента – на врожденную, инфантильную, ювенильную и глаукому взрослых, по механизму повышения ВГД – на открытоугольную, закрытоугольную, с дисгенезом угла передней камеры, с претрабекулярным блоком и с периферическим блоком, по уровню ВГД – на гипертензивную и нормотензивную, по степени поражения ГЗН – на начальную, развитую, далекозашедшую и терминальную, по течению болезни – на стабилизированную и нестабилизированную. Первичные и вторичные глаукомы Определенные трудности возникают при разграничении первичной и вторичной глаукомы. При первичной глаукоме патогенные процессы, возникающие в УПК, дренажной системе глаза или в ГЗН, предшествующие возникновению заболевания, не имеют самостоятельного значения. Они представляют собой лишь начальный этап патогенетического механизма глаукомы. При вторичной глаукоме патогенетические механизмы глаукомного процесса вызваны самостоятельными заболеваниями. Они служат причинами глаукомы не всегда, а только в части случаев. Таким образом, вторичная глаукома является побочным и необязательным последствием других болезней [4]. Основные типы глаукомы Все многообразие глаукомных процессов объединяют в 5 основных групп: врожденные первичные глаукомы, врожденные глаукомы, сочетанные с другими дефектами развития, первичные открытоугольные глаукомы (ПОУГ), первичные закрытоугольные глаукомы (ПЗУГ), вторичные глаукомы. Врожденные первичные глаукомы Симптомы глаукомы могут появляться вскоре после рождения или им предшествует продолжительный латентный период. В связи с этим различают врожденную, инфантильную и ювенильную первичные глаукомы. Первичная врожденная глаукома (ПВГ или гидрофтальм) проявляется в возрасте ребенка до 3 лет, наследование рецессивное (возможны спорадические случаи), патомеханизм – дисгенез угла передней камеры (УПК) и повышение ВГД, клинические симптомы – светобоязнь, слезотечение, блефароспазм, увеличение размеров глазного яблока, отек и увеличение в размерах роговицы, экскавация ДЗН. Первичная инфантильная глаукома (ПИГ) возникает у детей в возрасте от 3 до 10 лет, наследование и патомеханизмы такие же, как у ПВГ. ВГД повышено, размеры роговицы и глазного яблока не изменены, экскавация ДЗН увеличивается по мере прогрессирования глаукомы. Первичная ювенильная глаукома (ПЮГ) возникает в возрасте от 11 до 35 лет, наследственность связана с нарушениями в хромосоме 1 и TIGR, патомеханизмы – трабекулопатия и/или гониодисгенез, ВГД повышено, изменения ДЗН и зрительных функций по глаукомному типу. Сочетанная врожденная глаукома Глаукома может сочетаться с другими врожденными аномалиями: микрокорнеа, склерокорнеа, аниридия, персистирующее первичное стекловидное тело, периферический или центральный мезодермальный дисгенез (синдромы Ригера, Франк–Каменецкого, аномалия Питерса), гомоцистеинурия, синдром Марфана, Маркезани, Лоу, фиброматоз Стюрж–Вебера, нейрофиброматоз, хромосомные нарушения. Первичные открытоугольные глаукомы Эта группа включает в себя следующие нозологические формы. Простая первичная открытоугольная глаукома (ПОУГ) возникает в возрасте старше 35 лет, патомеханизм – трабекулопатия и функциональный каналикулярный блок, повышение ВГД, изменения в ДЗН, сетчатке и зрительных функциях, характерные для глаукомы. Эксфолиативная открытоугольная глаукома (ЭОУГ) связана с (псевдо)эксфолиативным синдромом, развивается в пожилом или старческом возрасте, характеризуется отложениями эксфолиативного материала в переднем сегменте глаза, трабекулопатией, каналикулярным блоком, повышением ВГД и глаукоматозными изменениями в ДЗН, сетчатке и в состоянии зрительных функций. Пигментная глаукома (ПГ) развивается в молодом и среднем возрастах у лиц с синдромом пигментной дисперсии, нередко сочетается с простой формой ПОУГ, возможна спонтанная стабилизация глаукомного процесса. Глаукома нормального давления (ГНД) возникает в возрасте старше 35 лет, ВГД находится в пределах нормальных значений, но снижен уровень индивидуального ТВГД (глаукома псевдонормального давления по В.В. Волкову). Изменения в ДЗН, сетчатке и зрительных функциях, характерные для глаукомы. Заболевание часто сочетается с сосудистой дисфункцией. Первичные закрытоугольные глаукомы Различают следующие патогенетические формы первичной закрытоугольной глаукомы (ПЗУГ). Закрытоугольная глаукома со зрачковым блоком (ПЗУГ–1) возникает у лиц среднего или пожилого возраста, протекает в форме острых или подострых приступов с переходом в дальнейшем в хроническую форму из–за образования гониосинехий. Факторы риска: гиперметропия, мелкая передняя камера, узкий УПК, крупный хрусталик, тонкий корень радужки. Зрачковый блок, возникающий при умеренном расширении зрачка, приводит к выпячиванию корня радужки и блокаде УПК. Иридэктомия купирует приступ и предупреждает как возникновение новых приступов, так и переход ПЗУГ в хроническую форму. Закрытоугольная глаукома с плоской радужкой (ПЗУГ–2) также имеет сначала острое, а затем хроническое течение. Факторами риска, кроме отмеченных выше, служит утолщенный корень радужки, переднее положение цилиарной короны и основания радужки. Приступы возникают в результате блокады УПК утолщенной прикорневой складкой радужки при расширении зрачка. Иридэктомия не предупреждает развитие приступов при ПЗУГ–2. «Ползучая» закрытоугольная глаукома (ПЗУГ–3) протекает без приступов, как хроническое заболевание, при котором происходит сращение периферии радужки с передней стенкой УПК. Причины облитерации УПК не установлены. Закрытоугольная глаукома с витреохрусталиковым блоком (ЗУГ– 4) может носить первичный характер, но чаще развивается после антиглаукоматозных операций. Факторы риска такие же, как и при ПЗУГ–2, но анатомические особенности выражены в большей степени. Водянистая влага поступает не только в заднюю камеру, но в стекловидное тело, иридохрусталиковая диафрагма смещается кпереди, возникает витреохрусталиковый блок на уровне цилиарной короны и УПК. Заболевание носит характер перманентного острого приступа (glaucoma maligna). Вторичные глаукомы Вторичные глаукомы отличаются большим многообразием клинических форм. В зависимости от этиологии их можно объединить в 7 основных групп [5]. Воспалительные и послевоспалительные глаукомы: • вызванные склеритами и кератитами • постувеальные Факогенные глаукомы: • факотопическая • факоморфическая • факолитическая Сосудистые глаукомы: • неоваскулярная • флебогипертензивная Дистрофические глаукомы: • при отслойке сетчатки • при иридокорнеальном эндотелиальном синдроме • гемолитическая Травматические глаукомы: • контузионные • раневые • ожоговые • радиационные • послеоперационные Неопластическая глаукома • при внутриглазных опухолях • при опухолях орбиты и эндокринном экзофтальме Глаукома, вызванная кортикостероидами. Стадии глаукомы Разделение непрерывного глаукомного процесса на 4 стадии носит условный характер. В диагнозе стадии обозначаются римскими цифрами от I – начальной до IV – терминальной. При этом принимаются во внимание состояние поля зрения и ДЗН. Стадия I (начальная) – границы поля зрения нормальные, но есть небольшие изменения в парацентральных отделах поля зрения. Экскавация ДЗН расширена, но не доходит до края диска. Стадия II (развитая) – выраженные изменения поля зрения в парацентральном отделе в сочетании с его сужением более чем на 10° в верхне– и/или в нижненосовом сегментах, экскавация ДЗН носит краевой характер. Стадия III (далекозашедшая) – граница поля зрения концентрически сужена, и в одном или более сегментах находится менее чем в 15° от точки фиксации, краевая субтотальная экскавация ДЗН. Стадия IV (терминальная) – полная потеря зрения или сохранение светоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе. Уровень внутриглазного давления При постановке диагноза используют следующие градации уровня ВГД: A – ВГД в пределах нормальных значений (Po < 22 мм рт.ст.), B – умеренно повышенное ВГД (Po < 33 мм рт.ст.) и С – высокое давление (Po > 32 мм рт.ст.). Динамика глаукомного процесса Различают стабилизированную и нестабилизированную глаукому. В первом случае при продолжительном наблюдении (не менее 6 месяцев) не обнаруживают ухудшения в состоянии поля зрения и ДЗН, во втором – такие изменения регистрируют при повторных исследованиях. При оценке динамики глаукомного процесса принимают во внимание также уровень ВГД и его соответствие целевому давлению.
Литература 1. Волков В.В.// Предложения к построению классификации открытоугольной глаукомы. – Окулист. – 2001. – N 1. – С.22–23. 2. Краснов М.М.// Материалы симпозиума по вопросам патогенеза первичной глаукомы. – М. – 1970. – С. 47–53. 3. Нестеров А.П., Бунин А.Я // Вестн. Офтальмол. – 1977. – N 5. – C. 38–43. 4. Нестеров А.П.// Глаукома. – М. Медицина. – 1995. 5. Поляк Б.Л.// Вестн. Офтальмол. – 1952. – N 3. – C. 38–43. 6. Сидоренко Е.И.// Клин. Офтальмол. – 2000. – N 4. – C. 117–119. 7. Федоров С.Н.// Вопросы патогенеза и лечения глаукомы. М. 1981. – С. 3–7. 8. Barkan O.// Amer. J. Ophthalmol. – 1938. – Vol. 21. – P. 1099 –1007 9. Becker B., Shaffer R.N.// Diagnosis and Therapy of Glaucoma. Mosby – St. Louis. – 1961 10. European Glaucoma Society// Terminology and Guidelines for Glaucoma.– 1998. – Savona Italy. 11. Graefe A.// Graefes Arch. Ophthalmol. – 1857. – Bd 3. – S. 456. 12. Ritch R., Shields M.B., Krupin Th.// The Glaucomas (2nd ed.). – Vol. 2. – Mosby. – St. Louis 1996.
Диагностика
Только офтальмолог способен определить наличие или отсутствие патологического состояния и то, в какой форме болезнь. Для этого проводят ряд диагностических тестов:
- Измерение ВГД. Используют бесконтактную тонометрию. Особенно эффективна, когда роговая оболочка толстая. Процедура точная и безболезненная. Используются анестезирующие капли.
- Если ВГД увеличивается и падает в течение дня, проводят несколько измерений. ВГД определяется каждые 2 часа. Это помогает установить скорость прогрессирования болезни.
- Пахиметрия — измерение толщины роговой оболочки. Процедура рекомендуется всем пациентам при первичном обследовании. Толщина роговицы не влияет на зрительное восприятие, но оказывает влияние на интерпретацию внутриглазного давления.
- Поле зрения — важная часть обследования. Офтальмолог выясняет, насколько оно ухудшилось с периферии.
- Оптическая когерентная томография (ОКТ) — исследование задней области глаз с помощью световых волн, близких к сетчатке. Тест быстрый, простой и безболезненный, не нужны глазные капли. Полученное изображение более значимо, чем обычная цветная фотография. Анализирует размер и толщину волокон, из которых состоит зрительный нерв. Затем измерения отображаются на цветной карте. Цифровая запись нервной структуры облегчает поиск изменений в нерве. Изменения могут быть обнаружены на ранней стадии и лечение быстро корректируется.
Профилактика глаукомы
Все методы профилактики глаукомы направлены на предотвращение появления заболевания и на замедление процесса его развития.
В качестве основных мер рекомендуется людям, особенно достигшим 40-летнего возраста, регулярно проходить осмотр у офтальмолога. Это позволит своевременно выявить болезнь на ранней стадии и начать терапию.
Также специалисты советуют отказаться от вредных привычек, соблюдать режим дня, правильно питаться и чаще бывать на свежем воздухе.
Хорошим методом профилактики глаукомы является прием глазных капель. Лекарственный препарат следует использовать только по назначению врача.
Еще один эффективный способ — очки.
Лечение
Глазные капли
Медикаментозно патологию лечат глазными каплями. Используются лекарства на начальной стадии заболевания. Глазные капли позволяют снизить внутриглазное давление, предотвратить дальнейшее повреждение нерва. Использовать лекарства следует постоянно, по схеме назначенной офтальмологом.
Глазные капли уменьшают образование жидкости либо улучшают ее отток. Назначают Тауфон, Траватан, Арутимол, Ксалатан, Окумед, Азопт, Фотил, Нормоглаукон и другие.
Самыми лучшими считаются Косопт, Фотил и Проксокарпин. Медикаменты обладают двойным действием и более длительным лечебным эффектом. Закапывают препараты 1 раз в сутки.
Операция — лазерное лечение
С помощью лазерных процедур в тяжелых случаях можно снизить внутриглазное давление. При этом лазерные операции постоянно совершенствуются, чтобы обеспечить щадящее лечение с оптимальным снижением ВГД и минимальной травматизацией. Терапия направлена на улучшение оттока жидкости.
В тяжелых случаях выполняется иридотомия. Хирург делает небольшое отверстие в радужке лазером. Отделяет переднюю и заднюю камеру глаза друг от друга.
С помощью лазерной иридотомии выравнивание давления создается между двумя камерами, и поток водянистой влаги улучшается.
Хирургическое вмешательство — трабекулотомия, гониотомия, микроимплантаты, каналопластика
Оперативные методы лечения глаукомы также направлены на улучшение оттока жидкости, снижение внутриглазного давления.
Две классические операции — трабекулотомия и гониотомия, выполняются чаще остальных. При этом в тканях камерного угла, где расположена трабекулярная сеть, создается отверстие, улучшающее отток.
Новым методом оперативного лечения глаукомы является каналопластика. Катетер помещается в центральный дренаж, канал Шлема. Постоянно держит канал открытым, позволяя дренажной системе выводить лишнюю жидкость.
Микроимплантаты — новый способ лечения, обеспечивают отток жидкости. Этот вариант терапии уменьшает восстановительный период, сопоставим с результатом каналопластики.
Можно ли распознать первые признаки заболевания?
Признаки глаукомы в ранней стадии неспецифичны и нередко остаются без внимания пациента. Зачастую только сильные боли с тошнотой и рвотой, которые характерны для острого приступа заболевания, или прогрессирующее ухудшение зрения, заставляют пациента обратиться к врачу. Ранняя стадия глаукомы диагностируется значительно реже.
Перечисленные симптомы могут указывать на начальную глаукому:
- боль в области надбровья или глазного яблока;
- ощущение необычной твердости глазного яблока при пальпации через закрытое веко;
- ухудшение остроты зрения;
- появление «слепых пятен» перед глазами.
Для лиц, близкие родственники которых страдают повышением ВГД, важно проходить профилактические осмотры у окулиста не реже 1 раза в полгода. Это заболевание (особенно некоторые его формы, например, ювенильная) связано с генетическими механизмами наследования.
Развитая
Симптомы
Признаки глаукомы на второй, развитой стадии по-прежнему незначительные и незаметные для человека. Внутриглазное давление на развитой стадии может быть стабильно высоким, достигать 30-40 мм рт. ст.
Иногда возникают приступы закрытоугольной глаукомы, сопровождаясь болевым синдромом.
Некоторые люди отмечают распирающие ощущения внутри глаза.
Как определяют
Развитую глаукомы 2 степени устанавливают не по давлению внутри глаза, а по полям зрения и изменениям диска. Появляется выраженное сужение полей зрения со стороны носа на 10 градусов и более. Такое изменение уже можно выявить обычной периметрией. Площадь скотом увеличивается. При осмотре дна определяют увеличение экскавации диска, местами вплоть до его края.
Лечение
На развитой стадии лечение заключается в использовании капель для снижения давления, чаще всего в комбинации. Для преодоления привыкания к препарату капли меняют каждые 3 месяца. Дополнительно обязательно используют витаминные капли и антиоксиданты. Эти препараты замедляют гибель нерва. Оперативное лечение по показаниям при неэффективности капель, при невозможности стабилизировать процесс.
ВАЖНО: Если не удается достичь низкого давления возможными комбинациями капель, то используют склерэктомию: внутренний участок склеры удаляется и жидкость будет уходить через образовавшееся окно.
Прогноз
Перспективы на этой стадии по-прежнему неплохие. Изменения зрительного нерва еще не достигли критичных и при регулярном лечении болезнь стабилизируется и не прогрессирует.
Что это такое
Основной критерий заболевания – высокое внутриглазное давление. Оно создается за счет прозрачной жидкости – водянистой влаги. В здоровых глазах влага появляется и регулярно уходит. Ее
избытки всасываются в трабекулярную сеть, что расположена в углу перед радужной оболочкой. Этот угол называют передним. Позади радужки есть задний угол, здесь жидкость образуется.
При закрытоугольной глаукоме жидкость остается в задней камере и не попадает в угол передней камеры из-за его закрытия. Открытоугольная форма отличается по механизму развития – угол свободен, а влага не уходит из-за патологии трабекулярной сети.
Обе эти формы проходят в своем развитии через одни и те же стадии, от незаметных изменений до полной слепоты. На основании этих стадий создана классификация болезни. Но можно ли вылечить глаукому и на какой стадии? Постараемся подробно ответить на этот вопрос.
СПРАВКА: Лечением глаукомы в специализированных клиниках занимаются врачи-глаукоматологи. Но заподозрить болезнь может участковый терапевт или врач общей практики во время проведения профилактических обследований.