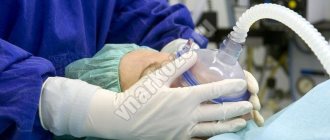
Эвисцерация — удаление содержимого глаза — как проводится
У ряда заболеваний органов зрения существует тяжелые последствия и осложнения. Это могут быть и различные загноения или серьезные травмы, которые требуют хирургического вмешательства. В таких случаях хирурги проводят эвисцерацию глаза. Давайте подробнее разберемся, в чем заключается рассматриваемая операция и что она из себя представляет.
Определение метода
Эвисцерация глаза представляет собой удаление содержимого глазного яблока. Фибриозная оболочка при этом остается на месте. Как правило, ее используют для подвижной части протеза. Травматизм и риски после операции очень низкие. В конечном итоге зрительный орган полностью атрофируется.
Эвисцерация – это удаление содержимого глаза, после процедуры, как правило, ставят протез.
Область применения
Данная операция наряду с энуклеацией проводится в крайних случаях. Ими могут быть загноения и крайне тяжелые осложнения. Самыми основными случаями назначения этой операции являются:
Эвисцерация проводится в основном при тяжелых заболеваниях и в тяжелых случаях.
Виды
Удаление глазного яблока может иметь разные виды. Все они осуществляются в зависимости от тяжести заболевания и от его осложнений. Итак, различают три следующих вида:
- Эвисцерация. Не полное удаление внутренней структуры глазного яблока.
- Энуклеация. Полное удаление глазного яблока.
- Экзентерация. Абсолютное изъятия глаза вместе со всеми его мягкими тканями.
Только офтальмолог назначит нужный метод. Все зависит от возраста пациента и от заболевания.
Каждый из 3 видов удаления глаза отличается степенью оперативного вмешательства.
Проведение процедуры
Проведение эвисцерации делится на три основных этапа. Каждый из них проходит под тщательным наблюдением врача.
Подготовка пациента
Перед операцией пациенту дают общий наркоз. Раствор новокаина в каждый из 4 углов орбиты под кожу в саму глазницу. Затем хирург дожидается начала действия обезболивающего.
Проведение процедуры
Разрезают конъюнктиву по лимбу, затем ее надрезают от склеры. Глубина надреза не превышает 1см. Линейный нож вкалывают в склеру, отступя от лимба не более 2 мм. Выкалывают с противоположного места.
Затем хирург делает надрез кверху склеры. Пинцетом он обхватывает верхнюю часть роговицы, а специальными ножницами по кругу режет нижнюю половину. Теперь удаляют содержимое при помощи плоской ложечки.
Реабилитационный период
После операции пациент находится под присмотром врача до полугода. Вначале проводится противомикробная терапия, а также профилактика воспалительных процессов.
Суть реабилитационного периода заключается в том, чтобы человек в итоге приобрел естественный внешний вид, приспособился жить с одним органом зрения.
Если будет ставиться протез, то его установка происходит не более, чем через 5 суток после хирургического вмешательства.
Каждый этап эвисцерации требует тщательного контроля со стороны специалистов.
Результаты
Эвисцерация предотвращает появление осложнений тяжелых заболеваний. Человек со временем приспосабливается жить с одним глазом и протезом.
Стоит учитывать, что чем старше возраст пациента, тем может сложнее проходить период реабилитации. Врач индивидуально выстраивает курс лечения и оздоровления, поэтому зачастую человек получает оптимистичные результаты.
Часто применяются общие и местные антибиотики, комплекс витаминов.
В большинстве случаев данная операция помогает человеку не усугубить качество жизни и приспособиться жить с одним глазом.
Использование глазных пртезов
Рекомендации пациентам
Чтобы заживление глаза прошло успешно необходимо некоторое время. Существует ряд общих рекомендаций, которые советуют врачи:
- Строго соблюдать все предписания специалиста.
- Не трогать глаза рукой или нестерильными предметами.
- Закапывать выписанные капли.
- Исключить физический труд, тем более тяжелый.
- Не напрягать глаза и не совершать резких движений примерно месяц.
- Не посещать бани, сауны.
- Исключить потребление алкоголя.
- Использовать солнцезащитные очки, особенно летом.
- Спать на той стороне, которая противоположна тому глазу, над которым проводилась операция.
Рекомендации помогут пациенту избежать негативных последствий и осложнений.
Выводы
Эвисцерация глаза порой бывает необходима. Современная медицина способна избавить человека от большинства болезней, но иногда необходимы такие меры. Эта операция имеет небольшие риски и соблюдая все предписанные врачом меры, шанс осложнений близится к нулю.
Также читайте про операцию по замене хрусталика.
Здравствуйте.Моему брату удалили хрусталик на левом глазе…
Травма глаз
Здравствуйте.Моему брату удалили хрусталик на левом глазе из-за механической травмы уже двенадцать с лишним лет назад, когда ему было 5 лет. После этого ему не удалось хоть сколько нибудь поднять зрение на травмированном глазе, хотя попытки к этому сразу после травмы предпринимались активные (десять лет назад он был в Вашем центре, и в то время признали, что помочь ничем не могут). Контактные линзы, сильные очки не помогают. Мы уже смирились с тем, что зрение останется таким, какое оно есть, и перестали следить за событиями в офтальмотологии. Но сегодня мне пришло в голову набрать хрусталик удаление восстановление в одной из поисковых систем, и я тут же вышел на информацию об операциях по имплантации ИОЛ.Я не хочу обнадеживать лишний раз брата, поэтому задаю вопросы я, а не он. В свое время он достаточно натерпелся от необходимости стоять в очередях на обследование и ездить по стране(мы сейчас учимся в московском вузе, но приехали мы из небольшого города Челябинской области). А вопросы у меня следующие:1. Возможна ли имплантация ИОЛ после того,как прошло длительное время с момента удаления хрусталика? (Насколько я понял, имплантация производится в случае катаракты сразу после удаления хрусталика)2. Какие могут быть осложнения после имплантации? Какова вероятность отторжения? Каков риск ухудшить положение? Насколько комфортно чувствуют себя пациенты с ИОЛ?3. К сожалению, я не знаю в точности историю болезни. По-моему, из-за травмы возникли некоторые нарушения структуры глаза, правда несильные. Но даже в этом я не уверен, я могу узнать, если ответы на первые два вопроса окажутся положительными. Может ли это повлиять на возможность операции?4. Не самый важный вопрос, но существенный. Сколько будет стоить курс лечения? (Именно курс, а не одна операция) Задаю этот вопрос только потому, что семья наша не очень состоятельна, поэтому нужно верно рассчитать усилия для сбора необходимой суммы в случае, если шанс успешного исхода достаточно велик.
Имплантация ИОЛ возможна даже после прошествия многих лет, но о ее целесообразности решается только после обследования глаз. Это связано с тем, что если после травмы сильно повреждены сетчатка и зрительный нерв, то есть, снижена острота зрения, то имплантация ИОЛ не приведет к повышению остроты зрения, кроме того, после травмы глаза могут иметься таки повреждения его внутренних структур что имплантация Иол может привести к тяжелым осложнениям или имплантация Иол должна производиться в комплексе с другими микрохирургическими операциями. Вы можете пройти обследование в нашем институте, это стоит недорого.
Послеоперационный период и восстановление
Послеоперационное лечение играет очень важную роль в конечном результате удаления глазного яблока. Основными его принципами считаются:
- Тугое бинтование на протяжении 3-5 дней;
- Введение антибактериальных препаратов в мышцу или прием в таблетках 5-6 суток;
- Промывание орбитальной полости антисептическими растворами, не содержащими этанол, после удаления повязки;
- Введение противовоспалительных средств и антибиотиков (колларгол, тобрамицин, флоксал, ципрофлоксацин), обработка кожи йодом, бриллиантовым зеленым, антибактериальной мазью;
- Веки остаются свободными либо ушиваются на некоторое время (при сильном отеке), швы удаляют при незначительной отечности через неделю, при сильном отеке — спустя 10 дней, при сшитых веках промывания производятся сквозь отверстия между ними;
- После удаления швов глазничное пространство промывается еще раз, протез вынимается;
- Для ускорения заживления могут быть использованы препараты солкосерил либо актовегин, тогда как гормоны и ферментные средства не применяются;
- В первые 5 месяцев после операции проводится поэтапное протезирование, при этом каждый новый протез крупнее предыдущего. Начиная со 2-го месяца эту процедуру может делать сам прооперированный;
- По истечении 3-6 месяцев после вмешательства пациент отправляется в специализированный центр, где ему будет изготовлен постоянный протез с индивидуально подобранными параметрами.
Операция энуклеации или эвисцерации может сопровождаться осложнениями, к которым относят увеличение полости конъюнктивы, смещение импланта, вторичные воспалительные процессы, травмы век загибающимися внутрь ресницами, анофтальмический синдром. Их можно избежать, четко следуя рекомендациям лечащего врача.
Протезирование глаза может быть первичным, которое проводится во время хирургического вмешательства либо в первые пять суток после него. Когда отечность мягких тканей спадет, можно приступать к поэтапному протезированию, меняя параметры глазного протеза.
фото пациента: до/после операции
На протяжении первого месяца после вмешательства рекомендуется сменить стандартный протез один-два раза, следующая смена — спустя пару месяцев. По мере заживления меняется объем полости конъюнктивы, наиболее интенсивно — в первые 6-8 недель, поэтому ступенчатое протезирование в эти сроки проводится только под присмотром офтальмолога. По прошествии 3-6 месяцев заживление завершится, конъюнктивальная полость примет окончательную форму, и станет возможным подбор индивидуального глазного протеза.
Правильно подобранный глазной имплант позволяет практически полностью замаскировать анатомический недостаток в виде отсутствующего глаза, что играет чрезвычайно важное значение в послеоперационной адаптации прооперированного в социуме. Хороший эстетический результат избавляет от тяжелых психологических проблем и дает шанс быстрее оправиться от потери органа зрения
Удаление глаза
- Показания для удаления глаза
- Виды удаления и принципиальные отличия Эвисцерация глаза
- Энуклеация глаза
- Экзентерация глаза
Несмотря на поистине выдающиеся достижения современной офтальмологии, иногда не удаётся избежать необратимых изменений и приходится идти на радикальные меры ради сохранения общего здоровья или даже жизни. Если все усилия врачей, направленные на сохранение глаза, оказались тщетны, то предстоит удаление. Сайт обaглaза.ру подчёркивает — в последнее время лечение чаще оказывается успешным, и удалять глаз приходится лишь в особых случаях.
Показания для удаления глаза
Веской причиной для удаления глазного яблока или иных вариантов данной операции является тяжёлое травматическое повреждение, не оставляющее надежды на восстановление даже с помощью новейших методов лечения.
К показаниям также относятся опасные воспалительные и гнойные процессы, абсолютная глаукома, сопровождаемая тяжёлым болевым синдромом, возникшая возможность развития симпатической офтальмии, тяжёлая атрофия. Злокачественные образования также относятся к веским причинам для удаления глаза.
От причины и методов дальнейшей реабилитации и зависит вид предстоящей операции.
Виды удаления и принципиальные отличия
На данный момент существует три основных вида операционного вмешательства с удалением глаза. Это эвисцирация, энуклеация и экзентерация. Названия операций расположены по степени тяжести и обширности вмешательства. Проводятся манипуляции под местным или общим наркозом в зависимости от степени тяжести устраняемой проблемы. Обаглаза.ру рекомендует ознакомиться с техникой выполнения всех видов операций, это помогает справиться со страхом неуверенностью.
Эвисцерация глаза
Эта процедура предусматривает удаление только внутренних частей глазного яблока. Существует несколько подвидов эвисцерации, которые применяются по мере необходимости. В процессе конъюнктива отделяется от склеры, удаляется сначала роговица, после чего содержимое глазного яблока удаляется с помощью инструмента, похожего на ложечку. В глазнице остаётся фиброзная оболочка глазного яблока. После проведения процедуры полость промывается и обрабатывается антисептиками. При необходимости проводится невротомия и иссечение заднего полюса.
Косметическая реабилитация проходит с наименьшими осложнениями, поскольку сохраняется естественная оболочка глаза и функционирующий двигательный аппарат. Помещённый в пустую оболочку глазного яблока протез внешне практически неотличим от настоящего глаза.
Энуклеация глаза
Энуклеация предусматривает полное удаление глазного яблока и применяется в более тяжёлых случаях. В процессе проведения операции иссекается глазной нерв, отсекаются двигательные мышцы, а глазное яблоко извлекается из орбиты. При этом сохраняется конъюнктива, опорно-двигательная культя. В большинстве случаев выполняется протезирование с целью сохранения привычного визуального облика пациента.
Косметическая реабилитация также возможна, но она несколько тяжелее, чем при проведении эвисцерации. Обaглазa.ру рекомендует обращаться с дипломированным специалистам, имеющим лицензию на изготовление имплантов и протезов.
Экзентерация глаза
Экзентерация относится к самой травматичной и тяжёлой разновидности удаления глаза, применяется в большинстве случаев либо в результате тяжелейших травм с безнадёжным повреждением тканей, либо при удалении злокачественных опухолей. В этом случае удаляется не только глазное яблоко, но и мягкие части глазницы вплоть до костной поверхности.
Косметическая реабилитация связана с определёнными техническими трудностями, но уровень развития современного протезирования постоянно повышается.
Осложнения и последствия
Поскольку удаление глаза назначается лишь в крайних случаях, то вскоре после вмешательства наблюдается существенное улучшение самочувствия пациента. Например, при болезненной глаукоме, из-за которой была назначена операция, наконец-то прекращаются боли, что позволяет существенно повысить качество жизни. Возможны осложнения, отёки и воспаления, но с ними врачи справляются быстро и эффективно.
Отзывы наших пациентов
- Рак молочной железы. Полное выздоровление
Рак молочной железы. Полное выздоровление 19 февраля 2021 г.Перед нами случай полного выздоровления от рака молочной железы. Две недели назад к нам обратилась пациентка с жалобой на новообразование в правой молочной железе. Произведена биопсия. По её результатам диагностирован рак. Опухоль высокодифференцированная, подверженная воздействию гормонов. Проведена хирургическая операция по резекции молочной железы. Грудь сохранена. По результатам гистологического исследования хирургическое вмешательство проведено радикально, края резекции чисты. Для предотвращения…
читать дальше
- Лечение в клинике Медицина 24/7. Отзыв пациента
Лечение в клинике Медицина 24/7. Отзыв пациента 16 февраля 2021 г.
Пациент проходил обследование и химиотерапевтическое лечение. Он отмечает: «Хотел бы, во-первых, выразить благодарность. Во-вторых, впечатление о клинике, о лечащем враче, как о высочайших профессионалах. Чрезвычайный уровень компетентности, оперативности, организованности и взаимосвязанности принятия решений. Всё это ведёт к положительному результату. Поэтому хочу выразить всем вам благодарность за всё это. Я даже не ожидал, что такой уровень сервиса в медицине возможен……
читать дальше
- Подготовка к химиотерапии: Повышение уровня гемоглобина
Подготовка к химиотерапии: Повышение уровня гемоглобина 11 февраля 2021 г.
Пациентка поступила в клинику с низким уровнем гемоглобина. Данный фактор препятствует проведению химиотерапии. В других медицинских учреждениях он может служить причиной отказа в лечении. При подобных ситуациях специалисты клиники «Медицина 24/7» производят комплекс мер, направленных на повышение уровня гемоглобина. Перед нами подобный случай. В ходе госпитализации показатели крови приведены к норме. Пациентка выписана с улучшением состояния здоровья.
читать дальше
- Лечение плеврита: отзыв пациентки
Лечение плеврита: отзыв пациентки 11 февраля 2021 г.
Пациентка обратилась в клинику «Медицина 24/7» вследствие плеврита, остро возникшего на фоне основного заболевания. Лечение проведено в оперативном порядке. Жидкость из плевральной полости эвакуирована. Начато специфическое лечение основного заболевания. Пациентка благодарит своего лечащего врача за оказанную помощь. Она отмечает его внимательность и доброту.
читать дальше
- Проведение фотодинамической терапии: отзыв пациентки
Проведение фотодинамической терапии: отзыв пациентки 10 февраля 2021 г.
Пациентка обратилась в клинику «Медицина 24/7» для лечения базалиомы кожи. Назначено лечение в объёме фотодинамической терапии. Достигнут положительный результат. В ходе комплексного обследования выявлено заболевание почки. Разработана тактика лечения. Пациентка о.
читать дальше
- Проведение химиотерапии: отзыв пациентки
Проведение химиотерапии: отзыв пациентки 10 февраля 2021 г.
Пациентка была госпитализирована для проведения второго курса химиотерапии. Её состояние оставалось тяжёлым. За время госпитализации пациентка подготовлена к лечению. Проведён курс антибактериальной терапии. Купирована двухсторонняя пневмония, а также явление кровотечения. Пациентка успешно прошла второй курс химиотерапии. Прогноз лечения благоприятный.
читать дальше
- Лечение рака яичников 3 стадии с канцероматозом брюшины
Лечение рака яичников 3 стадии с канцероматозом брюшины 5 февраля 2021 г.
Пациентка обратилась в клинику из-за заболевания яичника 3 стадии. Проведено комплексное обследование. Диагноз подтверждён. Ситуация обсуждена на медицинском консилиуме, решением которого предложено выполнение циторедуктивной операции и процедуры HIPEC. Хирургическое вмешательство прошло успешно. На седьмые сутки после операции пациентка выписана домой в удовлетворительном состоянии. В дальнейшем планируется проведение шести курсов химиотерапии, цель которых избежать возникновения рецидива.
читать дальше
Радикальное лечение — оперативное иссечение с одновременной пластикой для восстановления утраченной части глазного века. Одномоментное, потому что отсутствие части века неминуемо сказывается на состоянии слизистой оболочки глаза — она высыхает и воспаляется.
- Сегодня предпочтение отдается не скальпелю, а радиоволновой резекции опухоли глаза, которая минимально повреждает окружающие здоровые ткани.
- Применение лазера в лечении злокачественных опухолей ограничено.
- При небольшом размере опухоли глаза используется криодеструкция.
- Очень хорошие клинические результаты отмечаются при лучевой терапии, в том числе в сочетании с хирургическими техниками. В последние годы прибегают не только к дистанционной лучевой терапии, но и брахитерапия с внедрением источника излучения в ткани века.
- Протонотерапия дает меньшие разрушения окружающих тканей глаза при равном лечебном эффекте.
Тем не менее, любая методика не гарантирует отсутствие рецидива опухоли, что отмечается в каждом 10 случае, но это не фатально для пациента.
Позаботьтесь о себе, запишитесь на операцию сейчас
В чем суть этого оперативного вмешательства?
Энуклеация глаза — это извлечение глазного яблока из орбиты вместе со зрительным нервом. Выполняется экстирпация (полное удаление) при гнойных процессах орбиты, тяжелой деструкции органа зрения в результате травматического, термического или механического влияния. Ей предшествует специфическая подготовка пациента. Она включает медикаментозную компенсацию его состояния, стабилизацию артериального давления и премедикацию. Существуют и другие способы, позволяющие частично сохранить орган. К ним принадлежит органосберегающее оперативное вмешательство, которое называется эвисцерацией. Но функция зрения при нем все равно утрачивается.
Показания к операции
Удаление глазного яблока производится, если у больного присутствуют тяжелые деструктивные изменения глазной орбиты. Последние возникают после травматического воздействия в области лицевого отдела черепа. Причинами также могут выступить повышенная температура, влекущая ожоги роговицы и лежащих глубже тканей, механические повреждения вследствие удара тупым предметом или влияния ударной волны при взрыве. При тотальном воспалительном процессе в области орбиты зрительный орган также показано удалить. Экстирпация производится при таких патологиях:
Если у пациента развивается острый хориоидит назначают операцию по удалению глазного яблока, для предупреждения заражения вен головного мозга.
- Гнойный ринит или хориоретинит. При нем происходит острое воспаление сетчатки с гибелью фоторецепторов — палочек и колбочек. Воспалительный процесс полностью нивелирует зрительную функцию, и орган становится неспособным к восстановлению.
- Острый хориоидит. Здесь патологический процесс охватывает сосудистые сплетения. По капиллярам инфекция распространяется на более крупные и глубже залегающие сосуды, что ведет к риску заражения артерий и вен головного мозга.
- Эндофтальмит. Гной при этой патологии распространяется на стекловидное тело и цилиарную структуру. Отсюда бактерии способны мигрировать в мозговые оболочки.
- Панофтальмит. При нем возникает генерализованное поражение глаза. Осложнением этой тяжелой патологии являются менингит и менингоэнцефалит.
Поведение процедуры
Энуклеация глаза выполняется под наркозом. С помощью скальпеля хирург рассекает мягкие ткани, оттягивая верхнее и нижнее веко специальными держателями. Затем дугообразно иссекается конъюнктивальный мешок и специальной ложкой глазное яблоко приподнимается. Параллельно производится сепарация окружающих мягких тканей склеры
Особенно осторожно хирурги действуют при извлечении зрительного нерва. Последний непосредственно соединяется с мозгом через chiasma opticum — офтальмологический перекрест
Его удаляют, аккуратно пересекая, в абсолютно стерильных условиях. Все структуры, которые удалили, отправляются на патологоанатомическое исследование, а после утилизируются. В орбиту для стерилизации операционного поля закладывают альбуцидовую мазь. Образовавшийся раневой дефект прикрывают давящей повязкой.
Введение в наркоз
Вмешательство проводится под общим наркозом, а перед этим больному вводят препараты для снижения аллергической реакции.
Операция по удалению глаза выполняется под общей анестезией. Перед ней пациенту проводят премедикацию с помощью холинолитиков, холиноблокаторов, наркотических анальгетиков и антигистаминных препаратов, уменьшающих риск аллергической реакции. Ему также выполняют специальную пробу на чувствительность к анестетикам. Некоторые больные реагируют на введение анестезирующих препаратов по анафилактоидному типу. При риске развития у них анафилактического шока от вмешательства приходится отказаться. Реже прибегают к альтернативному способу — уколам раствора «Новокаина», которые делают в 4 точках, по разным углам орбиты.
Когда требуются проведение сложной операции по восстановлению зрения
Есть три типа слепоты и тяжелых нарушений зрения, которые возникает при заболеваниях и патологических состояниях зрительной системы.
- Обратимая слепота, вызванная патологиями глазного яблока.
- Частично-обратимая слепота вызванная патологией глазного яблока.
- Слепота и нарушения зрения, вызванные внеглазной патологией.
К первому случаю относят такие вещи, как:
- катаракта;
- помутнение роговицы;
- недавние отслойки сетчатки;
- кровоизлияния в стекловидное тело;
- гифема;
- резкое повышение внутриглазного давления.
В большинстве случаев эти вещи можно лечить и иногда лечить с помощью лекарств или рутинных хирургических процедур. Но иногда, чтобы полноценно восстановить зрение необходимо более сложное вмешательство. Например, полная трансплантация роговицы.
Ко второму типу относят:
- влажную макулярную дегенерацию;
- сухую макулярную дегенерацию;
- диабетический макулярный отек;
- окклюзию вен сетчатки;
- некоторые случаи недиабетической дегенерации роговицы;
- и т. д.
Если при этих патологиях наступает слепота, то даже самая инновационная операция на глаза по восстановлению зрения способна вернуть его лишь частично.
Третий тип серьезных нарушений зрения возникает при таких состояниях как:
- неврит или атрофия зрительного нерва;
- парезы или параличи глазодвигательных мышц;
- опухоли глазницы или головного мозга;
- и т.д.
В первом случае сложные операции требуются лишь иногда. Во втором и третьем случае хирургическое вмешательство — это всегда сложная процедура, нередко сопряженная с высокотехнологическими методами лечения.
Лазерная коррекция зрения
Это наиболее популярный вид офтальмологического вмешательства для повышения остроты зрения. Его эффективность уникальная – почти 99%.
Лазерная коррекция проводится при:
- дальнозоркости:
- близорукости;
- астигматизме.
Проводится такая операция под местной анестезией. Далее стачивается лазером роговичный слой до нужного уровня.
Хотя поклонников у этой операции масса, она имеет немало противопоказаний:
- глазные патологии (катаракта, глаукома, дистрофия роговицы, воспалительные заболевания и др.);
- прогрессирование близорукости; пациента (сахарный диабет, герпес, нейродермит, проблемы со щитовидкой и др.)
Метод ЛАСИК особенно предпочитают офтальмологи из-за короткого послеоперационного периода и безболезненности.
Такая операция длится около 20 минут на оба глаза, с использованием местного обезболивания.
Неудобство для пациента состоит в том, что на послеоперационном этапе его подстерегает «роговичный синдром».
Это состояние, при котором наблюдаются такие симптомы:
- светобоязнь;
- боли, рези;
- слезотечение.
Помочь перенести подобные проявления помогают медикаменты (анальгетики, стероиды). Послеоперационный период включает ряд ограничений (посещение саун и бань, ограничение алкоголя, исключение подъема тяжестей, воздержание на год от беременности).
Проведение операции и фото после нее
Далее рассмотрим виды блефаропластики и фото, на котором виден результат после процедуры.
Как делается пластика верхнего века?
Верхняя блефаропластика устраняет дефект нависания кожи над глазным яблоком. При несложных манипуляциях, когда отсекается только лишняя кожа, применяют местный наркоз. При комплексной омолаживающей операции с подтяжкой бровей и коррекцией подвижного и неподвижного век показан общий наркоз.
Перед операцией специальным маркером наносится разметка, по которой будут производиться разрезы. Линии маркера наносятся в форме эллипса в район подвижной складки века при открытых глазах. Широкая часть эллипса располагается в центре глаза.
Линии разметки повторяют контур разреза глаза и равномерно сужаются к его уголкам.
Алгоритм проведения операции:
- Проводится обезболивание в зависимости от сложности операции.
- Иссекается намеченная полоска кожи.
- Удаляется полоска круговой мышцы глаза и лишняя жировая ткань.
- Накладывается внутрикожный шов и асептическая повязка.
Операция на верхнем веке с иссечением только избытков кожи длится около 40 минут. Более сложная операция продлится до двух часов.
При удовлетворительном состоянии пациента выписывают из клиники через четыре часа.
Предлагаем посмотреть видео о верхней блефаропаластике:
Больше информации о проведении блефаропластики верхнего века найдете в нашем специальном материале.
Как делают пластику нижнего века?
Пластическая операция на нижнем веке избавляет пациента от отеков, грыж и мешков под глазами, дряблости кожи, морщин и провисания века. Проводится операция под местным или общим наркозом. Предварительно хирург наносит разметку на проблемные места. Разметка начинается под слезной точкой и выходит за наружный угол глаза на 10 мм.
Выдерживается расстояние от линии роста ресниц до 2 мм. Хирург убеждается в симметрии нанесенных линий и приступает к операции. Операция проходит в несколько этапов:
- Пациенту проводят обезболивание. Делается укол при местной анестезии, либо вводится общий наркоз.
- По разметке производится надрез и отделятся кожа от мышечных волокон.
- Мышечные волокна разделяются, это открывает доступ к центральному жировому карману.
- Удалятся жировая ткань из наружного и внутреннего карманов. В последнее время практикуется не удаление жировой ткани, а перераспределение ее в периорбитальной зоне.
- Оценивается лишняя ткань и удаляется по разметке.
- При выраженной дряблости кожи наружного края нижнего века проводится его подтяжка с фиксацией к надкостнице.
- Накладываются микрохирургические швы и стерильная повязка.
Классическая пластика нижнего века проводится от 40 минут до 2 часов. Первые три недели после операции наблюдаются отеки и гематомы.
О том, какие еще осложнения возможны после блефаропластики, узнаете тут.
При соблюдении всех требований врача реабилитация проходит без осложнений.
Найти больше информации о проведении блефаропластики нижнего века вы сможете в этой статье.
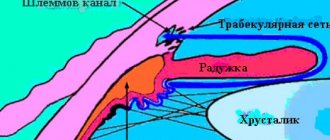
Существует несколько методов удаления глазного яблока
Эвисцерация
– удаление содержимого глазного яблока (стекловидного тела, сосудистой оболочки, сетчатки, хрусталика). Эта операция малотравматична и не требует специального оборудования. Ее минусом является неудовлетворительный косметический результат в дальнем послеоперационном периоде, возможность развития осложнений (заворот век, хронический конъюнктивит). Добиться удовлетворительного косметического результата можно, используя метод эвисцерации с последующей постановкой интраокулярного протеза (ИОП). Однако недостатком данного метода является узкий спектр показаний к постановке интраокулярного протеза и вероятность развития дополнительных осложнений.
Энуклеация
– удаление глазного яблока и частично его вспомогательного аппарата.
Экзентерация
– удаление глазного яблока и всего вспомогательного аппарата. Радикальная операция, используемая при панофтальмите с поражением тканей орбиты, интраокулярных новообразованиях с прорастанием склеры. Выбор методики зависит от каждого конкретного случая и состояния животного. Основная задача при выборе техники – обеспечить стабильное состояние прооперированного глазного яблока в течение всей дальнейшей жизни животного.При внимательном рассмотрении всех вариантов удаления глазного яблока становится ясно, что самыми практичными из них являются два варианта: постановка интраокулярного протеза и энуклеация глазного яблока с обширным захватом век. Постановка интраокулярного протеза имеет свои плюсы и минусы. Плюсы данной операции очевидны – хороший косметический результат и относительно малая травматичность. К минусам можно отнести необходимость тщательного отбора кандидатов на постановку интраокулярного протеза. Интраокулярный протез нельзя ставить при подозрении на интраокулярное новообразование, при панофтальмите, панувеите и увеите на фоне инфекционных заболеваний. Энуклеация глазного яблока с обширным захватом век сочетает в себе все требования, которые можно предъявить к операции по удалению глазного яблока, и может быть транспальпебральной и трансконъюнктивальной. Транспальпебральная энуклеация глазного яблока – более «чистая» операция по сравнению с трансконъюнктивальной техникой. Плюсом этого метода является удаление круговой мышцы век и значительное снижение проминирования кожи в глубь орбиты в послеоперационном периоде. Минус – значительное кровотечение, вызванное поврежденными сосудами век, поэтому в некоторых случаях сосуды нуждаются в лигировании. При проведении данной операции удаляется целиком все глазное яблоко и весь вспомогательный аппарат, включая веки. Благодаря этому обеспечивается стабильный результат и крайне малый процент послеоперационных осложнений.
Предоперационная подготовка включает в себя:
- Клинический анализ крови.
- Определение времени свертываемости крови.
- Дополнительное обследование животного в зависимости от его состояния и причины удаления глазного яблока.
Подготовка к операции
Операционное поле необходимо полностью выбрить, провести антисептическую обработку. Конъюнктивальный мешок обрабатывается 5%-ным раствором Повидона. Осуществляется ретробульбарное введение анестетика. Анестезиологическое сопровождение обеспечивается врачом-анестезиологом. Индукция: Пропофол 4,0 мг/кг с премедикацией. Использование низких доз опиоидных препаратов (Фентанил) в индукции уменьшает риск кашля.
Наркоз:
- Пропофол 6-12 мг/кг/час, или Изофлуран.
- Фентанил 2,5-5 мкг/кг/час.
- Пропофол 6-12 мг/кг/час, или Изофлуран.
- Фентанил 1,5-2,5 мкг/кг/час.
- Кетамин 3-5 мг/кг/час.Инфузионная терапия используется в объеме, достаточном для купирования гиповолемии и коррекции электролитных нарушений с применением кристаллоидных растворов (NaCl 0,9%-ный, 5%-ный) и коллоидных растворов (ГЭК 6%-ный).
Где проводят операции
Операция по удалению глазного яблока делится на несколько этапов:
- Решение о неизбежном удалении глаза принимается лечащим врачом на основании результатов комплексного обследования.
- После этого следует этап подготовки пациента к операции, который заключается в простейших действиях – соблюдении диеты и правильном выполнении гигиенических процедур накануне операционного дня.
- Удаление глаза у детей выполняется под общим наркозом (при отсутствии противопоказаний), взрослым пациентам делают местную анестезию.
- После введения наркоза пациент укладывается на операционный стол, глаз раскрывают при помощи векорасширителя. Далее рассекают и отделяют конъюнктиву глаза, делается это по периметру.
- После отсечения конъюнктивы в глазницу вводится специальный крючок, отсекаются прямые мышцы. Отсеченные прямые мышцы слегка выводятся наружу, после чего отсекаются косые мышцы и глазной нерв.
- Глазное яблоко удаляется, кровотечение останавливается давящим тампоном, смоченным в растворе перекиси водорода.
После операции в глазницу вставляется искусственный имплантат, выполненный из современных, экологически чистых и безопасных для здоровья материалов. Он крепится к остатку сухожилий и мышц, а сверху покрывается конъюнктивой. Благодаря новейшим материалам и современным технологиям, реализованным в нашей клинике, искусственный глаз получается практически неотличимым от настоящего, что позволяет не беспокоиться об эстетических последствиях энуклеации.
Удаление глаза – процедура серьёзная, требующая принятия взвешенного решения врача и согласия пациента. Имеются следующие показания к проведению энуклеации:
- Сильный болевой (некупируемый) синдром в слепом глазу.
- Исключительная косметическая необходимость.
- Глаукома на терминальной стадии.
- Высокий риск развития симпатической офтальмии.
- Стремительно развивающееся воспаление при полной слепоте.
- Тяжелые травмы или полная атрофия глазного яблока.
- Злокачественные опухоли глаза.
Операция не проводится в случае высокой вероятности проникновения инфекции или гноя в головной мозг, а также при обнаружении общей инфекции.
Вне зависимости от метода операции внешний вид человека после удаления глаза сильно изменяется
Частичное удаление внутренних структур глазного яблока (эвисцерация); Полное извлечение больного глаза (энуклеация); Тотальное иссечение органа зрения с одной стороны вместе со всеми окружающими мягкими тканями (экзентерация).
В раннем периоде проводится антимикробная и противовоспалительная терапия с помощью таблеток, глазных капель и мазей. Основная цель реабилитации – обеспечить лицу человека естественный внешний вид и научится жить с одним глазом. На 3-5 сутки послеоперационного периода при отсутствии осложнений офтальмолог установит глазной протез.
ПОДРОБНЕЕ ПРО: Линзы ACUVUE для коррекции дальнозоркости и близорукости
Тяжелые травмирующие операции по удалению глаза проводятся по строгим показаниям. Выбор метода операции зависит от причины заболевания. Во всех случаях проводится протезирование искусственным глазом, чтобы обеспечить человеку нормальную эстетику внешнего вида.
Кератопластика
Операции на глазах любого уровня сложности проводят в центрах микрохирургии и хирургии глаза. Профессиональные хирурги-офтальмологи каждый день выполняют несколько десятков таких вмешательств. Как правило, такие центры предоставляют преимущественно платные услуги.
После операции пациент находится в больнице 3 дня. Все эти дни до выписки на глаз наложена тугая давящаа повязка. Если повязка ослабевает необходимо обратиться к медицинской сестре для наложения новой давящей повязки.
В послеоперационном периоде сохраняются болевые ощущения в оперированной глазнице, усиливающиеся при повороте глаза и головы. Если боль сильна, не терпите, попросите обезболивающую инъекцию.
На 3 дней повязку снимает офтальмохирург и Вас выписывают домой. Если гематома и отек выражены, необходимо использовать давящие повязки еще от 2 до 5 дней, иногда дольше.
Не беспокойтесь, это нормально. В этих случаях, кроме капельных средств, Вы можете использовать наклейку и солнцезащитные очки.
Первые 10 дней особенно следует избегать попадания в глаз пыли, снега, воды и агрессивных жидкостей, лицо умывать обычной водой,
Полость оперированного глаза промывать раствором мирамистина или хлогексидина 0,05% для освобождения ее от слизистого отделяемого, в глаз закапывать назначенные врачом капли. Если у Вас возникли трудности при закапывании, попросите кого-нибудь помочь. Ни в коем случае не трогайте оперированный глаз, а слезу собирайте чистой салфеткой на щеке.
Доктор Лазер
– Самая распространённая офтальмологическая операция в мире – замена хрусталика при катаракте. В нашей стране проводится около 500 тысяч операций ежегодно.
– Это капля в море. Катаракта в зрелом возрасте развивается практически у всех людей. Поэтому операций по замене хрусталика в России необходимо выполнять в 3 раза больше — как минимум 1,5 миллиона ежегодно. Во многих странах, как только пациенту выставляется диагноз «катаракта», сразу же предоставляется право на бесплатную операцию. Если он откладывает решение – в дальнейшем ему приходится платить за эту услугу. Это оправданно, поскольку пациент с катарактой прогрессирующе теряет качество жизни и работоспособность.
Недавно в нашей стране были приняты федеральные клинические рекомендации по лечению катаракты. Они предусматривают обязательное хирургическое лечение, если острота зрения снижается ниже 50%. Внедрение новой техники и применение лазера позволило сделать операцию по замене хрусталика в значительной степени автоматизированной.
– Это может отпугнуть пациента? Ведь человеку доверяют больше, чем бездушной технике.
– На самом деле лазер намного лучше, чем руки хирурга. Лазерная энергия точно дозируется и делает действия хирурга ещё более безопасными и точными по сравнению с обычными методиками, где результат мало зависит от квалификации хирурга. Применение лазера не оставляет никаких следов в глазу. Спустя непродолжительное время даже с помощью современной аппаратуры невозможно найти место вмешательства. Сегодня лазер, предложенный академиком Святославом Фёдоровым и другими нашими учёными, применяется при лечении катаракты, глаукомы, коррекции дальнозоркости и близорукости, лечении патологии глазного дна, для стимуляции процессов заживления.
Более того, применение лазера позволяет перевести хирургические операции на амбулаторный уровень. Поскольку мы научились оперировать без наложения швов – через проколы, – пациенту нет необходимости находиться в клинике после окончания лечения.
Нажмите для увеличения
Послеоперационный период
После проведения подобной операции больному могут назначать специальные препараты, которые остановят развитие воспалительного процесса. К подобным препаратам можно отнести: антибиотики, мази, гели или капли. В редких случаях искусственный глаз может смещаться и вызывать у пациента боль. Если вы столкнулись с подобными проблемами, тогда необходимо обратиться к специалистам, которые проведут дальнейший осмотр.
Чаще всего в подобных случаях назначают повторную операцию. Энуклеация глазного яблока на сегодняшний день проводится во многих офтальмологических клиниках
Во время выбора клиники в обязательном порядке обращайте свое внимание на оборудование. Стоимость проведения операции по удалению глаза зависит от клиники, которую вы выбрали
Теперь вы знаете, как проходит операция по удалению глаза и при каких показаниях его необходимо удалять. Надеемся, что эта информация была полезной и интересной.
Энуклеация глаза — это операция удаления глазного яблока.
Энуклеация глаза показана при травматическом иридоциклите в случае угрозы симпатического воспаления здорового глаза, внутриглазной злокачественной опухоли, при болях в ослепшем глазу. Операцию производят обычно под местной анестезией. Расширив векорасширителем глазную щель, надрезают конъюнктиву у лимба и отсепаровывают ее от склеры (см. Глаз); при помощи крючка выделяют каждую из прямых мышц и отсекают их от склеры; изогнутыми ножницами, введенными за глаз, пересекают зрительный нерв и удаляют глазное яблоко. На оперированный глаз накладывают давящую повязку.
Фельдшер ассистирует во время операции и в послеоперационном периоде производит перевязки с закапыванием 30% раствора сульфацил-натрия.
Через неделю производят протезирование глаза.
Энуклеация глаза (enucleatio bulbi; лат. enucleare — извлекать ядро) — операция удаления глазного яблока.
Показания: внутриглазная опухоль, травматический иридоциклит с потерей зрения при угрозе симпатического воспаления другого (здорового) глаза, боли в ослепшем глазу и др.
Операция противопоказана при панофтальмите (см.) во избежание распространения инфекции в ткани глазницы и головной мозг.
Операцию у взрослых производят под местной анестезией, у детей под общим наркозом. За полчаса до операции назначают этаминал-натрия 0,1 г и димедрол 0,05 г внутрь, под кожу вводят 1 мл 1% раствора омнопона. В конъюнктивальный мешок закапывают 1% раствор дикаина, ретробульбарно вводят 2 мл 2% раствора новокаина, под конъюнктиву склеры и по ходу мышц — 4 мл 1% раствора новокаина. Широко раскрыв векорасширителем глазную щель и захватив пинцетом конъюнктиву склеры у лимба, надрезают ее ножницами по окружности роговицы. Конъюнктиву и тенонову капсулу отсепаровывают от склеры по всей окружности. Конец мышечного крючка вводят под сухожилие прямых мышц и отсекают их от склеры, только внутреннюю (или наружную) прямую мышцу пересекают не у склеры, а несколько отступя от нее, так, чтобы на склере остался небольшой кусок сухожилия, за который фиксируют пинцетом глазное яблоко. Подтягивая глаз вперед и заведя в рану снутри (или снаружи) за глазное яблоко изогнутые куперовские ножницы с сомкнутыми браншами, нащупывают ими зрительный нерв (рис.); затем ножницы несколько вытягивают назад, раскрыв их, снова продвигают вглубь и, охватив браншами зрительный нерв, пересекают его. Далее этими же ножницами пересекают у склеры косые мышцы и удаляют глазное яблоко из орбиты.
Небольшое кровотечение останавливают тампоном, смоченным раствором перекиси водорода. На рану конъюнктивы накладывают 3—4 кетгутовых шва, закапывают 30% раствор сульфацила и накладывают давящую повязку.
С косметической целью для создания подвижной выпуклой культи на место удаленного глазного яблока подсаживают кусок жира, взятый из ягодичной области, или вкладывают сферический имплантат из пластмассы; закрывают его теноновой капсулой и конъюнктивой с помощью швов.
Существует немало заболеваний органов зрения, где необходимо удалить глаз. Это делают крайне редко и только в том случае, если других шансов на выздоровление не имеется. Это помогает избежать дальнейших серьезнейших осложнений и помочь человеку жить. Рассмотрим поподробнее этот метод и разберемся в чем его суть, где он применяется, как проводится и какие результаты дает пациенту.
Быстро, безопасно, безболезненно
Лидия Юдина, «АиФ Здоровье»: Николай Петрович, 90% информации человек получает благодаря зрению. Поэтому из всех потерь, связанных со здоровьем, люди больше всего боятся слепоты. Насколько оправдан этот страх? Как часто сегодня развивается слепота? И какие заболевания могут к ней привести?
Николай Соболев: С возрастом частота развития глазной патологии возрастает – и практически каждый человек, достигший почтенного возраста, сталкивается с теми или иными офтальмологическими проблемами. В 70% случаев к слепоте приводят три заболевания – катаракта, глаукома и патология глазного дна, которая развивается при сахарном диабете. Если этими болезнями не заниматься, они закончатся потерей зрения. Однако у врачей есть возможность не допустить этого. Если выявить на ранних стадиях первые признаки заболеваний – изменение в хрусталиках, повышение внутриглазного давления, уровня сахара в крови, сужение полей зрения, – слепоты гарантированно удастся избежать. Помимо этого врачи сегодня научились проводить хирургическое вмешательство, полностью восстанавливающее зрение на ранних стадиях заболевания.
Простуда бьёт по глазам. О каких болезнях расскажут офтальмологи Подробнее
– Считается, что безопасного хирургического вмешательства не существует. Как часто развиваются осложнения после оперативного лечения в офтальмологии?
– Операции на глазах сегодня почти безопасны. Частота развития осложнений исчисляется сотыми долями процента, к тому же все осложнения в подавляющем большинстве обратимы и могут быть исправлены дополнительным воздействием. При этом вмешательство проводится настолько быстро и безболезненно, что пациенты не воспринимают его как операцию.
Глазное яблоко занимает 1% человеческого тела. Средняя продолжительность операции, например катаракты, всего 3–7 минут. Наркоз не применяется – только анестезирующие глазные капли. Операция проводится через проколы, сопоставимые с проколом кожи при взятии анализа крови из пальца. Такой доступ не требует даже наложения швов.
Статья по теме
Прощай, катаракта! Как проходит операция по замене хрусталика?
Эвисцерация глазного яблока: описание, показания, ход операции
Эвисцерация (в переводе с латыни – извлечение внутренностей) – это хирургическое вмешательство, предусматривающее выскабливание воспаленных внутренних оболочек глазного яблока.
В ходе операции выполняют рассечение склеры и извлекают из нее все внутриглазные структуры.
После этого склеральную полость тщательно выскабливают, вытирают и вымывают до тех пор, пока она не станет абсолютно чистой.
Чаще всего операция выполняется в срочном порядке. Больного с гнойным воспалением внутренних оболочек глаза и стекловидного тела быстро госпитализируют в офтальмологический стационар, где ему сразу же проводят массивную антибиотикотерапию. В случае неэффективности консервативного лечения пациента срочно оперируют.
Показания и противопоказания к операции
Эвисцерация выполняется в случае гнойного воспаления внутренних оболочек (сетчатки, хориоидеи) и структур (стекловидного и цилиарного тел) глаза. Она показана в тех случаях, когда энуклеацию нельзя делать из-за высокого риска распространения инфекции. Как правило, эвисцерацию выполняют тогда, когда медикаментозная терапия не принесла нужных результатов.
Показания к проведению операции:
- эндофтальмит, сопровождающийся формированием абсцесса стекловидного тела и желтоватым свечением зрачка;
- панофтальмит с гнойным расплавлением практически всех внутренних структур и оболочек глазного яблока.
Противопоказаниями к оперативному вмешательству являются острые воспалительные процессы в придатках глаза. К ним относятся гнойные конъюнктивиты, дакриоциститы, ячмени, фурункулы, гноящиеся раны век, орбиты, носовой полости и придаточных пазух носа. Оперировать больного можно лишь после устранения воспаления.
При панофтальмите, вызванном анаэробными микроорганизмами, предпочтение рекомендуется отдавать энуклеации (особенно в тех случаях, когда есть подозрение, что инфекция распространилась на содержимое орбиты за глазом).
Ход операции
Эвисцерация выполняется под местной анестезией. Больному ретробульбарно вводят 1-2% раствор новокаина. Обязательным также является добавление к анестетику пенициллина. С целью профилактики инфекционных осложнений проводится системная антибиотикотерапия.
Через небольшой разрез в склере ложечкой вынимают все содержимое глазного яблока. После гемостаза тщательно удаляют остатки сетчатой и сосудистой оболочек, а склеральную полость промывают раствором антисептика. На склере делают 4 насечки. Конъюнктиву ушивают, а глазную полость дренируют. На прооперированный глаз накладывают повязку.
Преимущества и недостатки операции
Недостатком данного оперативного вмешательства является длительное заживление операционной раны и выделение большого количества отделяемого. Неполное удаление внутренних оболочек глаза в последующем может привести к развитию симпатической офтальмии.
Эвисцерация дает хороший косметический эффект. Послеоперационная культя имеет хорошую подвижность, а имплантированный в нее протез выглядит очень естественно.
Операция с невротомией
Данная модификация операции выполняется в тех случаях, когда существует риск развития симпатической офтальмии – воспаления здорового глаза. Как правило, ее делают при тяжелом эндофтальмите. В ходе операции иссекается задний полюс глазного яблока и пересекается зрительный нерв.
Рекомендуем прочесть статью об исследованиях глаз, чтобы диагностировать ваши глаза и, возможно раскрыть угрозу.
Для более полного ознакомления с болезнями глаз и их лечением – воспользуйтесь удобным поиском по сайту или задайте вопрос специалисту.
Как проходит хирургическое удаление эпиретинальных мембран?
Стандартная трехпортовая витрэктомия калибра 25G-27G относится к малоинвазивному амбулаторному вмешательству, которое выполняется с применением местной анестезии.
Трансцилиарно устанавливается три порта для световода и инструментов, диаметр которых составляет всего 0,39-0,56 мм. Далее хирург с помощью витреотома удаляет патологически измененное стекловидное тело и получает доступ к эпиретинальной мембране, которая после окрашивания витальными красителями деликатно удаляется с помощью концезахватывающего витреоретинального пинцета 25 или 27G. Затем стекловидное тело замещается воздушногазовой смесью, сбалансированным физиологическим раствором или стерильным воздухом, место которых со временем занимает естественная среда глаза.
| Этап витрэктомии | Удаление эпиретинальной мембраны | |
Продолжительность операции составляет около получаса, а после ее завершения пациент в этот же день выписывается домой на реабилитацию. Период восстановления включает выполнение всех назначений врача, которые помогут снизить риск развития осложнений и сохранить результат лечения. Рекомендации составляются индивидуально для каждого пациента.
Об успехе лечения говорят тогда, когда в реабилитационном периоде у 9 из 10 пациентов наблюдается улучшение зрительных функций на 20% и более в течение первых шести месяцев после операции.
Сколько стоит лечение эпиретинальной мембраны?
Стоимость лечения эпиретинальной макулярной мембраны находится в диапазоне от 50 тыс. до 100 тыс. рублей. Такой большой разброс цены обусловлен разным подходом к определенному пациенту, различными проявлениями пленки на сетчатке, сложностью хирургии, видом заменителя стекловидного тела, наличия сопутствующих глазных заболеваний и многими другими клиническими особенностями. Однако хирургическое удаление эпиретинальных мембран сетчатки, по убеждению оперирующих офтальмологов, считаются исключительно действенным методом, обеспечивающим эффективное восстановление зрение.
В нашей клинике его проводят исключительно опытные хирурги, обладающие огромным клиническим опытом, теоретическими сведениями о патофизиологии заболевания и располагающие высококачественными расходными материалами, всем необходимым современным оборудованием и витреоретинальным инструментарием.
| Удаление эпиретинальных мембран. Видео с операции |
Эпиретинальная мембрана глаза. Отзывы пациентов
Пациенты, у которых имеется пленка на сетчатке и которые прошли лечение, в интернете оставляют как положительные, так и отрицательные отзывы. Последние в большинстве случаев связаны с низкой результативностью проведенного хирургического вмешательства и недостаточно хорошем восстановлении зрения. На данные показатели влияет несколько факторов, среди которых ведущими можно назвать своевременность обращения за специализированной офтальмохирургической помощью и квалификация витреоретинального хирурга офтальмолога.
В тех ситуациях, когда пациент игнорирует явные симптомы заболевания и обращается к офтальмологу очень поздно, бывает невозможно восстановить зрение до прежних значений, ввиду необратимых изменений в сетчатке и развития сопутствующих осложнений. Своевременно проведенная операция может остановить последующее прогрессирование эпиретинальной мембраны, что может вызвать полную потерю зрительных функций.
Витреоретинальные операции являются очень сложными, требуют от врача идеального владения микрохирургическими инструментами и высокотехнологичным оборудованием. Нередко за подобные операции берутся молодые и неопытные хирурги, недостаточно изучившие все нюансы и тонкости метода. В результате эффективность оперативного вмешательства сильно снижается, появляются осложнения, а результат не соответствует ожиданиям пациента.
| Высокоспециализированное лечение — гарантия качественного результата операции |
Поэтому специалисты рекомендуют обращаться к офтальмологу при появлении даже самых незначительных нарушений зрения, являющихся ранними предвестниками развития тяжелых глазных заболеваний, к которым относятся повреждения витреомакулярного интерфейса, и в том числе эпиретинальная мембрана. Лечение столь ответственной и сверхделикатной патологии, как эпиретинальная мембрана, обязан проводить хирург только с большим опытом выполнения витрэктомии. В таком случае прогноз будет максимально оптимистичным.