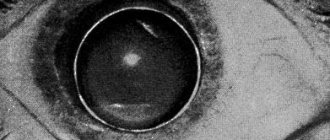
Интраоперационные осложнения
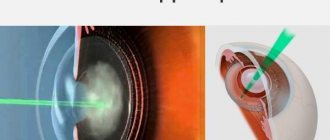
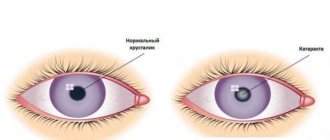
Катаракта глаз неизлечима консервативными методами: нет средств, способных сделать помутневший хрусталик опять прозрачным. Факоэмульсификация – операция с заменой отслужившей свой срок «биологической линзы» на искусственную – способна восстановить утраченное зрение с минимальным процентом осложнений. Для размельчения потерявшего свои качества хрусталика используется сверхтонкая игла – факонаконечник, который работает под действием ультразвука. Для иглы-наконечника делаются микроскопические проколы (1,8-2 мм), они не требуют последующего наложения швов, т.к. заживают сами. Через эти отверстия удаляются раздробленные хрусталиковые массы, на их место имплантируется эластичная линза – искусственный заменитель хрусталика. Интраокулярная линза (ИОЛ) расправляется внутри хрусталиковой капсулы и обеспечивает пациенту качественное зрение на всю оставшуюся жизнь. Однако даже в ходе такой высокотехнологичной операции бывают осложнения:
- Разрыв стенки капсулы и выпадение частей раздробленного хрусталика в область стекловидного тела. Такая патология провоцирует глаукому, поражение сетчатки. Через 2-3 недели проводится вторичное операционное вмешательство, удаляется засоренное стекловидное тело.
- Смещение имплантированной линзы в сторону сетчатки. Неправильное положение ИОЛ вызывает отек макулы (центральной части сетчатки). В этом случае необходима новая операция с заменой искусственного хрусталика.
- Супрахориоидальное кровоизлияние – накопление крови в пространстве между сосудистой оболочкой и склерой. Такое осложнение возможно из-за преклонного возраста пациента, при глаукоме и гипертонии. Кровоизлияние способно привести к потере глаза и считается редким, но опасным моментом операции по замене хрусталика.
Интраоперационные проблемы при факоэмульсификации не исключены, но возникают редко – в 0,5% случаев. Послеоперационные осложнения происходят в 2-3 раза чаще (1-1,5% случаев).
Другие осложнения
К осложнениям после операции по замене хрусталика можно отнести:
- Воспалительные процессы, которые затрагивают разные глазные структуры – увеит (сосудистую оболочку), ирит (радужку), конъюнктивит (слизистую оболочку). Любое воспаление считается условной нормой и рассматривается как защитная реакция на операцию. Чтобы избежать обширной воспалительной реакции, после факоэмульсификации больному назначают курс антибиотикотерапии или прием препаратов, блокирующих воспаление.
- Кровоизлияние – связано с повреждением мелких сосудов и поступлением сосудистого содержимого в переднюю камеру глаза. Если кровяной сгусток не рассосался самостоятельно, врач может назначить промывание специальными растворами.
- Отек роговицы – часто проходит бессимптомно с незначительной выраженностью. Снять отечность можно при помощи капель, которые нормализуют обменные процессы в оболочках.
Чтобы послеоперационный период протекал как можно легче и не сопровождался осложнениями, больному настоятельно рекомендуют придерживаться ряда профилактических мер. Запрещается наклонять голову, поднимать тяжести, управлять транспортными средствами, посещать сауну и бассейн. Эти ограничения актуальны только для первых недель после установки импланта.
Когда искусственная линза приживется, пациент сможет вести привычный образ жизни и наслаждаться отличным зрением.
Осложнения первых послеоперационных недель
Первые две недели после операции необходимо беречь проопериванный глаз от яркого света, инфекций и травм, использовать противовоспалительные капли для регенерации тканей.
Несмотря на профилактические меры, в первую и вторую недели возможны осложнения после удаления катаракты.
Патологии, поддающиеся консервативной терапии
- Воспалительные процессы. Они при операциях неизбежны – это ответ организма на травму, поэтому при завершении операционного вмешательства под конъюнктиву вводят антибиотики и гормональные противовоспалительные препараты, в течение 2-3 недель глаз орошается бактерицидными каплями. При ослабленном иммунитете к обычным признакам воспаления (покраснение, зуд) добавляются симптомы увеита или иридоциклита.
- Увеит – воспалительная реакция сосудистой оболочки глаза, проявляется болевыми ощущениями, светочувствительностью, мушками или туманом перед глазами.
- Иридоциклит – воспаление радужной оболочки и ресничной зоны, которое сопровождается сильным болевым синдромом, слезотечением.
Такие осложнения требуют комплексного лечения антибиотиками, антивоспалительными гормональными и нестероидными препаратами.
- Кровоизлияние в переднюю камеру. Связано с небольшим повреждением радужной оболочки во время хирургического вмешательства. Незначительное кровотечение внутри глаза лечится дополнительным промыванием, оно не причиняет боли и не мешает зрению.
- Отек роговицы. Если удаляется зрелая катаракта (с твердой структурой), осложнения после операции катаракты на роговице вызываются усиленным действием ультразвука при её дроблении. Возникает отек роговицы, который проходит сам собой. При образовании воздушных пузырьков внутри роговицы применяют специальные мази и растворы, терапевтические линзы. В тяжелых случаях производят замену роговицы – кератопластику.
- Послеоперационный астигматизм. Хирургическое вмешательство изменяет форму роговицы, в результате чего нарушается рефракция, и зрение становится нечетким. Его корректируют очками и линзами.
- Повышение глазного давления. Послеоперационная (вторичная) глаукома может возникнуть из-за разных обстоятельств:
- плохо смытые во время операции остатки гелеобразной суспензии (вискоэластика) затрудняют циркуляцию жидкости внутри глаза;
- имплантированная линза смещается вперёд к радужной оболочке и давит на зрачок;
- воспалительные процессы или кровоизлияния внутри глаза.
В результате появляются симптомы: покраснение, боль, рези в глазах и вокруг них, слезоточивость, сетка и туман перед взором. Давление приходит в норму после применения специальных капель, иногда делается пункция с промыванием засоренных протоков глазного яблока.
Патологии, требующие оперативного вмешательства
- Дислокация ИОЛ. В ходе операции катаракта (помутневший хрусталик) извлекается из капсульного мешка, куда помещается эластичная искусственная линза. Она самостоятельно распрямляется внутри капсулы, и нужное положение закрепляется врачом. При неправильной фиксации искусственный хрусталик может сместиться назад, вперед, в сторону. В таких случаях у пациента возникает раздвоенное изображение дальних предметов, быстро устают глаза, причем, неприятные симптомы не исчезают после отдыха. Такое осложнение является достаточно тяжелым: необходимо оперативное вмешательство для коррекции положения линзы. Иначе произойдет отслоение сетчатки или разовьется глаукома.
- Регматогенная (связанная с разрывом) отслойка сетчатки. Серьезная патология при операциях с заменой хрусталика. Слой сетчатки, отделяясь от стенки глазного яблока, перестает получать питание и отмирает, что приводит к полной потере зрения. Провоцирующими факторами служат:
- интраоперационные осложнения;
- контузии оперированного глаза;
- высокая степень близорукости;
- сахарный диабет, сосудистые заболевания.
При появлении симптомов отслойки сетчатки: световые точки, мушки, темная пелена перед глазами, – следует немедленно обратиться к офтальмологу. Лечение проводится лазерная коагуляцией, хирургическим пломбированием, витрэктомией .
- Эндофтальмит. Воспаление внутренних тканей глазного яблока (стекловидного тела) – редкое, но очень опасное осложнение микрохирургии глаза. Оно связано:
- с занесением инфекции внутрь глаза во время операции;
- с ослабленным иммунитетом;
- с сопутствующими глазными болезнями (конъюнктивит, блефатит и др.)
- с инфицированием слезных протоков.
Симптомы: резкая боль, значительное ухудшение зрения (видны только светотени), покраснение глазного яблока, отек век. Необходима экстренная терапия в стационарном отделении глазной хирургии, в противном случае произойдет потеря глаза и развитие менингита.
Как подготовить пациента?
Результаты исследований подтверждают, что проактивное выявление ССГ и своевременное лечение позволяет улучшить состояние слезной пленки и тканей глазной поверхности перед хирургическим лечением катаракты.
Это важно как для точной диагностики перед операцией, так и для лучшего восстановления в послеоперационном периоде, а также, что немаловажно, — для того, чтобы пациент был доволен результатами операции2,3,4.
При выборе лечения важно обратить внимание на тип синдрома сухого глаза и на выраженность клинических симптомов.
Рис.3 Роговичное прокрашивание — по мнению ASCRS, наиболее критичный клинический признак ССГ
В отличие от типичных случаев ССГ, при подготовке к операции требуется восстановить состояние глазной поверхности в достаточно сжатые сроки. Клинический комитет по проблемам роговицы Американского сообщества катарактальной и рефракционной хирургии (ASCRS) считает, что для ведения пациентов с ССГ в предоперационном периоде требуется более интенсивное лечение, нацеленное на устранение клинических признаков, и сочетающее применение слезозаменителей и местных препаратов с проведением лечебных процедур. По мнению Комитета, наиболее критичным признаком синдрома сухого глаза в этих случаях является наличие роговичного прокрашивания8.
При выборе слезозаменителей важно обратить внимание на увлажняющий компонент и консервант в составе. Токсичные консерванты способны оказать негативное действие на эпителий глазной поверхности при частых закапываниях.
Отдаленные патологические изменения
Нежелательные последствия могут обнаружиться через 2-3 месяца после операции. К ним относятся:
- Кистоидный макулярный отек. Воспаление центральной части сетчатки (макулы)развивается в результате разрыва хрусталиковой капсулы во время операции; инфекции в стекловидном теле. Сахарный диабет, глаукома, увеит часто провоцируют отек макулы. Поражается самая важная часть сетчатки – желтое тело, где фокусируются световые лучи и происходит передача нервных импульсов в мозг. Ранняя диагностика отека сетчатки затруднена, симптомы выражены нечетко:
- ухудшение зрения, особенно по утрам;
- размытое волнистое изображение предметов;
- розовый оттенок изображения;
- светонеприязнь.
Точный диагноз отека макулы возможен только при оптической томографии и ангиографии сетчатки. Лечится заболевание антибиотиками в комплексе со средствами антивоспалительной терапии. При успешной терапии через 2-3 месяца отек рассасывается, и зрение восстанавливается.
- «Вторичная катаракта». Позднее послеоперационное осложнение, возникает через 6-12 месяцев. Искусственный хрусталик, заменяющий изъятую «биологическую линзу», работает исправно, поэтому название «катаракта» в данном случае является неточным. Помутнение возникает не на ИОЛ, а на капсуле, в которой она находится. На поверхности оболочки продолжают регенерировать клетки естественного хрусталика. Смещаясь в оптическую зону, они накапливаются там и препятствуют прохождению лучей света. Возвращаются симптомы катаракты: туман, размытые очертания, ослабленное цветоразличение, мушки перед глазами и т.д. Патология лечится двумя способами:
- хирургическая капсулотомия – операция по удалению засоренной пленки капсульного мешка, в ходе неё делается отверстие для доступа лучей света к сетчатке;
- очистка задней стенки капсулы с помощью лазера.
Правильный выбор ИОЛ уменьшает вероятность развития осложнения: наименьший процент развития посткатаракты дает имплантация акриловых линз с квадратными краями.
Болит ли глаз после операции катаракты?
Любые манипуляции на органах зрения, даже если они проводятся с использованием современных методик, являются стрессом для глаз. Осложнения после факоэмульсификации отмечают у каждого четвертого пациента. Так что будьте готовы к их появлению. В этом нет ничего страшного, но принять дополнительные меры для устранения этих последствий все-таки придется.
Как правило, глаз после операции катаракты не болит. Но иногда развиваются воспалительные процессы, которые приводят к болезненным ощущениям и дискомфорту. Причем боль может появиться не только в самом глазу, но и в окологлазных областях: надбровных дугах, висках. Причиной этому становится:
- Инфицирование тканей глаза при неправильном подборе медикаментов.
- Отек или опухоль сетчатки.
- Кровотечение.
- Воспалительные процессы.
Нередко ощущение боли сопровождается чувством жжения, зудом или повышенной слезоточивостью. Появляется это почти сразу после завершения операции. При подобных жалобах врач назначает терапию, которая призвана устранить причину этих симптомов. Если не проходит, то курс лечения меняют, подбирая наиболее адекватный метод. В некоторых случаях боль — следствие повышенного внутриглазного давления. В таком случае назначают гипотензивные препараты.
Консультация врача офтальмолога
Добрый день. 15 декабря 17 года мне сделали операцию на правом глазу по замене хрусталика. Была катаракта (незрелая). Прошло уже полтора месяца. Все рекомендации врачей соблюдала как положено в течении месяца. Через месяц посетила офтальмолога, он сказал, что все хорошо. Все капли отменил и разрешил «жить обычной жизнью». Около недели назад, может чуть больше, правый глаз опять стал реагировать на свет, пошипывает, иногда болит, слезиться. Иногда как то побаливает вся правая сторона лица. Не сильно, но не очень приятно. Видимых изменений в глазу нет. Не краснеет, иногда кажется, что хуже вижу. Я не могу понять что с глазом. Уже жалею, что сделала операцию. Кстати, хрусталик американский. Послеоперационный период без осложнений. Но что же сейчас с глазом? Почему болит, щипет, слезиться? Пожалуйста ответьте. Спасибо Нормально ли это? Возраст пациента: 1976 лет
По данному вопросу консультацию проводят практикующие врачи. Медицинское образование проверено администрацией сайта. Сервис несёт полную моральную и юридическую отвественность за качество консультаций.
источник
Слезятся глаза после операции катаракта
Слезятся глаза, что делать
Утром вы заметили сухие корочки в уголках глаз, а днем потекли слезы? Если при этом белок глазного яблока покраснел и вы ощущаете зуд, то скорее всего, это конъюнктивит. Не стоит лечить его, чем попало. Обязательно обратитесь к офтальмологу, так как конъюнктивит может быть вызван бактериями, вирусами или иметь аллергический характер.
0 238
Этот материал о том слезятся глаза, что делать и инструкция по лечению слезоточивости глаз
0 344
Продолжаем делать ответы на вопросы слезятся глаза, что делать и не что статья о том инструкция по лечению слезоточивости глаз
0 27
0 68
Боль в глазу после операции катаракты
Добрый вечер. 12.01.2013 была сделана операция по поводу незрелой катаракты правого глаза. После операции глаз видел хорошо. А с 22 февраля появились боли в области глаза, на глазу ощущение «пелены». Нельзя было дотронутся к ресницам, если дотрагиваюсь адская боль глазного яблока, пронзающая голову и висок.Обратилась к офтальмологу 25.02.Осмотрела глаз. сказала, что все нормально- хрусталик на месте.Под глаз была сделана инъекция дипроспана.Боли не прошли, перестала различать буквы в газетном тексте. Подскажите пожалуйста, что это может быть?
Здравствуйте! Вам необходимо проверить внутриглазное давление и в случае его повышения закапывать гипотензивные капли. Необходим очный осмотр офтальмолога.
Слезы текут самопроизвольно – что делать?
По материалам газеты «Вестник ЗОЖ»
Почему слезятся глаза на улице в ветреную и морозную погоду
В редакцию газеты обратился мужчина с жалобой, что у него при сильном порывистом ветре и в холодную морозную погоду текут слезы на улице, что делать и насколько это серьезно.
Отвечает врач – офтальмолог высшей категории Минаеева М. В.
Причиной того, что при ветре и морозе текут слезы из глаз в том, что из выхода из теплого помещения на улицу рефлекторно происходит спазм слезно-носового канала, и, как следствие, начинается слезотечение. Лучшим средством от этого явления является контрастное ополаскивание лица за полчаса до выхода на улицу.
Заканчивать ополаскивания нужно обязательно холодной водой. Кому этот прием не помогает, тот может принять за 20 минут до выхода на улицу 1 таблетку но-шпы, которая поможет 100% снять этот спазм. курс лечения – 1 неделя.
Если слезотечение из глаз беспокоит человека постоянно, а не только при выходе на улицу, то причина слезоточивости скорей всего закупорка слезно-носового канала. У пожилых людей причиной закупорки часто бывает атеросклероз. Устранить незначительную закупорку можно с помощью промывания слезно-носовых каналов раствором фурацилина под напором. Эта процедура безболезненна и выполняется в любой поликлинике. (ЗОЖ 2012, №2 с. 13, 2012, №11, с.10)
Травяные капли от слезоточивости глаз
Если у вас текут слезы на улице в ветреную холодную погоду, поможет такое народное средство:
1 ст. л. семян тмина залить 1 стаканом воды, довести до кипения. В горячий отвар добавить по 1 ч. л. листьев подорожника и травы очанка. Настоять 1 час, процедить, профильтровать через ватку. Закапывать по несколько капель в каждый глаз 3-4 раза в день. Настой можно 3 дня хранить в холодильнике. (ЗОЖ 2013, №23, с.33, 2013, №6, стр. 40).
Яблочный уксус против слезоточивости глаз
Повышенное слезотечение глаз может быть следствием нехватки в организме калия. Пейте воду с соком лимона в течение месяца, далее по надобности еще месяц. Полезен и другой раствор: 1 стакан воды, 1 ч. л. яблочного уксуса, 1 ч. л. меда. Так же полезно употреблять по 1 стакану тертых яблок и пшенную кашу. (ЗОЖ 2005, №3, с. 26).
Если слезятся глаза, добавляйте в стакан водой по 1 ч. л. яблочного уксуса и меда, пейте 3 раза в день до еды. (ЗОЖ 2010, №9, с. 30-31).
Лечение слезоточивости глаз яичными каплями
Сварить яйцо вкрутую, разрезать его вдоль аккуратно вместе со скорлупой. Вынуть желток, а на его место насыпать сахарный песок. Скрепить обе половинки скотчем. Положить яйцо в маленький стакан так, чтоб оно не доставало дна. Сахар начнет капать и заполнять стакан. Эту жидкость закапывать в глаза по 1 капле утром и вечером. (ЗОЖ 2004, №5, с.24).
Как вылечить постоянное слезотечение сахарной пудрой
Перед сном помыть глаза, лечь в постель и сделать следующую процедуру.
Оттянуть верхнее веко и под него насыпать щепотку сахарной пудры. Затем легко массировать веком глаз. Как только появиться слеза, эту же процедуру сделать со вторым глазом.
Глаза не открывать и не промокать, спать так до утра. Если глаза слезятся не очень давно, то достаточно трех процедур. В запущенных случаях 7-10 процедур. (ЗОЖ 2006, №14, с.34).
Укрепление слезной мышцы — массаж
Если глаза слезятся по причине ослаблении слезной мышцы, то поможет массаж: двумя пальцами – указательным и средним надавите там, где наружные уголки глаз. Затем надавите чуть ближе к виску. Не сдвигайте кожу, а плотно прижимайте и ослабляйте, так несколько раз. (ЗОЖ 2007, №14, с. 31).
Причиной слезоточивости глаз может быть засорение слезных каналов, тогда поможет массаж переносицы. У женщины постоянно слезились глаза. Она массировала переносицу с обеих сторон мизинцами 3-4 раза в день очень долго. Ей помогло. Когда ей давали этот рецепт, предупредили, что результат может быть только через год. Прошло уже 5 лет, слезы самопроизвольно до сих пор не бегут, но она время от времени делает до сих пор массаж переносицы. (ЗОЖ 2009, №8, с. 32).
Слезоточивость при блефарите
При блефарите часто возникает повышенная слезоточивость. Справиться с ней поможет такое народное средство: 1 ст. л. тмина залейте 1 стаканом воды, варите на слабом огне 25 минут. Добавьте 1 ч. л. цветков василька, 1 ч. л. подорожника и 1 ч. л. травы очанки. Дать постоять отвару 12 часов в теплом месте. После этого поварить его еще 10 минут и процедить. Отвар закапывать в глаза по 1-3 капли 1-2 раза в день. (ЗОЖ 2009, №8, с. 5).
Если слезятся глаза, помогут контрастные ванночки
У женщины было повышенное слезотечение глаз. Стоило выйти на улицу, не зависимо от температуры воздуха из глаз начинали бежать слезы. Приходилось носить с собой огромную салфетку и буквально умываться слезами. Аптечные препараты, даже очень дорогие, помогали лишь во время их применения. Стоило закончить капать, как слезы бежали опять.
Случайно узнала, что при этом заболевании Ванга советовала промывать глаза.
Женщина набрала 2 пиалы воды – теплую и холодную. Сначала окунула правый глаз в теплую воду на 10 секунд, а потом тот же глаз в холодную. То же проделала с левым глазом. И слезоточивость прекратилось.
Делает эту процедуру каждое утро уже несколько лет, увеличила время до 30 секунд. Просто и гигиенично. Результат: слез нет в любую погоду. Как-то летом была на даче и запустила промывания. В сентябре снова появились слезы, хоть и не очень обильные. Пришлось срочно отставить лень и снова промывать глаза. (ЗОЖ 2010, №3, с. 32).
Лечение слезотечения глаз после инсульта
У женщины 76 лет в 2011 году случился инсульт. После этого голова осталась наклоненной вниз, а из глаз постоянно текут слезы. Она обратилась в «Вестник ЗОЖ» с вопросом: «Что делать, если глаза слезятся»
Отвечает врач-офтольмолог первой категории Центрального отделения микрохирургии глаза. Варкентина И. В.
Слезотечение – часто встречающаяся жалоба пожилых людей. Причина слезотечения у читательницы, вероятнее всего, в нарушении иннервации после перенесенного инсульта. К сожалению, в этом случае лечение только симптоматическое: нужно использовать препараты -слезозаменители, которые будут сохранять слезную пленку: систейн, оксиал, офтолик, натуральная слеза.
Если же слезотечение сопровождается воспалением, зудом, гнойными выделениями, используют для лечения антисептические капли: витабакт, окомистин.
Чтобы не было привыкания, препараты меняют, делают перерывы между лечением.
Если слезятся глаза, помогут и народные средства.
Семя укропа. Взять 1 ст. л. семян укропа, залить 2 стаканами кипятка, настаивать 2 часа. Ватные тампоны, смоченные в укропном настое, прикладывать к глазам на 10-15 минут 1 раз в сутки. Курс лечения – 2 недели.
Цветки василька. 1 ст. л. цветков залить стаканом кипятка, настаивать 1 час. Прикладывать ватные тампоны, смоченные в настое, на 10-15 минут перед сном. (ЗОЖ 2011, №18 с.18, )
Семя укропа при слезотечении глаз
Женщина заваривала семена укропа из расчета 1 ст. л. на стакан кипятка, Остужала до комнатной температуры и прикладывала к глазам на 15-20 минут, прикрыв сверху полотенцем. Для избавления от недуга ей понадобилась 1 неделя. (ЗОЖ 2012, №14, с.30).
Лечение слезотечения медовыми каплями
Что делать, если текут слезы на улице в холодную погоду? Советует главный врач НИИ глазных болезней Лебедева М. Н.
Приготовьте капельки: смешайте теплую воду и мед в соотношении 2:1. Закапывайте по 2 капли в глаза перед сном. Этот простой рецепт должен помочь. (ЗОЖ 2011, №12 с. 4)
Примочки из цветков черемухи
1 ч. л. цветков на 200 мл кипятка. Марлечку сложить вчетверо, намочить в теплом настое, положить на веки. По мере остывания смачивать тампоны снова в теплом растворе. Лежать так минут 20. При обострении делать 2-3 раза в день, а для профилактики – 1 раз в день. У женщины из одного глаза постоянно текли слезы от холода и солнца. Эти примочки ей помогли. (ЗОЖ 2012, №15 с. 31)
Если слезятся глаза, помогут травы
Все методы могут иметь противопоказания. Перед применением народных рецептов обязательно проконсультируйтесь с врачом!
Еще статьи об этой болезни:
Источники: sovetclub.ru, doktor.ru, sredstva03.ru
Следующие:
- Острота зрения после операции катаракты
- Катаракта операция реабилитация великом новгороде в колмово
- loading…
Комментариев пока нет!
Поделитесь своим мнением
Как правильно красить глаза тушью и подводкой
Голикова назвала критику со стороны Рошаля
Визин глазные капли при беременности
Популярные статьи
Катаракта операция нижний новгород больница 35 (Читали 132)
- Жидкость для снятия макияжа с глаз нивея отзывы (Читали 45)
- Лечение катаракты медом и яйцом (Читали 44)
- Визин можно ли капать кошкам (Читали 31)
Последние опубликованные
- Первая глазная клиника в Москве
- Жданов, Владимир Георгиевич. Жёсткие линзы. ЖЖ ОФТАЛЬМОЛОГИЯ.
- Зрительные тракты. Зрительные функции (II). Зрительные функции и возрастная динамика их развития.
- Живая вода для глаз. Живой рентген. Жизнь после лазерной коррекции.
loading…
Интересное:
Материалы для изготовления оправ
Взгляд на ремонт квартиры
Лазерная коррекция зрения после 40 лет. При астигматизме отзывы
Ощущения пациента после операции
Многих беспокоит вопрос: после того, как удалена катаракта: боль в глазу — это нормальное явление или признак патологии? В первые дни после манипуляции поврежденные ткани закономерно подают болевые сигналы нервной системе. Во время операции проводится микроскопический прокол роговицы, вводится сверхтонкая игла. Через нее подается ультразвук и разрушается помутневший хрусталик. Раздробленные частицы извлекаются, устанавливается искусственная линза. Если удаляется запущенная катаракта, боль в глазу будет ощутимее — для дробления плотных образований применяется ультразвук большей мощности. Организму необходимо время, чтобы восстановиться.
Запреты реабилитационного периода
Снизить риски осложнений поможет соблюдение памятки пациента, которую можно найти в выписке. Ограничения существенны, но обоснованы.
- Первые 7 дней не рекомендуется выходить на улицу без повязки.
- 10 дней не пользоваться косметикой.
- 8 недель запрещены физические нагрузки, поднятие тяжестей свыше 3 кг.
- Столько же не разрешен к употреблению алкоголь, посещение саун и бань.
- массировать глазное яблоко до полного восстановления;
- находиться вблизи костра, духовки, огня, камина;
- подвергаться воздействию холодных температур (ветра, мороза);
- долго смотреть ТВ, читать, работать за компьютером.
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Сухие глаза при замене хрусталика: что делать?
Оглавление
При каких заболеваниях необходима замена хрусталика? Как проходит операция по замене хрусталика? Что противопоказано после операции? Возможные последствия Причины сухого глаза после замены хрусталика Диагностика и лечение синдрома сухого глаза после операции Раствор «Гилан» для устранения сухости глаз
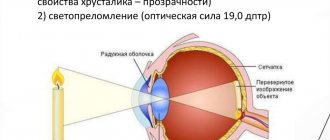
Когда дефекты хрусталика невозможно устранить терапевтическими методами, проводится микрохирургическая операция (ленсэктомия) по его замене на искусственный имплант – оптическую линзу.
В нашей стране наибольшее распространение получила технология с использованием ультразвука, которую впервые применили в клинике профессора С.Н. Федорова. У такой операции есть ряд преимуществ: безболезненность, малая степень вмешательства, быстрота выполнения.
При каких заболеваниях необходима замена хрусталика?
Рефракционная замена хрусталика проводится в следующих клинических случаях:
- при возрастной дальнозоркости;
- при катаракте;
- при глаукоме у пациентов с дальнозоркостью;
- при астигматизме, связанном с дегенеративными изменениями или дефектом хрусталика;
- при близорукости выше -20D и дальнозоркости выше +20D;
- при отсутствии хрусталика.
Операция проводится не только пациентам активного возраста, но и пожилым людям, практикуется для восстановления зрения у больных сахарным диабетом.
Как проходит операция по замене хрусталика?
Подготовка к операции. Начинается с посещения офтальмолога, который оценивает параметры всех структур глаза, необходимых для изготовления оптической линзы (глубину камер, размер хрусталика). Имплант изготавливается с учётом патологии, которая выявлена у пациента.
В ходе консультации врач даёт рекомендации по подготовке:
- за 7 дней – отказ от приёма гормональных препаратов и лекарств, влияющих на внутриглазное давление и кровь;
- в день операции – не есть и не принимать лекарства (кроме успокоительных).
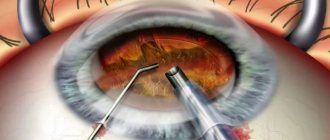
Ход операции. Процедура проводится в амбулаторных условиях. Для снижения риска осложнений используются только одноразовые инструменты и материалы.
Этапы операции:
- обработка операционного поля антисептическим раствором;
- наложение стерильной маски;
- установка векорасширителя;
- местная анестезия;
- разрез роговицы (через него вводятся инструменты и линза);
- дробление хрусталика ультразвуковым факоэмульсификатором и выведение его частиц наружу;
- заполнение освободившегося места вискоэластиком (специальным средством, который поддерживает объём передней камеры глаза);
- установка линзы (благодаря гибкой структуре она самостоятельно расправляется и занимает своё место);
- удаление вискоэластика;
- введение антисептического препарата и наложение повязки.
После окончания операции, которая длится не более получаса, пациент может идти домой.
Период восстановления. Результат вмешательства – улучшение зрения – ощущается в день операции. Примерно через месяц наступает полное восстановление. В этот период необходимо закапывать в глаза антибактериальное средство, рекомендованное врачом.
Что противопоказано после операции?
В течение первой недели после операции нельзя:
- заниматься спортом, наклоняться вперёд, работать за компьютером, пользоваться гаджетами;
- умывать глаза и прикасаться к ним руками;
- пользоваться декоративной косметикой;
- спать на животе или на боку со стороны прооперированного глаза.
Периодичность послеоперационного контроля: на следующий день после операции, на 4-ый, и на 8-ой день, через 3-4 недели по окончании лечебного курса.
Возможные последствия
Послеоперационные осложнения возникают крайне редко. У некоторых пациентов наблюдается вторичная катаракта (помутнение хрусталика), скачки внутриглазного давления, внутреннее кровотечение, сухость глаз.
Причины сухого глаза после замены хрусталика
Хирургическое вмешательство, применение местных офтальмологических препаратов нарушают стабильность слёзной плёнки, из-за чего возникает раздражение глаз, ощущение жжения и инородного тела. Подобные симптомы ощущают обычно те пациенты, у которых проблемы с формированием слёзной плёнки были до операции.
Диагностика и лечение синдрома сухого глаза после операции
К признакам ССГ относятся повышенная чувствительность, покраснение глаз, боль при моргании, ощущение сухости. Их можно установить путём визуального осмотра и опроса пациента. Для уточнения диагноза используются традиционные тесты для определения стабильности слёзной плёнки.
Ввиду того, что местные препараты способствуют высушиванию поверхности глаза, единственным средством лечения сухости глаз после операции на хрусталике являются препараты искусственной слезы.
Раствор «Гилан» для устранения сухости глаз
Увлажняющий офтальмологический раствор «Гилан» рекомендуется применять после рефракционной замены хрусталика в качестве слезозаменителя. Препарат на основе гиалуроновой кислоты быстро снижает болезненность симптомов, обеспечивая естественное увлажнение глаз.
Какие бывают интраоперационные осложнения при замене хрусталика?
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым. Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Во время операции:
На поверхность глаза действует множество агрессивных факторов: закапывание анестетиков и ирригационных растворов, сухой воздух и яркий свет, возможное механическое воздействие. Все это может привести к повреждению эпителия роговицы и конъюнктивы, уменьшению времени разрыва слезной пленки и снижению плотности бокаловидных клеток9. Потому у пациентов с ССГ симптоматика может возрастать в послеоперационном периоде, вызывая беспокойство и снижая удовлетворенность пациента результатами операции2,4,5.
Vincent P. de Luise, MD, FACS, Медицинский колледж Weill Cornell , Нью Йорк. ССГ, оставленный без внимания до операции, в постоперационном периоде может прогрессировать, вызывая у пациента ощущение что операция прошла неудачно и хирург сделал что-то не так. Особенно важно выявление ССГ при имплантации ИОЛ премиум-класса (торических и мультифокальных). Пациенты ожидают отличного качества зрения с высокотехнологичными линзами, а проблемы с глазной поверхностью могут испортить результат
Caceres V. Primer for dry eye diagnosis and treatment before dry eye // EyeWorld (Asia-Pacific). –2017. –Vol. 13, № 2. –P. 55–57.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».
Применение глазных капель
Во время реабилитационного периода обязательно применяют глазные капли после операции катаракты с целью скорейшего восстановления.Лекарственные препараты могут быть комплексного воздействия и конкретной направленности. Лекарства назначает лечащий врач, заниматься самолечением после операции по удалению катаракты недопустимо и опасно. Назначают глазные капли следующего вида:
Антибактериальные.
Противовоспалительные.
Обезболивающие.
Регенерирующие.
При закапывании глаз во время послеоперационного периода после удаления катаракты следует соблюдать особую осторожность, чтобы не занести инфекцию в ранку. Процедура немного отличается от привычного для пациента применения капель. Своим пациентам я даю следующие советы:
Попросить о помощи другого человека, друга или родственника.
Он должен вымыть руки и согреть флакон с лекарством в руке до температуры тела.
Пациенту необходимо лечь и запрокинуть голову назад. Взгляд при этом должен быть направлен вверх.
Помощник должен оттянуть нижнее веко и закапать препарат между веком и глазным яблоком.
Запрещено прикасаться к прооперированному глазу флаконом, пипеткой, руками.
При назначении нескольких препаратов между их применениями делают перерывы по 5 минут.
Наиболее распространены следующие глазные капли после операции катаракты:
Тобрекс — антибиотик широкого спектра действия, способный подавить распространение многих инфекций, в том числе стафилококка и стрептококка.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.
При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Рекомендации офтальмолога при послеоперационном периоде катаракты
Доброго времени суток, дорогие друзья! Наверняка вам известно, что для восстановления зрения в послеоперационный период катаракты необходимо соблюдать рекомендации лечащего глазного врача, которые позволят ускорить процесс реабилитации и предотвратить осложнения.
Благодаря современным технологиям восстановительный период после операций на глаза удалось сделать менее затяжным и почти безболезненным. Буквально через 3-4 недели после оперирования большинство пациентов возвращаются к прежней жизни, но для этого необходимо следовать определённым правилам, о которых и пойдёт речь в этой статье.
Особенности реабилитационного периода после удаления катаракты
Ошибка многих людей, перенесших операцию на глазах, заключается в недооценке важности периода реабилитации, в результате чего возникают осложнения.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера. Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света. Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?
Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
источник
После операции по удалению катаракты чешется глаз
В послеоперационный период после удаления катаракты необходимо принять все меры для предотвращения осложнений и восстановления зрения. Успех этого процесса во многом зависит от того, насколько точно пациент соблюдает рекомендации офтальмолога.
Уход за глазами после операции катаракты
Обычно после операции по поводу катаракты прооперированный глаз закрывают накладкой. Эту защитную повязку не рекомендуется снимать даже во время сна.
Врач назначает капли, чтобы не допустить инфекционных осложнений и воспалительных процессов. Чаще всего капли назначаются по убывающей схеме в течение месяца, и очень важно строго соблюдать график закапываний.
Глаз после операции может чесаться, но ни в коем случае нельзя его тереть и вообще трогать руками. Также до разрешения врача не следует наносить на веки косметические средства, красить брови и ресницы.
Что касается контрольных визитов к офтальмологу, то их количество и частота определяются индивидуально.
Послеоперационный период: ограничения
Вести привычный образ жизни, за исключением вождения автомобиля, секса и интенсивных занятий спортом можно практически сразу после операции по поводу катаракты. Но при этом в течение месяца следует придерживаться определенных правил:
- не поднимать ничего тяжелее семи килограммов
- не ходить в баню, сауну и бассейн
- во время умывания и принятия душа избегать попадания воды и моющих средств в оперированный глаз
- не проводить косметические процедуры, связанные с распариванием лица
- не выполнять «грязных работ», особенно связанных с пылью
- во время прогулок по улице необходимо пользоваться солнечными очками и избегать пребывания вне помещений в ветреную погоду
- не спать на боку с той стороны, где находится оперированный глаз
- избегать наклонов головы вперед.
Что касается вождения автомобиля, спорта и прочих активных занятий, то этот вопрос решается с врачом в зависимости от общего состояния здоровья и динамики восстановительных процессов.
Восстановление зрения после операции катаракты
После операции по удалению катаракты зрение возвращается сразу на операционном столе, но полное восстановление занимает около месяца. За это время и сам глаз, и зрительный анализатор в мозге адаптируются к новому искусственному хрусталику. Важно помочь этому процессу, занимаясь разнообразной деятельностью, «нагружать» зрение новыми впечатлениями.
Нужны ли очки после операции катаракты
Если до операции вам были необходимы очки, то после нее прежний рецепт вряд ли останется актуальным. Искусственный хрусталик (ИОЛ) обычно подбирают так, чтобы обеспечить максимально возможное зрение. Зачастую после операции по удалению катаракты необходимость в очках отпадает. Если же такая необходимость сохраняется, то изменить стекло для оперированного глаза можно через месяц-полтора после проведения операции по поводу катаракты.
*Результат операции индивидуален и зависит от особенностей организма и состояния здоровья пациента
Я пенсионер, меня беспокоила катаракта. Операция была 2 недели назад, в настоящее время чувствую себя хорошо. У сотрудников отделения золотые руки.