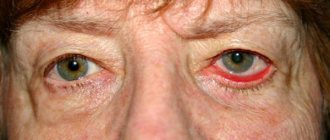
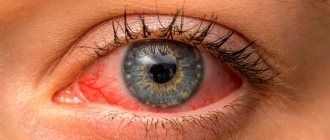
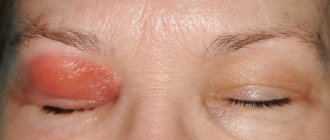
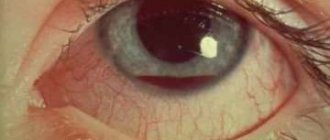
Чем опасен блефарит?
В офтальмологической практике блефариты представляют собой большую группу полиэтиологичных расстройств, которые часто рецидивируют. Их лечение является сложным, трудоемким процессом. Запущенное течение болезни приводит к таким осложнениям, как кератит, увеит,
В этой статье
- Чем опасен блефарит?
- Причины и осложнения
- Особенности патогенеза
- Классификация
- Общие симптомы блефарита глаз у взрослых
- Симптоматика различных форм
- Осложнения
- Диагностика блефарита
- Чем лечить блефарит век у взрослых?
- Лечение себорейного блефарита
- Лечение аллергического блефарита
- Действия при рецидивах болезни
- Прогноз при блефарите
- Профилактика
халязион, а также снижение оптической способности глаза. Процент распространённости заболевания по всему миру достаточно высок и достигает 35%. В группу риска входят женщины и мужчины в возрастной категории от 40 до 65 лет. Среди детей заболевание встречается редко.
Причины и осложнения
В возникновении и развитии заболевания принимает участие большое количество причин. В зависимости от этиологического фактора выделяют:
- Инфекционный блефарит, который вызван патогенной стафилококковой микрофлорой, микотическими поражениями (грибами), клещами. Поражение захватывает поверхностную эпидермальную часть века и волосяные фолликулы ресниц.
- Неинфекционный блефарит, вызванный другими поражающими факторами (травматический, аллергический).
Причинами могут также оказаться воспалительные заболевания прочих анатомических структур. Хронический характер поражения век определяется наличием инфекционного агента в очагах глоточных миндалин при тонзиллитах, верхнечелюстных и лобном синуситах (гайморит, фронтит, пансинусит), твердых тканях зуба (при кариесогенных процессах, гнойных пульпитах), а также в мягких тканях челюстно-лицевой области (абсцессы, флегмоны).
В редких случаях причиной становятся вирусы простого герпеса (I, II, III), кишечные грамотрицательные бактерии, дрожжевые грибы, контагиозные моллюски. Блефарит может сопровождаться осложнениями, которые усложняют течение болезни и клиническую симптоматику. К ним относятся:
- Конъюнктивит.
- Увеит.
- Кератит.
- Халязион.
- Остановка роста ресниц.
- Травма роговицы.
- Ухудшение зрение (астигматические проявления, близорукость, дальнозоркость).
- Распространение воспалительного процесса на зрительный нерв.
Воспалительные заболевания век
Блефариты — двустороннее воспаление краев век. В зависимости от локализации, блефариты подразделяют на передний краевой и задний краевой. Передний краевой блефарит – местное проявление инфекционного поражения кожи век. В зависимости от симптомов, он подразделяется на простой, чешуйчатый, язвенный и ангулярный. Задний краевой блефарит – следствие дисфункции мейбомиевых желез. В зависимости от причины, вызвавшей блефарит, различают мейбомиевый и демодекозный.
Блефариты сопровождаются зудом и болью, ощущением тяжести век и инородного тела, повышенным зрительным утомлением, общим дискомфортом. При чешуйчатом (себорейном блефарите) появляется множество мелких чешуек на коже края, и ресницах. При язвенном блефарите по краю образуются гнойные корки и изъязвления, ресницы склеиваются. Задний краевой блефарит (дисфункция мейбомиевых желез) сопровождается покраснением и утолщением краев век, гиперсекрецией мейбомиевых желез, скоплением желтовато-серого пенистого секрета в наружных углах глаза, гиперемией конъюнктивы век. При демодекозном блефарите отмечаются утолщение и покраснение краев чешуйки, корочки, белые муфты на ресницах.
При раннем выявлении причины блефарита, лечение непродолжительное, а исход благоприятный.
Лечение блефаритов этиотропное, общее и местное. Местное лечение состоит прежде всего в тщательном гигиеническом уходе за веками. При язвенном блефарите корочки и отделяемое удаляют влажным ватным тампоном. Грубые корки предварительно размягчают влажной примочкой или смазыванием краев век мазью.
На края век наносят мазь, состоящую из кортикостероида и антибиотика. При явлениях конъюнктивита или краевого кератита дополнительно закапывают глазные капли.
При отсутствии язвочек или после их заживления ежедневно делают массаж краев век на стеклянной палочке. Края век высушивают и обезжиривают спиртом или эфиром на ватной палочке, производят массаж век, а затем края век смазывают спиртовым раствором бриллиантового зеленого. На ночь края век обрабатывают мазью с кортикостероидами и антибиотиками.
При демодекозном блефарите используют мази, которые действуют на возбудителя заболевания. Перед сном края век должны быть также обильно покрыты мазью, это нарушает жизненный цикл клещей.
Осложнения блефаритов – заворот век и трихиаз – устраняют с помощью пластических операций.
Лечение блефаритов должно быть систематическим и длительным. Для успешного лечения нужно установить этиологию заболевания. Лучшей мерой профилактики служит коррекция тех нарушений, которые способствуют ее возникновению.
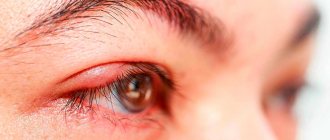
Ячмень – острое гнойное воспаление сальной железы кожи века. Возбудителями являются гноеродные микроорганизмы, чаще стафилококк. В области поражения появляются ограниченное покраснение и припухлость. Через 2—3 дня в центре очага начинает формироваться гнойный стержень. Затем образует гнойная пустула, вокруг нее отмечаются реактивная гиперемия и отек. Через три дня пустула, как правило, вскрывается и из нее выделяется гной. На месте ячменя образуется небольшая ранка и формируется рубец.
Иногда ячмень протекает по типу фурункула с абсцедированием. При этом преобладает очень выраженная инфильтрация с уплотнением кожи век. После вскрытия фурункула образуется кратерообразное углубление, на дне которого имеется некротическая гнойная пробка. Некротизированная ткань отторгается, на ее месте образуется грубый рубец.
Острый мейбомиит или внутренний ячмень – воспалительный процесс на внутренней стороне век, а не на наружной, как при ячмене. Заболевание обусловлено воспалением желез хряща век.
Лечение ячменя и мейбомита, чаще всего, местное. В области поражения кожи век делают прижигание 70% спиртом или спиртовым раствором бриллиантового зеленого. Края век смазывают мазью, закапывают капли с антибиотиками. При тяжелом течении и общем недомогании назначают антибиотики внутрь и поливитамины.
Халазион или градина – вяло протекающее и почти безболезненное хроническое воспаление железы хряща век. В некоторых случаях он развивается после острого мейбомиита или ячменя. В толще хряща века образуется плотное округлое, хорошо пальпируемое уплотнение различных размеров.
При небольших размерах в полость халязиона вводится кортикостероид пролонгированного действия. При крупных размерах халязиона лечение оперативное в амбулаторных условиях.
Абсцесс, или флегмона век — ограниченное или разлитое инфильтративно-гнойное воспаление тканей века. Оно может возникнуть при непосредственном попадании инфекции во время повреждения века, перейти с окружающих структур или стать следствием метастатического заноса инфекции из других очагов (при пневмонии, сепсисе и т. д.). Наиболее частыми возбудителями бывают грамм положительные кокки или анаэробы.
При заболевании появляются чувство «распирания» и боль в области века; кожа века гиперемирована, напряжена, блестящая, веко резко болезненно при пальпации; возможна флюктуация; вследствие плотного отека века глазная щель резко сужена или закрыта; появляются слезотечение и слизистое отделяемое из конъюнктивальной полости; увеличиваются регионарные лимфатические узлы; имеют симптомы общей интоксикации.
Особенности патогенеза
Патогенез блефарита складывается из ряда последовательных процессов:
- Нарушение процесса вымывания с поверхности глаза триггеров и инфекции, развитие ксерофтальмии в результате снижения работы слёзных желез;
- Эндогенная аллергизация организма, возможная при общесоматических патологиях, которые способствуют изменению клеточного и химического состава секрета слёзной железы;
- Провоцирующие факторы (гиповитаминоз, пылевые частицы, длительное нахождение на солнце), запускающие воспалительный процесс.
В итоге триггеры и микробная флора поражают веко, развивается симптомокомплекс, характерный для данного заболевания.
Классификация
Заболевание имеет разную локализацию и по расположению делится на следующие формы:
- Краевой передний (процесс захватывает ресничный край);
- Задний краевой (при поражении слёзных желёз и слезных мешочков);
- Ангулярный (воспаление локализовано в углах глаз).
Общепризнана следующая классификация блефарита в зависимости от клинических проявлений:
- Простая форма;
- Демодекозная (вызвана клещевым агентом);
- Остеофолликулит (язвенно-некротические проявления);
- Себорейная (вызвана дерматическим поражением эпителия век);
- Аллергологическая;
- Розацеа-блефарит;
- Смешанная форма.
Общие симптомы блефарита глаз у взрослых
Для всех форм блефарита, как для любого воспалительного заболевания, характерен единый симптоматический комплекс: гиперемия (покраснение), припухлость (отёк), боль, нарушение функционирования.
Классический вариант клинического течения сопровождается зудом, перенапряжением зрительного анализатора, гиперчувствительностью к световым раздражителям и физическим факторам. В зависимости от поражения протоков слёзной железы развивается либо ксерофтальмия (сухость оболочки глаза), либо повышенное слезоотделение. Это способствует инфицированию мягких тканей и органа зрения, распространению микробных агентов. Воспаленный эпителий покрывается белёсым или жёлтым налётом, ресницы склеиваются или выпадают. Глазные выделения приводят к появлению налета, склеиванию ресниц.
Симптоматика различных форм
В зависимости от формы заболевания выделяют следующие симптомы блефарита век у взрослых:
- Для простой формы болезни характерно воспалительное поражение верхнего века: оно утолщается, становится отёчным, болезненным. В углах орбиты накапливается слизистый секрет беловатого цвета. Конъюнктивальная оболочка краснеет, её проницаемость увеличивается. Слёзные протоки расширяются, благодаря увеличению их диаметра инфекционный агент распространяется на другие оболочки глаза.
- Основным проявлением себорейного блефарита века у взрослого являются чешуевидные клетки ороговевшего эпидермиса. Они расположены между ресницами на воспалённом веке, сдавливают фолликулы, перекрывают устья сальных желёз на утолщенном и гиперемированном крае века. При запущенной чешуйчатой форме возможна депигментация (потеря пигмента) и выпадение ресниц частично или в полном объёме. Чешуйки также могут располагаться на бровях, коже вокруг орбиты, волосах.
- Язвенно-некротическая форма характеризуется появлением корок, при удалении которых обнаруживается изъязвленный эпителий. В зависимости от стадии процесса поражение может иметь форму эрозии, язвы или некротического участка с белым фибринозным налётом. После заживления ран на их месте остаются рубцы или шрамы, которые замедляют или останавливают ресничный рост. При тяжёлом процессе наблюдается полиоз (депигментация ресничного стержня) и мадароз (выпадение волосяного фолликула ресницы из эпидермиса века). Нарушается эстетика внешнего вида, кожа сморщивается, увеличивается в размере.
- Аллергической форме свойственно внезапное начало и прогрессирующее течение. Чаще всего причинными факторами выступают экзогенные агенты. Пациенты жалуются на сильный отёк, обильное слезотечение, боль и гиперчувствительность к физическим раздражителям. При данной форме заболевания наблюдается «аллергический синяк» (тёмно-фиолетовый цвет кожи).
- Блефарит, вызванный клещевым демодекозом, сопровождается непрекращающимся зудом. Он отчетливее ощущается в утренние часы и стихает к вечеру. Наружный край века принимает валикообразную форму, отекает и становится гиперемированным. Из угла глаза выделяется вязкий секрет слёзной железы, который собирается и засыхает. Внешний вид глаз ухудшается, может нарушаться циркуляция слезы, в результате чего токсические вещества задерживается в эпидермисе.
- Блефарит-розацеа сопровождается развитием на утолщённом веке красных узелков (нодусов), которые могут сливаться. Отмечается наличие гнойников небольшого диаметра, из которых выделяется жёлтое содержимое.
Заболевания век глаз человека: лечение, профилактика, симптомы, признаки, причины
• покраснение век;
• жжение и сильный зуд в глазах;
• склеивание ресниц;
• боязнь яркого света;
• головные боли;
• появление чрезмерной чувствительности глаз;
• образование между ресницами сухих чешуек, которые плотно склеены между собой (при лечении такие чешуйки начнут отпадать, при этом, не повреждая кожу);
• выпадение ресниц;
• выворот века наблюдается в запущенных случаях.
• образование в зоне роста ресниц гнойных язв, которые будут кровоточить и покрываться желтым налетом (после заживления язв на их месте остаются видимые рубцы);
• у больного наблюдается выраженная слабость и боязнь яркого света;
• обильное выпадение ресниц;
• боль при моргании;
• повышение температуры.
3. Демодекозная форма блефарита наблюдается при поражении глаз клещами.
• появление очень выраженного зуда в глазах;
• нарушение сна;
• появление липкой выделяющейся жидкости из век;
• видимое покраснение век;
• склеивание ресниц.
Помимо этого, при исследовании под микроскопом в зоне роста ресниц можно четно увидеть клещи.
4. Аллергический блефарит в большинстве случаев протекает совместно с конъюнктивитом.
• постоянная слезоточивость;
• нарушение четкости зрения;
• першение в горле;
• появление режущих болей в глазах;
• поражение сразу обоих глаз;
• быстрая утомляемость глаз;
• сильная чувствительность глаз к холоду, ветру и свету;
• образование тонкой пленки на глазах;
• жжение в глазах;
• изменение направление роста ресниц;
• ощущение утяжеленности век.
Осложнения
При неудовлетворительном лечении или запущенном течении блефарит может осложняться другими заболеваниями. К ним относят:
- воспалительные поражения оболочек глаза (увеит, кератит, блефароконъюнктивит, конъюнктивит);
- синдром «сухого глаза» (ксерофтальмия);
- острая и хроническая разновидности мейбомита, халязиона;
- абсцессы орбиты;
- флегмоны орбитальной области;
- язвенно-некротические поражения склеры и роговицы.
Одно из наиболее опасных осложнений — снижение оптической способности глаза, в результате которой зрение утрачивается частично или полностью. Чаще всего воспалительные заболевания имеют склонность к хронизации и рецидивируют в течение многих лет.
Диагностика блефарита
Определение заболевания осуществляется врачом-офтальмологом на основании тщательной диагностики. Он производит опрос пациента, выясняет жалобы, собирает необходимые данные (аллергический статус, сопутствующие заболевания, информацию о генетике). В ходе осмотра отмечаются видимые симптомы, характерные для воспалительного процесса (покраснение век, их отёчность, наличие скопившегося секрета). Диагноз верифицируется при помощи лабораторных и инструментальных исследований.
Определяется острота зрения при помощи таблиц Сивцева или Орловой (для детей) с расстояния 5 метров. Этот метод относится к субъективным и не даёт точную оценку.
К объективным способам оценки зрения относятся рефрактометрия (выявление миопии, пресбиопии, астигматических нарушений) и скиаскопия.
Для осмотра век и прилежащих тканей, а также оболочек глаза у взрослого, используют биомикроскопию глаза и глазного дна. Дополнительно оценивают состояние аккомодационных возможностей хрусталика и хрусталиковых волокон, зрительного нерва (его цвет, форму, диаметр).
В случае демодекозного блефарита назначается микробиологическое исследование ресниц на выявление клеща, при аллергической форме проводят аллергологические кожные пробы для определения раздражителя. Гистологические методы исследования позволяют исключить онкологические заболевания (базальный, плоскоклеточный рак). Забор тканей производят с помощью биопсии.
Отечность век
Аллергия
Сахарный диабет
Пиелонефрит
11719 16 Ноября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
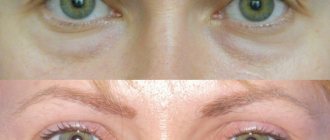
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Отечность век – это патологическое состояние, обусловленное скоплением жидкости в рыхлой подкожно-жировой ткани периорбитальной зоны. Оно может быть единичным или редким, вызванным, например, недостаточным количеством сна. В норме отек век проходит самостоятельно в течение суток. Если же неприятный симптом приобретает постоянную форму, требуется проведение полной диагностики организма.
Отек век в большинстве случаев сигнализирует о развитии в организме серьезных патологических процессов.
Разновидности отеков век
Отечность век может быть классифицирована по нескольким параметрам.
Во-первых, отек может иметь воспалительное (инфекционное, аллергическое) и невоспалительное происхождение. В первом случае отеки век сопровождаются их покраснением, болью, повышением температуры тканей периорбитальной зоны, слезотечением. Для невоспалительных отеков вышеуказанные признаки не характерны.
Во-вторых, отечность век может быть односторонней или двусторонней. Так, односторонний отек чаще является инфекционным, в то время как двусторонние отеки имеют более широкий спектр вызвавших их причин.
В-третьих, отечная ткань может быть мягкой и плотной, что играет немаловажную роль в определении причины развития отеков.
Наконец, отеки век могут быть единственным проявлением отечного синдрома, а могут сочетаться с отеками других локализаций, в т.ч. с отеками, распространенными по всему телу.
Возможные причины развития отечности век
Отек представляет собой скопление избыточного количества жидкости в тканях вне кровеносных и лимфатических сосудов. Существует несколько факторов, способствующих выходу и накоплению жидкости в ткани. К ним относятся:
- высокое давление, создаваемое потоком крови внутри сосудов;
- повышение проницаемости стенки сосуда;
- уменьшение концентрации белков плазмы крови, которые за счет осмотических сил удерживают жидкую часть крови внутри кровеносного сосуда;
- увеличение концентрации белков и неорганических ионов в тканях, притягивающих к себе воду подобно магниту.
Перечисленные механизмы играют главенствующую роль в развитии отечности век. Среди более редких причин можно назвать нарушение оттока венозной крови и нарушение оттока лимфы из-за сужения просвета сосудов (например, тромбом, при сдавлении сосуда извне, травме).
Симметричные отеки век, появляющиеся по утрам, могут быть следствием потребления чрезмерного количества жидкости накануне перед сном. Такие отеки обычно исчезают самостоятельно при соблюдении питьевого режима.
При каких заболеваниях возникают отеки век
В первую очередь отеки век могут свидетельствовать о заболеваниях почек:
- гломерулонефрит
– воспалительное поражение клубочков почек после перенесенной стрептококковой или иной инфекции; - вторичное поражение почечных клубочков при сахарном диабете
,
хронической гипертонической болезни
; - пиелонефрит
– заболевание (чаще инфекционно-воспалительного происхождения), характеризующееся повреждением чашечно-лоханочной системы почек и интерстиция; - тубулоинтерстициальные нефриты
– группа заболеваний, первично поражающих канальцы почек, например токсическое поражение почек солями тяжелых металлов; - иные патологические процессы в почках, приводящие к развитию острого почечного повреждения
или
хронической болезни почек
.
К другим патологиям, для которых характерно появление отечности век, относятся инфекционные заболевания
бактериального и вирусного происхождения. Отеки век также являются характерным признаком аллергических реакций, в частности
ангионевротического отека
(отека Квинке), проявляющихся отеками мягких тканей головы и шеи: век, слизистой в глотки и гортани.
Данное состояние является жизнеугрожающим и возникает в ответ на контакт организма с аллергенами, поступающими с пищей, с вдыхаемым воздухом и т.д.
Плотные стойкие отеки век типичны для
микседемы
– приобретенной недостаточности функции щитовидной железы, для которой характерно состояние гипотиреоза – снижения концентрации гормонов тироксина и трийодтиронина.
Распространенные отеки, в т.ч. отеки век, развиваются при тяжелой сердечной недостаточности
, однако для «сердечных» отеков характерно их распространение снизу вверх: от стоп и голеней к верхней половине туловища.
Также отеки развиваются при нарушении синтеза белков плазмы печенью, что имеет место, например, при циррозе печени
.
К каким врачам обращаться при появлении отечности век
Поскольку существует множество причин развития отеков, первым врачом, к которому следует обратиться, является врач обшей практики или . После развернутого клинического, лабораторного и инструментального обследования пациент может быть направлен к узким специалистам — нефрологу (врачу, специализирующемуся на заболеваниях почек), , , аллергологу-иммунологу, офтальмологу, гепатологу.
Диагностика и обследование при отеках век
Основная цель диагностики – установить причину появления отеков век. Тщательный клинический осмотр дает врачу много информации. Однако заболевания почек, одна из основных причин развития отечности век, могут иметь слабо выраженные клинические проявления. В этом случае требуется лабораторно-инструментальная диагностика, которая обычно включает следующие исследования.
- клинический анализ крови с развернутой лейкоцитарной формулой для определения наличия воспалительного процесса в организме;
Чем лечить блефарит век у взрослых?
Лечение блефарита век у взрослых — долгий и трудоёмкий процесс, требующий комплексного подхода. В зависимости от этиологии и патогенеза терапевтическая тактика, выбранная врачом, может различаться.
Немедикаментозный подход основывается на соблюдении санитарно-гигиенических норм, проведении умывания, удаления слизистого секрета из углов глаза и аппликаций «Блефарогелем».
Медикаментозное лечение при простой форме блефарита сводится к применению следующих групп фармакологических препаратов:
- Антисептики («Демотен», «Окомистин») в глазных каплях курсом не более 7-10 суток;
- Нестероидные противовоспалительные препараты для уничтожения патогенной микрофлоры («Метронидазол») в виде мазей курсом на 30 дней;
- Антибактериальные препараты (если присутствует бактериальная флора) широкого спектра действия;
- Препараты против аллергии («Аллергодил», «Окуменд», «Гилан Комфорт») в форме капель;
- Капли, увлажняющие оболочки глаза и заменяющие слезу («Систейн Ультра», «Визин», «Визомитин», «Инокса», «Катионорм»).
Офтальмологи советуют придерживаться диеты с большим содержанием витаминов и минералов. Использование витаминных комплексов «Черника Форте», «Витрум Вижн», «Глазороз» и «Окувайт Лютеин Форте» помогут восстановить дисбаланс организма.
- 1. Анкилоблефарон (ankyloblepharon)
- 2. Колобома века (coloboma palpebrae)
- 3. Эпикантус (epicanthus)
- 4. Заворот век (entropium palpebrarum)
- 5. Выворот век (ectropium palpebrarum)
- 6. Лагофтальм, или «заячий глаз» (lagophthalmus paralyticus)
- 7. Дермоидная киста
- 8. Гемангиома век
- 9. Нейрофиброматоз (болезнь Реклингхаузена)
ЛЕКЦИЯ № 7. Врожденные патологии и новообразования век
1. Анкилоблефарон (ankyloblepharon)
При осмотре новорожденных крайне редко встречается врожденное сращение век в виде плотных рубцов или тонких перемычек. Эта врожденная патология носит название анкилоблефарона и возникает вследствие нарушения обратного развития сращения век у плода на седьмом месяце беременности.
Лечение. Немедленное рассечение сращений и пластика.
2. Колобома века (coloboma palpebrae)
Изредка по краю века, чаще верхнего, обнаруживают врожденный дефект различных размеров в виде треугольника основанием книзу (это так называемая колобома).
Лечение. Пластическое замещение дефекта свободной пересадкой или лоскутом на ножке.
3. Эпикантус (epicanthus)
У некоторых детей имеется широкая переносица в связи с наличием кожных полулунных складок, располагающихся по обе стороны спинки носа и прикрывающих внутренний угол глазной щели. Эта врожденная аномалия называется эпикантусом. Эпи-кантус часто сочетается с птозом, косоглазием.
Лечение оперативное.
4. Заворот век (entropium palpebrarum)
Заворот века (энтропион) – неправильное положение века, при котором его край с растущими ресницами частично или на всем протяжении повернут к глазному яблоку. Различают заворот века рубцовый, спастический и старческий.
Этиология и патогенез. При рубцовом завороте века этиологическими факторами являются трахома и другие конъюнктивальные процессы, ведущие к развитию рубцов в конъюнктиве, а также химические и термические ожоги конъюнктивы. Рубцо-вое укорочение конъюнктивы и искривление хряща стягивают край века и отклоняют его по направлению к глазу.
Возникновение заворота века спастического происходит из-за спастического сокращения вековой части круговой мышцы глаза. Хронические воспалительные процессы в конъюнктиве, вызывая раздражение круговой мышцы глаза, ведут к ее судорожному сокращению, вследствие чего хрящ века может повернуться вокруг своего длинника по направлению к глазу.
Заворот века старческий возникает в пожилом возрасте в связи с возрастными изменениями. Возрастное накопление орбитального жира и потеря эластичности кожи приводят к тому, что веко (обычно нижнее), не встречая опоры со стороны глаза, легко заворачивается внутрь не только при судорожном, но и при простом смыкании глазной щели.
Клиническая картина.
1. Заворот века рубцовый. Веко корытообразно изогнуто выпуклостью вперед. Заднее ребро края века закруглено, весь край века и его кожная поверхность повернуты к глазу, ресницы травмируют глазное яблоко, вызывая резкое раздражение. Заболевание развивается медленно, постепенно прогрессируя. Трение ресниц и утолщение края века способствуют образованию инфильтратов роговицы и язв. Такое же длительное течение наблюдается при рубцовых заворотах, вызванных ожогами конъюнктивы, поскольку заворот века приводит к хроническому раздражению слизистой оболочки, а затем к ее воспалительной инфильтрации. Сходную картину дает трихиаз (врожденная аномалия расположения ресниц). При трахоме часто отмечаются завороты в сочетании с три-хиазом (ростки ресниц направлены в разные стороны).
2. Заворот века спастический. Край века с ресницами и кожная поверхность века повернуты к глазу и раздражают его. Отсутствие рубцов на конъюнктиве отличает эту форму от рубцового заворота, а наличие спазма – от старческого.
3. Заворот века старческий. Край века с ресницами и кожная поверхность века повернуты к глазу и вызывают его раздражение. Течение длительное, хроническое, с тенденцией к постоянному прогрессированию.
Лечение. При рубцовом завороте лечение оперативное. Профилактика сводится к лечению основного заболевания.
При спастическом завороте терапия сводится к лечению основной болезни и закладыванию дезинфицирующих мазей и капель в конъюнктивальный мешок. Упорные завороты часто ликвидируются простой перерезкой наружной спайки век.
При сильном раздражении, не поддающемся лечению, проводят оперативное вмешательство.
При случайном завороте иногда достаточно поставить веко в правильное положение и зафиксировать его в этой позиции узкими полосками липкого пластыря. В конъюнктивальный мешок необходимо вводить вяжущие средства и цинковые капли.
При стойком завороте показана операция.
5. Выворот век (ectropium palpebrarum)
Это состояние, противоположное завороту, т. е. характеризующееся отстоянием века от глаза и сопровождающееся слезотечением в связи с выворотом нижней слезной точки. Нередко наблюдается вследствие рубцовых изменений после ожогов и других повреждений век.
Лечение. Пластические операции.
6. Лагофтальм, или «заячий глаз» (lagophthalmus paralyticus)
Если при смыкании век они прикрывают глазное яблоко частично, то при отсутствии изменений со стороны век это может свидетельствовать о наличии пареза или паралича лицевого нерва, иннервирующего круговую мышцу век. Лагофтальм появляется как следствие отитов, гнойных мастоидитов и некоторых инфекционных заболеваний. Опасность этого поражения заключается в том, что глаз, особенно ночью, остается открытым. Роговица в нижнем сегменте подвергается высыханию, мутнеет.
Лечение. Мазевые повязки, временное сшивание век при появлении кератита, пластические операции.
7. Дермоидная киста
У внутренней или наружной спайки век у детей обнаруживают небольшое новообразование округлой формы. Оно бывает эластичной консистенции, иногда плотное, не спаяно с кожей, но часто соединено с надкостницей, при сжатии не уменьшается, безболезненно. Это дермоидная киста орбиты. Она возникает из отшнурованных частей эктодермы и располагается главным образом в области костных швов. Увеличивается в размерах медленно. Лечение. Хирургическое удаление кисты вместе с капсулой.
8. Гемангиома век
Нередко у детей в первые дни после рождения на веках обнаруживают опухоль с красноватым или синюшным оттенком. Это гемангиома. Форма ее может быть различной: капиллярной, кавернозной, рецемозной и др. При капиллярной гемангиоме на веке определяется плоское пятно темно-красного цвета, состоящее из расширенных поверхностных сосудов. Кавернозная геман-гиома бывает более массивной, нередко прорастает в толщу века, приводит к более грубым внешним изменениям. Гемангиомы имеют наклонность к быстрому экспансивному росту.
Лечение. Быстрое оперативное удаление гемангиомы нередко с одномоментной пластикой кожи. В зависимости от формы и размеров гемангиомы показаны также криотерапия, склерози-рующая терапия (введение спирта, хинин-уретана и др.) и рентгенотерапия.
9. Нейрофиброматоз (болезнь Реклингхаузена)
При этом системном заболевании нередко бывает плексиформ-ная нейрофиброма верхнего века в виде диффузной опухоли. В толще века при этом прощупываются плотные тяжи вдоль кожных нервов. Постоянные симптомы нейрофиброматоза – пятна на коже цвета кофе с молоком. Если наряду с веками нейрофибро-матозом поражаются цилиарные нервы, то возможны разнообразные изменения глаз, у детей нередко наблюдается гидрофтальм.
Лечение плексиформной нейрофибромы век заключается в иссечении опухолевидных тканей, что, однако, не предупреждает рецидивов и прогрессирования процесса.
Оглавление
Лечение себорейного блефарита
При себорейном блефарите взрослым назначается синтомициновая эмульсия (1%). С её помощью веко очищается от корок. После процедуры его можно смазать рыбьим жиром или «Блефарогелем». Язвенные участки обрабатываются метиленовой синью, раствором бриллиантового зеленого или коллоидной эмульсией серебра. Антисептическая обработка производится в течение всего лечения (натрия сульфацил в виде капель, тетрациклиновая, левомиколевая мази). Допускается применение кератопластических средств для заживления изъязвлённого эпидермиса и восстановления его клеточного состава («Солкосерил», «Метилурацил»).
Назначаются НПВС в виде мазей («Гидрокоризон», «Преднизолон», «Декса-Гентамицин»), а также глазные капли («Дексаметазон», «Альбуцид», «Ципромед», «Визин», «Инокса»). При отсутствии слезы и развитии ксерофтальмии целесообразно применять препараты искусственной слезы или «Офтагель».
Заворот века
Специфическое лечение заворота века сводится к проведению блефаропластики. В предоперационном периоде показано использование специальных лейкопластырных повязок для профилактики интраоперационных осложнений. На ранних этапах заболевания рекомендовано наложение П-образных швов от участка кожных покровов под реснитчатым краем до нижних отделов тарзальной пластинки. Эти меры обеспечивают правильное анатомическое положение века, эффект сохраняется на протяжении 3-4 месяцев. Техника оперативного вмешательства при спастическом энтропионе предполагает проведение небольшого разреза круговой мышцы глаза в претарзальной области или полное иссечение мышечного пучка Риолана. При атонической форме необходимо удалить треугольный участок тарзальной пластинки совместно с прилежащими слоями мышц и кожных покровов. Эта методика обеспечивает закрепление века в горизонтальном положении.
При рубцовом энтропионе следует пересадить небольшую часть слизистой оболочки в область заднего ребра века или межреберную зону (метод Сапежко). Методика оперативного вмешательства по Уису малоэффективна, поскольку в большинстве случаев приводит к повторному формированию келоидного рубца. Для устранения заворота века после травмы или ожога нужно провести реконструкцию задней пластинки века с последующей пересадкой собственной слизистой оболочки с губ в поврежденные участки. Данная техника также рекомендована при синдромах Лайелла и Стивенса-Джонсона.
Консервативное лечение основывается на ежедневном использовании препаратов искусственной слезы, гелей, содержащих декспантенол, и глазных мазей на ночь (чередование тиаминовой мази с антибактериальными средствами). При спастическом энтропионе на ранних стадиях рекомендовано проводить инстилляции топических анестетиков. Медикаментозная терапия неспособна устранить органическую патологию век и используется только на ранних этапах для снижения клинических проявлений патологии.
Прогноз и профилактика заворота века
Прогноз при завороте века в случае своевременного лечения для жизни и трудоспособности благоприятный. Только необратимые повреждения роговицы (образование бельма, врастание новообразованных сосудов) приводят к снижению остроты зрения. При энтропионе, сформировавшемся в результате токсического эпидермального некролиза или злокачественной экссудативной эритемы, прогноз сомнительный.
Специфических мер по профилактике заворота века не разработано. Для предупреждения дальнейшего прогрессирования патологии необходимо соблюдать гигиену век, проводить их своевременное увлажнение совместно с увлажнением конъюнктивы и роговицы. На ранних стадиях заболевания показан осмотр у офтальмолога с частотой 2 раза в год. Обязательным этапом обследования является проведение биомикроскопии глаз.
Лечение аллергического блефарита
В данном случае лечение назначается врачом-аллергологом по следующей схеме:
- Антигистаминные препараты («Аллергодил», «Систейн Ультра», «Окуменд», «Гилан Комфорт») в виде глазных капель в течение до 10 дней;
- Антибактериальные препараты широкого спектра действия;
- Нестероидные противовоспалительные мази («Преднизолон», «Гидрокортизон»);
- Мазь «Тавегил»;
- Капли «Лекролин» и пр.
При хронической форме заболевания, а также при наличии зуда и обильном течении слезы, рекомендуется как можно быстрее исключить контакт с аллергеном навсегда. Следует помнить о том, что вылечить хронизацию полностью невозможно, врач может только приостановить процесс.
Блефарит: причины
Заболевания век включают в себя блефариты, ячмень (внутренний и наружный), мейбомииты, ДМЖ, абсцесс и флегмону век, халазион, поражение век при розацеа, рожистое и герпетическое воспаление кожи век.
Ввиду их непосредственной близости к глазам, и их косметического эффекта, проблемы с веками могут вызывать непропорциональную тревогу у пациента. Дифференциальный диагноз широк, и соблазн рассмотреть этот симптом «поверхностно» при помощи беглого осмотра не должен отвлекать от необходимости внимательно собрать анамнез.
Причины заболеваний век глаз человека
Частые причины:
- ячмень;
- блефарит;
- киста мейбомиевой железы (халазион);
- ксантелазма;
- обструкция слезного протока.
Возможные причины:
- периорбитальный отек, например целлюлит орбиты, опоясывающий герпес, ангиогенный отек, нефротический синдром, укус насекомого;
- эктропион (выворот века);
- энтрогшон — заворот века (может быть вызван трихиазом);
- экзема (себорейная, аллергическая);
- птоз (врожденный, при параличе глазодвигательного нерва, синдром Горнера, миастения гравис, старческий птоз, миотоническая дистрофия);
- мышечные проблемы (миокимия, блефароспазм).
Редкие причины:
- злокачественная опухоль, например базально-клеточная карцинома;
- доброкачественные новообразования, например папиллома, гемангиома;
- дакриоцистит;
- алопеция;
- контагиозный моллюск;
- вши.
Сравнительная таблица
Ячмень Блефарит Ячмень Блефарит Халазион Ксантелазма Обструкция слезного протока
| Болезненность | Да | Нет | Возможен | Нет | Нет |
| Длительный анамнез | Нет | Возможен | Возможен | Да | Возможен |
| Видимая отечность | Да | Нет | Да | Да | Нет |
| Отсутствие слезотечения | Нет | Нет | Нет | Нет | Да |
| Зуд век | Нет | Да | Нет | Нет | Нет |
Диагностика заболеваний век глаз человека
Методы обследования
Основные: липидный профиль.
Дополнительные: ОАМ, OAK, оценка функции печени.
Вспомогательные: тесты, выполняемые при птозе; биопсия.
- Липидный профиль: если имеются ксантелазмы, это может указывать на гиперхолестеринемию.
- Анализ мочи: протеинурия при нефротическом синдроме.
- OAK: увеличение лейкоцитов происходит при инфекционном процессе, например целлюлите.
- Оценка функции печени: гипопротеинемия при нефротическом синдроме.
- Исследования для дальнейшей диагностики причин птоза (как правило, проводятся специалистами), например рентгенография органов грудной клетки (при синдроме Горнера), тест с эдрофонием (при миастении), определение уровня сахара крови и КТ/МРТ мозга (при глазодвигательном параличе).
- Биопсия — при подозрении на злокачественный процесс.
Мейбомиева киста часто неправильно диагностируется — пациентом и врачом — как ячмень, особенно если она инфицирована.
Энтропион с вторичным трихиазом может быть пропущен как причина повторяющейся боли в глазу и слезотечения, особенно у пожилых.
Миокимия — рецидивирующее фокусное подергивание круговой мышцы глаза — безвредный симптом, однако может раздражать или настораживать пациента.
Целлюлит орбиты требует срочного лечения в стационаре.
Двусторонний птоз век, усугубляющийся в течение дня, может указывать на миастению.
Недавно выявленный односторонний птоз требует обследования — возможные диагнозы варьируют в диапазоне от сахарного диабета до злокачественных новообразований.
Потеря ресниц — плохой прогностический признак при алопеции.
Односторонняя потеря ресниц с или без видимого блефарита может быть признаком опухоли век.
Наиболее распространенными заболеваниями век являются блефариты — воспаление их ресничного края. Обычно в воспаление вовлекается передний край века — передний блефарит. Воспаление заднего края век называется «задний блефарит» или «мейбомиит». Блефарит может быть инфекционным (S.
aureus) или неинфекционным (себорейный, при некорригированных аномалиях рефракции, при заболеваниях ЖКТ), клинически протекает в двух формах — чешуйчатой и язвенной. При блефаритах пациента беспокоят зуд, жжение отделяемое на веках и склеивание век, особенно после сна.
При биомикроскопии выявляются чешуйки и корочки на веках и ресницах, покраснение и утолщение края век, возможно выпадение или побеление (полиоз) ресниц, язвочки по краю века.
Лечение включает тщательную гигиену края века.
- Теплые компрессы на веки ежедневно. Температура полотенца, с помощью которого делают компресс, должна составлять 45 °С, менять каждые 2-3 мин, продолжительность процедуры — 10 мин.
- Скрабы для век (салфетки для век Систейн, Алкон; или с помощью детского шампуня, нанесенного на ватный диск).
- Мазь с антибиотиком на край век перед сном (глазная мазь офлоксацина или эритромицина).
- Экспрессия век (массаж) с помощью ватной палочки (3-10 мин).
- Специальные очки Блефастим (Blephasteam), согревающие и увлажняющие воздух рядом с веками.
При мейбомиитах рационально добавить в схему лечения:
- доксициклин внутрь или эритромицин;
- окомистин для обработки век 2-4 раза в сутки.
Дисфункция мейбомиевых желез (ДМЖ) наблюдается при многих общих заболеваниях и расстройствах (себорея, климактерический синдром, розацеа, синдром Сьегрена), которые приводят к развитию одной из форм ДМЖ: себорейной или обструктивной. ДМЖ практически всегда сопровождает ССГ, при этом сопутствующего блефарита может и не быть. Это необходимо учитывать при назначении терапии.
Лечение ДМЖ включает:
- терапию общего заболевания, вызвавшего ДМЖ;
- гигиену век;
- экспрессию век (массаж) с помощью ватной палочки (3-10 мин);
- очки Блефастим (Blephasteam);
- лубрикант, улучшающий липидную пленку;
- доксициклин внутрь или эритромицин.
Наружный ячмень — воспаление сальной железы Цейса или сумки ресницы; внутренний ячмень развивается при воспалении части (дольки) мейбомиевой железы. Лечение включает в себя назначение сухого тепла, антибактериальных мазей (глазная мазь офлоксацина или эритромицина), после вскрытия гнойного очага — тщательная гигиена век с помощью влажных ватных дисков, инстилляции окомистина или Витабакта.
Халязион может быть множественным, особенно при наличии мейбомиита. Возможно самостоятельное рассасывание и вскрытие. Лечение чаще всего хирургическое, на ранних стадиях в толщу халазиона вводят Кеналог.
Глазные проявления розацеа
Идиопатическое заболевание кожи, дебют которого обычно приходится на средний возраст. Поражение век при этом заболевании обычно двустороннее, характерно развитие блефарита, чаще мейбомиита с рецидивирующими халязионами. Лечение век при розацеа включает назначение пероральных антибиотиков тетрациклина или эритромицина или доксициклина; гель для кожи с метронидазолом на веки.
Аллергические поражения век
Для того чтобы ответить на вопрос о том, что такое блефарит глаз обычно достаточно использовать всего два слова, одно из которых обозначает орган, а другое – наименование патологического процесса.
Болезней глаз у кошек огромное количество
Заболеваний глаз у кошек очень много, рассмотрим симптомы и причины наиболее часто встречающихся болезней.
Раны и ушибы
Воспаление век
- Переохлаждение, простудные, вирусные или воспалительные заболевания.
- Частые воспалительные заболевания глаза, в частности, хронический блефарит, конъюнктивит и другие.
- Ячмень. Воспаление сальной железы может вызвать и закупорку канала, а значит, и начало халязиона.
Непосредственной причиной появления халязиона по заявлению врачей-офтальмологов является закупорка протока сальной железы века. Эта железа еще называется мейбомиевой. В результате этого процесса липидный (другими словами белковый) секрет, образующийся в железе, не в состоянии выйти наружу, а потому накапливается в просвете ее протока.
Прежде чем говорить о том, как выглядит халязион, стоит поговорить об особенностях его формирования.
Необходимо отметить, что в своем развитии «градина» проходит несколько этапов или стадий. Это довольно важный момент, ведь от стадии халязиона зависят и симптомы, которыми данная болезнь проявляется, и метод лечения, который следует выбрать, чтобы эффективно справиться с хворью.
Прежде всего, стоит отметить, что причин, по которым проявляется воспаление века, огромное количество, но чаще всего такой дефект провоцируют следующие факторы:
Укус микроклещей. Данные насекомые в основном дислоцируются в человеческих волосах или в кожном покрове. А произойти это может вследствие понижения человеческого иммунитета.Чувствительность человека к различным факторам окружающей среды. В подавляющем большинстве раздражителями выступают: некачественная декоративная косметика, шерсть животных и даже домашняя пыль.Если у человека есть такой дефект, как дальнозоркость, и он не пользуется очками, то в такой ситуации мышцы глаз будут постоянно находиться в напряженном состоянии. Как результат, человека начнет изнурять постоянный зуд, при котором будет желание тереть уставшие глаза. А при трении глаз существует большая вероятность занести инфекцию, которая и провоцирует острую форму блефарита.
В этих случаях также страдают веки. Болезни век могут быть спровоцированы и другими факторами.
Дефекты органов пищеварения провоцируют сбой в обмене веществ. Поэтому в подавляющем большинстве блефарит выявляют на фоне сахарного диабета, колита и гастрита. А все дело в том, что из-за этих недугов у человека происходят нарушения в нормальной работе сальных желез, расположенных между ресницами, что увеличивает риск развития воспаления век.
1. Укус микроклещей, которые могут обитать в волосах и коже людей. Случается такое при резком понижении иммунитета человека. Сам же иммунитет может понизиться из-за стресса, переутомления, наличия хронических заболеваний или недавно перенесенной вирусной болезни.
Действия при рецидивах болезни
Во время рецидивов назначаются антисептические средства, противовоспалительные глазные капли. Если блефарит стал следствием острых респираторных вирусных инфекций, врач обычно выписывает противовирусные препараты, антибактериальные мази. Рекомендуется соблюдать гигиену (промывать глаза).
Помочь купировать воспалительные процессы смогут народные средства, которые являются безопасными благодаря растительному происхождению и отсутствию химических добавок:
- Чтобы повысить иммунные способности организма, рекомендуется ежедневно употреблять отвар женьшеня, радиолы, имбиря или рябины.
- Гигиену глаз можно осуществлять при помощи настоев чая, хвои, медуницы (в разведении одной чайной ложки на стакан горячей воды). Перед применением отвар необходимо охладить до комнатной температуры.
- Смазывать поражённые участки можно натуральными маслами облепихи, шиповника.
- Для повышения сопротивляемости организма бактериальной флоре и грибам рекомендуется ежедневно употреблять травяные чаи, а также витаминные сборы.
Профилактика
Для профилактики воспалительных заболеваний век необходимо придерживаться следующих рекомендаций:
- Тщательно соблюдайте гигиену.
- Избегайте попадания в глаз частиц пыли.
- При использовании очков или линз проводите их предварительную антисептическую обработку.
- При длительной работе делайте перерывы, чтобы избежать повышенного напряжения на зрение.
- Придерживайтесь витаминизированной диеты с использованием специальных комплексов («Стрикс Форте», «Виталюкс Плюс», «Миртикам»).
- Не используйте чужую декоративную косметику, а также предметы гигиены во избежание инфицирования.
- Принимайте курсом иммуномодуляторы для повышения стойкости иммунной системы к патогенным микроорганизмам.
- Закаливание и контрастный душ — залог долгого здоровья.
Блефарит век у взрослых — довольно неприятная болезнь, но при своевременном и правильном подходе она поддается лечению. Для укрепления иммунитета и ускорения выздоровления можно прибегать к народным средствам, но стоит помнить, что заниматься самолечением недопустимо.
Лечение глазных заболеваний
Очень часто кошек поражают заболевания глаз. Животное начинает нервничать, расчесывать веки, появляется обильное слезотечение. Как помочь своему питомцу? Давайте ознакомимся с болезнями, которые поражают кошачьи глаза.
Как лечить халязион на глазу? Диагностируется это заболевание легко, на основе внешнего осмотра и пальпации. Один из характерных признаков – затрудненное моргание.
После того, как заболевание будет диагностировано, необходимо выбрать схему его лечения. Существует три наиболее популярные схемы: классическое, уколы кортикостероидов и хирургическое удаление.
Классическую схему лечения халязиона нижнего и верхнего века применяют для небольших и развивающихся образований.
Если же такая схема не помогает, могут быть назначены уколы кортикостероидов. Препараты вводятся тонкой иглой непосредственно в полость халязиона через внутреннюю поверхность век. Как правило, после этого через несколько дней, он полностью рассасывается.
Если же и такой метод не помогает, то используется хирургическое удаление капсулы халязиона и всего её содержимого. Операция проводится в условиях больницы и под местным наркозом. Занимает она 20-30 минут, включая подготовку.
После введения анестезии глаз достаточно быстро теряет чувствительность. Пораженную область захватывают специальным окончатым зажимом. С внутренней поверхности века скальпелем делается небольшой надрез, через который извлекается капсула и все её содержимое. После этого разрез зашивается и накладывается стерильная повязка.
Операция по удалению халязиона относится к одной из самых простых и безопасных, но и она может иметь ряд последствий: отечность глаза, гематомы, воспалительные процессы и так далее. Чтобы уменьшить риск, необходимо следовать правилам послеоперационной гигиены и соблюдать врачебные рекомендации.
В целом, в большинстве случаев халязион успешно лечится, но иногда могут быть рецидивы. В этом случае необходимо заняться усилением иммунитета, нормализовать образ жизни и избавиться от очагов хронических инфекций в организме.
Операция по удалению халязиона лазером нижнего века смотрите в видео.
Учитывая тот факт, что описываемое заболевание затрагивает орган зрения, и проявляется весьма заметно, оно, как правило, не остается без внимания. Все-таки глаз довольно важный и деликатный орган, а потому практически заболевшего данным недугом интересует один простой вопрос: если на веке появился халязион, что делать?
Самый верный ответ на данный вопрос, пожалуй будет следующим: для того чтобы понять, как убрать халязион следует обратиться к врачу, ведь только он сможет подобрать правильный, действенный способ избавления от данного недуга.
Как и многие другие заболевания глаз лечить «градину» можно несколькими путями. Обычно их два: консервативный (т.е. медикаментозный или безоперационный) и хирургический (т.е. подразумевающий оперативное вмешательство). Однако, зачастую к ним добавляется и третий — народные средства.
Все эти методы призваны сделать так, чтобы халязион рассосался или, что гораздо лучше, прорвался. Но, к сожалению, не все из них дают гарантию, что заболевание не появится вновь.
1. Повышать свой иммунитет, особенно после недавно перенесенного заболевания. Для этого нужно иметь здоровый сон, хорошо кушать, заниматься спортом и закаляться. Также в обязательном порядке нужно принимать витаминные комплексы.
2. Вести здоровый образ жизни и отказаться от вредных привычек.
3. Не подвергать себя стрессу, так как он понижает иммунитет.
4. Обязательно носить очки при проблемах с глазами.
5. Нельзя пользоваться чужими средствами гигиены и полотенцами.
6. Нужно тщательно соблюдать гигиену глаз.
7. Не использовать некачественную косметику при чувствительности глаз.