Кератит — воспаление роговой оболочки, имеющее инфекционную или травматическую природу.
Травматическая форма — состояние развивающееся в результате воздействия на глаз различных неблагоприятных травмирующих факторов.
В зависимости от них выделяют несколько форм заболевания — механический, контузионный, радиационный, термический, химический при ожоге кислотой или щелочью, мейбомиевый.
Критерием установленного заболевания считаются отечные и инфильтрованные ткани роговой оболочки. Если процесс задевает эпителий с верхними слоями — заболевание поверхностное и быстро вылечивается, если распространяется на всю строму — глубокое, которое может вызвать осложнения и тяжело поддается терапии.
Что такое кератит?
Кератит
– это воспаление роговой оболочки глаза. Из-за этого патологического процесса происходит помутнение роговицы. Само глазное яблоко часто приобретает красный цвет, что обусловлено расширением сосудов перилимбальной области.
Часто причиной возникновения кератита становится воспалительный процесс, например, конъюнктивит или блефарит. Поражают роговицу бактерии, среди которых представители кокковой флоры, амебы, синегнойная палочка и пр. Нельзя исключать вирусную и грибковую природу кератита. Однако микотические организмы приводят к воспалению роговицы реже, чем остальная патогенная флора.
Склонны к кератитам люди, которые пользуются контактными линзами. Таким лицам нужно особенно внимательно относиться к соблюдению правил личной гигиены глаз.
Кератит – это профессиональная болезнь сварщиков. Их органы зрения регулярно страдают от воздействия ультрафиолетового излучения. Оно является дополнительным фактором риска по развитию воспаления роговицы.
Если лечение кератита отсутствует, то в области поражения формируется бельмо, которое становится причиной ухудшения зрения. Когда терапия своевременная и реализуется в полном объеме, прогноз благоприятный. Чаще всего удается добиться полного выздоровления. Однако при длительно текущем кератите может произойти необратимая потеря зрения, вплоть до полной слепоты.
Виды кератита
Древовидный герпетический кератит
является наиболее распространенным видом заболевания. Для него характерны такие проявления как возникновение острой боли в начальной фазе недуга, фотосенсибилизация глаз, появление «мушек» в поле зрения. По мере того, как на поверхности роговицы развиваются пузырьки, пациенты отмечают мелькание молний и появление пятен перед глазами. Постепенное отслоение эпителия провоцирует изъязвление ткани.
Метагерпетичный кератит
. Зачастую развивается как фаза болезни, появляющаяся после кератита древовидного типа. Фоном для такого анамнеза, как правило, выступает отсутствие лечения либо неадекватная гормональная терапия. Особенностью данного типа заболевания является отторжение области роговицы, которая уже была поражена язвами в процессе развития кератита. Дальнейшее обострение болезни сопровождается увеличением площадь зоны роговицы, в которой протекают патологические процессы. Опухание роговицы и ее уплотнение приводит к снижению четкости зрения, а вирусная инфекция лишь ускоряет его утрату.
Кератоувеит
. При этом заболевании пациенты отмечают ощутимые покалывания и внезапные острые приступы боли в глазах. К другим проявлениям кератоувеита относятся повышенное слезоотделение и падение четкости зрения. Кроме того, развивается поражение радужной оболочки глазного яблока и воспаление сети мелких глазных сосудов. Дальнейшее развитие заболевания приводит к выделению гноя из передней камеры в сочетании с резким ростом внутриглазного давления. Эти факторы приводят к тому, что пациенты страдают от давящих головных болей различной локализации (лоб, переносица, виски). Наблюдается расширение зрачков, при рассматривании источника света вокруг него заметен ореол, отмечаются приступы тошноты.
Дисковидный кератит
. В толще роговицы развивается накопление глазной жидкости и инфицированной крови, что приводит к повреждениям центральной части роговицы. Боли в глазном яблоке становятся хроническими на фоне увеличения плотности роговицы.
Если учесть ещё и понижение ее чувствительности, становятся понятны такие проявления заболевания как нечеткость зрения либо же его ограниченность.
Все виды герпетического кератита – это серьезно и не надо лечиться самостоятельно. Вы только навредите своим глазам, что может привести с тяжелейшим последствиям. Лечить это заболевание должны только профессионалы и проходить оно должно в целом комплексе.
Причины кератита
Причины, которые способны спровоцировать кератит, могут быть самыми разнообразными. Они делятся на внутренние и внешние. Чаще всего определить их не составляет труда, редко диагностируется идиопатический кератит.
К внешним причинам, которые способны привести к развитию кератита, относят:
- Травма глаза механического характера.
- Химическое повреждение глазного яблока.
- Термическая травма.
- Перенесенные инфекции глаз, например, сифилитический или туберкулезный кератит.
- Грибковое поражение роговицы.
- Бактериальные инфекции, которые чаще всего вызывают стафилококки и синегнойная палочка.
- Ношение контактных линз.
- Избыточное влияние на роговицу глаза ультрафиолета.
К внутренним причинам, которые приводят к развитию кератита, относят:
- Поражение нервной системы с ухудшением иннервации органов зрения.
- Дефицит витаминов в организме.
- Аллергия.
- Вирусные инфекции. Имеется в виду герпес, которым был заражен человек.
- Метаболические сбои.
- Конъюнктивит и заболевания век.
- Эрозия роговицы.
- Лагофтальм, который заключается в неполном смыкании век.
- Системные заболевания, в частности, сахарный диабет, ревматизм и подагра.
Редко причину кератита установить не удается.
Причины
К основным причинам заболевания относят:
- непроникающее травмирование роговой оболочки;
- попадание в глаз химических веществ — кислот или щелочей, провоцирующих ожоги;
- повреждение контузионного характера — тупая травма неострым предметом (удар объемным предметом);
- попадание инородного тела;
- ношение контактной оптики;
- глазные заболевания, повышающие проницаемость роговой оболочки.
Посттравматический кератит — это воспаление роговицы, способное проявиться спустя 4 дня после повреждения органов зрения на фоне активного лечения травм. Начинает развиваться по причине присоединения вторичной инфекции.
Травматические кератиты являются преимущественно результатом производственной травмы при несоблюдении мер защиты глаз на производстве.
Классификация кератитов
В зависимости от причины возникновения воспаления роговицы, различают кератиты следующих видов:
- Экзогенные кератиты, которые развиваются под влиянием внешних факторов:
- Травматическое воспаление. Оно может быть обусловлено физической, механической или химической травмой.
- Гнойное воспаление, которое развивается из-за поражения роговицы бактериями, грибками или вирусами.
- Кератиты, возникающие на фоне воспаления мейбомиевых желез, либо на фоне болезней конъюнктивы.
- Эндогенные кератиты, которые развиваются по внутренним причинам:
- Инфекционный кератит, спровоцированный вирусом герпеса, микобактерией туберкулеза, бруцеллезом, малярией или лепрой.
- Неинфекционный кератит, который развивается на фоне системного поражения соединительных тканей.
- Нейропаралитический кератит.
- Гипо- и авитаминозный кератит, связанный с нехваткой витаминов в организме.
- Аллергический кератит, который обусловлен аллергической реакцией организма.
- Кератиты с невыясненным этиологическим фактором. Сюда относят розацеа-кератит, нитчатый кератит и разъедающую язву роговицы.
В зависимости от симптомов воспаления роговицы, различают такие виды кератита, как:
- Негнойный.
- Гнойный.
- Катаральный.
В зависимости от локализации воспаления кератит может быть:
- Поверхностным. В этом случае поражена будет только оболочка роговицы, ее эпителий или передняя пластинка, которую также называют боуменова оболочка.
- Глубоким. Такой тип кератита еще называют стромальным. При этом в процесс воспаления вовлекается вся строма роговицы, ее задняя мембрана и внутренний эндотелий.
В зависимости от характера течения воспаления, кератит может быть:
- Хроническим.
- Подострым.
- Острым.
В зависимости от способа скопления воспалительного инфильтрата, различают такие виды кератита, как:
- Центральный кератит. При этом жидкость скапливается у зрачка.
- Парацентральный кератит, когда экссудат локализуется напротив радужки.
- Периферический кератит, когда воспалительная жидкость сосредоточена у лимба.
Симптомы кератита
Симптомы кератита будут проявляться тем ярче, чем интенсивнее воспаление роговицы. Также значение имеет патогенная флора, которая спровоцировала развитие болезни.
К первым симптомам кератита относят:
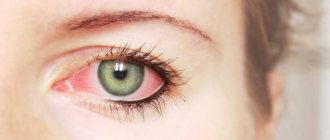
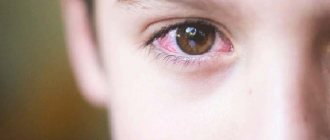
- Покраснение глаз.
- Боль в органах зрения.
- Слезотечение.
Независимо от вида кератита, у человека всегда будут краснеть глаза. Однако иногда гиперемия выражена ярко, а иногда покраснение едва заметное.
К основным проявлениям болезни относят:
- Роговица отекает, становится мутной.
- Глаза утрачивают зеркальность.
- Человек не может смотреть на свет, он усиливает проявление симптомов болезни.
- Глаза болят.
- Зрение ухудшается.
- Развивается блефароспазм, который проявляется в непроизвольных подергиваниях глазных мышц.
- Сосуды в глазах набухают, поэтому органы зрения будут пронизаны увеличившимися в размерах капиллярами.
- Роговая оболочка глаза утрачивает былую чувствительность.
- На роговице появляется инфильтрат. Его цвет будет зависеть от того, чем представлен воспалительный экссудат. Если он гнойный, то цвет будет желтым, а если в нем содержатся преимущественно лимфоидные клетки, то окрас инфильтрата сероватый.
- Когда на роговице скапливается инфильтрат, больной будет ощущать, что у него в глазу имеется посторонний предмет.
Инфильтрат может иметь не только разный цвет, но и разное место расположения, и форму. При значительном воспалении он занимает большую часть глаза. Иногда на месте инфильтрата возникает эрозия. Также он имеет свойство отпадать от роговицы.
Отдельные формы кератита
- Травматические кератиты.
Они возникают из-за повреждения роговой оболочки глаза.
- Бактериальные кератиты.
Если бактерии были занесены в роговицу извне, то кератит будет развиваться по типу ползучей язвы. У больного на роговой оболочки формируется дефект, который имеет подрытые края. Если человек не получает лечения, то рана быстро растет. Когда кератит развивается на фоне сифилиса или туберкулеза, то страдает строма роговицы, с ее глубокой васкуляризацией. Разросшиеся сосуды внешним видом напоминают щеточки.
- Вирусный кератит.
Заболевание развивается на фоне поражения организма простым или опоясывающим герпесом. Роговая оболочка покрывается пузырьками, либо разветвлениями. Если кератит имеет тяжелое течение, то роговица мутнеет, в ней образуются крупные инфильтраты.
- Грибковый кератит.
При таком типе воспаления инфильтрат будет иметь белый окрас, он рыхлый, неровный, с рваными краями. Спровоцировать микотический кератит способны кандиды, аспергиллы, грибки фузариум.
- Аллергический кератит.
На первый план выходят такие симптомы, как слезотечение, зуд, краснота глаз. Появляются они после взаимодействия с аллергеном.
- Нитчатый кератит.
Развивается патология при дефиците слезной жидкости. Роговица глаза становится очень сухой, ее клетки отмирают.
- Акантамебный
кератит.
Этот тип воспаления возникает из-за амеб, которые поражают слизистую оболочку глаза. - Ползучая язва роговицы.
Такой тип кератита становится следствием попадания в органы зрения острого инородного предмета. Осложняется заболевание нагноением.
- Фликтенулезный кератит.
Это заболевание является спутником пациентов с туберкулезом. Воспаление будет сосредоточено в том месте, где сливаются сосуды роговицы и склеры.
- Фотокератит.
Роговица страдает из-за поражения ультрафиолетовыми лучами. Происходит это при работе со сварочным аппаратом, либо при длительном времяпрепровождении на солнце.
- Паренхиматозный кератит.
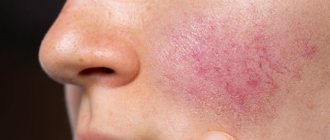
Этот кератит возникает из-за врожденного сифилиса. Заболевание способно передаваться через несколько поколений. Страдают от него лица младше 20 лет. Воспалению подвергаются сразу оба глаза. Главным симптомом поражения является значительное покраснение.
- Нейтрофический
кератит.
Спровоцировать воспаление может полученная травма троичного нерва, либо инфекция, попавшая в глаз. Кроме воспаления наблюдаются дистрофические изменения в органах зрения. - Розацеа-кератит.
Эта болезнь манифестирует у пожилых людей, которые страдают от розацеа лица. На сегодняшний день причины развития заболевания остаются невыясненными.
Диагностика кератита
Чтобы выставить диагноз врачу чаще всего достаточно стандартного осмотра. Типичные симптомы кератита позволяют определить воспаление роговицы.
Доктор выполняет сбор анамнеза, уточняет у пациента, какие состояния предшествовали развитию болезни. Важно уточнить, имела ли место травма или другое повреждение органа зрения. Затем врач осматривает пациента.
К основным диагностическим методам относятся:
- Визиометрия. Врач оценивает функцию зрения, используя специальные таблицы.
- Флуоресцентный метод. Он дает возможность понять, не нарушена ли целостность роговицы.
- Анальгезиметрия позволяет проверить болевую чувствительность.
- Офтальмоскопия. В ходе проведения исследования врач оценивает состояние глаза и глазного дна, сетчатки, сосудов, зрительного нерва. Проводят процедуру на специальном приборе – офтальмоскопе.
- Биомикроскопия. Исследование проводят с использованием специальной аппаратуры. Врач осматривает орган зрения с применением щелевой лампы. Она дает возможность обнаружить даже небольшие повреждения глазного яблока.
- Микроскопия. В ходе проведения процедуры у человека берут соскоб. Его изучение позволяет определить тип патогенной флоры, спровоцировавшей воспаление.
Если глаз был травмирован, либо в него была занесена инфекция, то воспаление сосредоточено с одной стороны. Когда у человека развивается системное заболевание, поражены будут оба глаза.
Чтобы уточнить природу кератита, потребуется целый комплекс лабораторных исследований. Сюда относятся: цитология конъюнктивы, метод флюоресцирующих антител. Среди серологических методов популярностью пользуются:
- РСК.
- Реакция нейтрализации.
- Нефелометрия с различными аллергенами (вирусными, бактериальными, лекарственными, тканевыми).
Также проводятся пробы с туберкулином, герпетической вакциной, бруцеллином и прочими антигенами.
Диагностика
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
После того как будет выяснена причина развития кератита, врач назначает пациенту лечение. При отсутствии осложнений болезни терапия проводится на дому. Если органы зрения значительно пострадали, то требуется госпитализация.
Основные направления лечения кератитов:
- Избавление от инфекции.
- Стимуляция восстановления тканей.
- Устранение симптомов иридоциклита.
- Рассасывающая терапия.
Справиться с кератитом чаще всего удается с помощью консервативной терапии.
Медикаментозная коррекция предполагает реализацию следующих методов:
- Избавление от боли происходит с применением местных обезболивающих препаратов (Дифталь).
- Когда кератит развивается из-за ношения линз, либо из-за их неправильного использования, больному показаны гели для глаза. Они позволяют восстановить и увлажнить слизистые оболочки.
- Использование увлажняющих капель. Их применяют при сбоях в функционировании глазных желез.
- Применение антигистаминных препаратов показано в том случае, когда воспаление имеет аллергическую природу. Эти лекарственные средства используют в форме капель, уколов и таблеток.
- Препараты для уничтожения бактерий: Тобрекс, Левомицетин, Флоксал, Ципромед. Если лечение местными средствами не эффективное, то таблетки назначают внутрь, либо делают инъекции антибиотиков.
- Препараты для уничтожения вирусов: капли Офтальмоферон, Интерферон, Зирган, Зовиракс, раствор идоксуридина. Их применяют при герпетическом и аденовирусном кератите.
- При сифилитическом поражении роговицы используют специальные антибиотики, а также препараты для внутримышечного введения. Пациент должен будет наблюдаться не только у офтальмолога, но и у венеролога.
- Для расширения зрачка применяют мидриатики: Атропин, Тропикамид, Цикломед. Эти препараты нужны для того, чтобы не допустить формирования спаек между радужкой и зрачком.
- Кортикостероиды, например, Гидрокортизон или Дексаметазон. Эти препараты позволяют снять отечность и воспаление с глаз.
- Препараты, ускоряющие восстановительные процессы в тканях: Корнерегель, Актовегин.
Когда кератит развивается из-за попадания в органы зрения инородного предмета, нужно от него избавиться. Затем врач оценивает степень повреждения роговицы и только после этого назначает лечение.
Чтобы повысить эффективность терапии, доктор направляет пациента на прохождение физиотерапевтических методик. Это может быть фонофорез, магнитотерапия, электрофорез.
Хирургическое лечение
Операция показана пациентам, у которых на роговице обнаруживается язвенный дефект.
Вмешательство реализуется с применением современного оборудования:
- Лечение лазером, а именно, лазерная коагуляция.
- Лечение холодом, а именно, криоаппликация.
- Замена части роговицы трансплантатом. Такую операцию проводят в том случае, когда поврежденный участок глаза был замещен рубцовой тканью.
Если заболевание имеет тяжелое течение и справиться с воспалением всеми перечисленными методами не удалось, то больному показано удаление глазного яблока.
Лечение
Для терапии герпесной инфекции пациенту назначают комплексную терапию, чтобы не только устранить активность вируса, но и нормализовать состояние тканей глаз:
- Системные противовирусные препараты. Для большинства вирусов действие таких лекарственных средств не доказано. Но для вируса герпеса существует препарат Ацикловир, который влияет только на этот возбудитель.
- Местные противовирусные капли. Их можно употреблять длительным курсом, привыкание патогенного микроорганизма не образуется. Используют Актипол, Полудан.
- Увлажняющие капли. Они применимы, если у пациента развивается синдром сухого глаза. Достоинством таких препаратов является возможность частого использования, никаких побочных эффектов, привыкания у организма не образуется.
- Антибактериальные капли. Они необходимы, если у пациента появилось осложнение в виде бактериальной инфекции. Их применяют не более 7 дней, после этого у бактерий образуется резистентность. Используют Вигамокс, Тобрекс, Левомицетин. Офтальмологи рекомендуют на ночь под веки закладывать антибактериальную мазь. Для этого применяют Тетрациклиновую, Эритромициновую мазь.
- Нестероидные противовоспалительные капли. Они уменьшают отек, воспаление, покраснение и боль.
- Сосудосуживающие капли можно применять не более 4 дней, так как у организма после этого времени образуется привыкание. Для таких целей подходит Визин. Он эффективно устраняет покраснение, раздражение глаз.
Для назначения индивидуальной терапии рекомендуется проконсультироваться с офтальмологом. У пациента могут образоваться побочные эффекты, если препарат был назначен самостоятельно. Это ухудшит состояние здоровья больного, его самочувствие станет хуже.
Осложнения
Когда удастся справиться с кератитом, у больного могут возникнуть такие осложнения, как:
- Десцеметоцеле.
- Прободение роговицы.
- Появление бельма.
- Глаукома.
- Катаракта.
- Склероз оболочек глаза.
- Лимбит.
- Слепота.