Описание
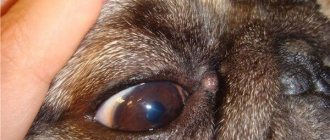
Атрофия глазного яблока.
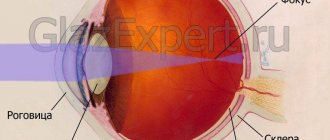
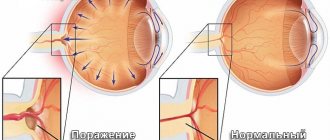
Это состояние, при котором происходит деформация и уменьшение размеров глазного яблока со значительным снижением зрительных функций. Основными причинами развития атрофии глаза являются тяжёлые травмы органа зрения, длительные воспаления, отслойка сетчатки. Симптоматически атрофия глазного яблока проявляется отсутствием зрения, уменьшением глаза в размерах. Для диагностики используют как основные методики – УЗИ глаза, офтальмоскопия, биомикроскопия, тонометрия, так и дополнительные – рентгенография, КТ или МРТ орбит, электроретинография. Лечения уже возникшей атрофии не существует; превентивные (хирургические и медикаментозные) меры направлены на сохранение глаза, как органа.
Виды
В зависимости от объема крови выделяют следующие виды гемофтальма:
Частичный
Поражение полости занимает менее трети стекловидного тела. Зачастую возникает из-за легких травм глаза, патологий кровеносных сосудов, гипертонии, диабетическом поражении, атеросклерозе.
Фото
Пациент видит плавающие нити и точки, дымку и туман. Обычно не требуется нахождения в стационаре или специальное лечение. Частичный гемофтальм глаза рассасывается сам постепенно. Прогноз в этом случае благоприятный.
Субтотальный
Объем крови составляет от 30 до 75 % стекловидного тела. Сопровождается нарушениями в работе зрительного аппарата.
В большинстве случаев восстановить зрение можно только с помощью оперативного вмешательства. Существует высокий риск отслоения сетчатки.
Тотальный
Представляет собой тяжелую форму гемофтальма, при которой кровоизлияние составляет более 75 % объема глазного яблока. Возникает на фоне тяжелых травм органов зрения.
Пациент не видит предметы, которые расположены в непосредственной близости, он различает только светлые и темные участки. Зрение практически полностью утрачено, и восстановить его уже не получится. У большинства больных наблюдается атрофия яблока глаза, слепота.
Патология также делится на следующие стадии:
- кровотечение;
- гематома;
- токсико-гемолитическая;
- пролиферативно-дистрофическая;
- фиброз.
Последняя стадия формируется примерно через 6 месяцев с момента кровоизлияния. При этом происходит отслойка сетчатки, есть риск возникновения атрофии глазного яблока.
Подобные симптомы в очень редких случаях распространяются на оба глаза. Это может произойти при тяжелых травмах органов зрения и синдроме Терсона.
Дополнительные факты
Атрофия глазного яблока – это патологическое состояние, возникающее как осложнение тяжёлых травм или воспалений, при котором глазное яблоко уменьшается в размерах и полностью теряет свои функции. В связи с постоянным ростом бытового и криминального травматизма органа зрения увеличивается и количество случаев утраты трудоспособности в результате развития атрофии глазного яблока. Гипотония глаза, возникающая вследствие повреждений, является основным механизмом развития атрофии и встречается в 25% случаев при проникающих ранениях и в половине случаев после контузии глаза. Кроме того, атрофия глазного яблока является одной из ведущих причин удаления (энуклеации) глаза. Чаще патология развивается у мужчин, преимущественно трудоспособного возраста.
Атрофия глазного яблока
Причины
Наиболее частыми причинами развития атрофии глазного яблока являются травмы глаза с повреждением его оболочек, тяжёлый воспалительный процесс (увеит, нейроретинит), тотальная отслойка сетчатки. В основе патогенетического механизма атрофии глаза при увеите или отслойке сетчатки лежит развитие гипотонического синдрома. Происходит нарушение работы цилиарной мышцы, снижение секреторной способности, усиление увеосклерального оттока. Выраженное и стойкое угнетение секреции водянистой влаги способствует расширению сосудов сетчатки, повышению проницаемости капилляров и выходу жидкости из сосудистого русла – всё это приводит к нарушению нормальной трофики тканей. В результате нарушения питания структур глаза наступают выраженные дегенеративные изменения в сетчатке, диске зрительного нерва, роговице. Глазное яблоко постепенно уменьшается в размерах, зрение пропадает, развивается атрофия глазного яблока. Травмы глаза делятся на производственные, бытовые, сельскохозяйственные, детские и полученные в боевых условиях. Производственные травмы органа зрения часто встречаются в горнодобывающей и химической отрасли. Характеризуются тяжёлым течением с частым последующим развитием атрофии глазного яблока. В сельском хозяйстве травмы органа зрения – это повреждения, нанесённые рогом или копытом домашних животных, орудием труда. Учитывая, что такой вид травм сочетается с инфицированием землей или удобрениями, неблагоприятные исходы возникают гораздо чаще, чем при других видах травм. Бытовые травмы глаза связаны с несоблюдением техники безопасности при выполнении хозяйственных или домашних работ. Большую часть бытовых травм получают в состоянии алкогольного опьянения. Дети получают травму глаз чаще в школьном возрасте. Повреждающими факторами могут быть карандаши и лыжные палки, хоккейные клюшки, проволока Боевые травмы органа зрения имеют особо тяжёлый характер повреждений и практически всегда неблагоприятный исход. Несмотря на многообразие травм глаза и их причин, любая из них может привести к изменению офтальмотонуса, вторичным воспалительным и дегенеративным процессам с исходом в атрофию глазного яблока.
Фтизис глазного яблока
- Классификация посттравматической субатрофии глаза
- Лечение
- Протезирование при субатрофии глаза
Фтизис глазного яблока (атрофия) — уменьшение глаза в размерах с деформацией или без деформации глаза. Клинические проявления атрофии глаза разнообразны и проявляются в виде рубцовых изменений оболочек глаза и преломляющих сред, патологией сосудистого тракта и сетчатки, осложнениями воспалительного характера.
Наиболее частой причиной является травма глаза с повреждением оболочек глаза, следствие тяжелых воспалительных заболеваний. Низкое и остаточное зрение, или потеря зрения.
Все причины дистрофических поражений глаз принято разделять на две большие группы
- Внешние причины. Они приводят к развитию так называемой вторичной атрофии. К данной группе относят различные травмы глаз и их вспомогательного аппарата, черепно-мозговые травмы, воспалительные заболевания глаз и головного мозга.
- Внутренние причины приводят к первичной атрофии. Данная группа значительно меньше предыдущей. Сюда входят различные наследственные и дегенеративные заболевания глаз, нервных клеток, и головного мозга.
Классификация посттравматической субатрофии глаза
- I стадия — стадия начальных изменений; передне-задняя ось глаза от 23 до 18 мм, рубцовые изменения роговицы и склеры, дистрофия роговицы, травматическая катаракта (набухающие, пленочная), плавающие и единичные фиксированные помутнение стекловидного тела, плоская ограниченная отслойка сетчатки.
- II стадия — стадия развитых изменений; ось глаза 20 — 17 мм, грубые васкуляризированые рубцы роговицы, уменьшение ее диаметра, грубые втянутые рубцы склеры, атрофия и васкуляризация радужки, окклюзия зрачка, катаракта в виде плотных тканевых пленок с новообразованными сосудами, множественные фиксированные помутнения стекловидного тела, распространенная отслойка сетчатки и реснитчатого тела.
- III стадия — далекозашедших изменений; ось глаза 17-15 мм и менее, уменьшение, уплощение роговицы и ее рубцовое перерождение, рубеоз и атрофия радужки, прочные тканевые пленчатые новообразования в области хрусталика, расширяясь в переднюю камеру и стекловидное тело, фиброз и швартообразоввание в стекловидном теле, тотальная отслойка сетчатки.
Лечение
Во всех стадиях атрофии глаза проводят медикаментозное лечение:
Местно:
- Инъекции под конъюнктиву 3% раствора хлорида натрия по 0,3 — 0,5 мл,
- Раствор но-шпы 2% по 0,2-0,3 мл,
- Раствор рибофлавина мононуклеотид 1% по 0,2 мл,
- Раствор кофеина 5% по 0,3 — 0,4 мл — препараты чередуют и вводят по 15 инъекций.
- Кортикостероиды — инстилляции в течение 6-12 месяцев, вводят под конъюнктиву (10-15 раз) или в виде эндоназального электрофореза.
Системно:
- Неспецифические противовоспалительные средства (бутадион 2 недели),
- Антигистаминные (димедрол, супрастин 10 дней);
- Хлорид кальция, рутин, аскорбиновую кислоту в течение 1-1,5 месяца, в дальнейшем индометацин 4-6 месяцев.
В случае тяжелого иридоциклита при отсутствии эффекта лечения и невозможности провести операцию рекомендуется назначить кортикостероиды перорально — 55-65 дней для взрослых (700-1000 мг преднизолона) и 45-55 дней (500-700 мг) для детей.
Хирургическое лечение, по стадиям:
- I стадия — экстракция травматической катаракты и витрэктомия. Поскольку ведущим симптомом субатрофии является гипотонический синдром, обусловленный отслойкой реснитчатого тела — хирургическая фиксация реснитчатого тела (наложение швов на всем протяжении ресничного тела); устранение втянутых рубцов роговицы на месте корнеосклерального ранения — операция кератоектомии с секторальной кератопластикой. Возможность сохранить зрение.
- II стадия — экстракция травматической катаракты, швартотомия и витрэктомия, введение силикона, удаление инородного тела (химически активного), пересечения прямых мышц (операция Вихеркевича). Возможность сохранить глаз.
- III стадия — при отсутствии воспалительного процесса — введение силикона. Возможно сохранение глаза.
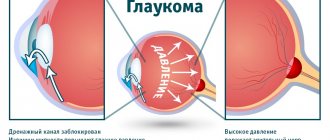
При нефективности лечения в течение 8 недель, полной потере зрения или неправильной светопроекции, развития вторичной болезненной глаукомы — показана энуклеация глаза.
Протезирование при субатрофии глаза
Как правило, причиной субатрофии является тяжелая травма глаза. Не все пациенты сразу готовы проводить косметическую реабилитацию в полном объеме, т.е. удалять глаз с орбитальной имплантацией и протезировать обычным порядком. Многие высказывают пожелание поставить протез поверх деформированного и уменьшенного глаза.
Такое протезирование возможно только в спокойных условиях, т.е. когда глаз не проявляет признаков воспаления без лечения в течение нескольких месяцев. Если пациент вынужден продолжать инстилляции кортикостероидов в качестве поддерживающего лечения, вопрос об удалении глаза не снимается, ставить протез в таких условиях не рекомендуется.
Всем пациентам с посттравматической субатрофией показано проведение иммунологического исследования с целью определения сенсибилизации к поврежденным тканям глаза. Положительный результат является противопоказанием для накладного протезирования.
Рекомендуемый срок протезирования — 1 год после травмы.
Методика. Для подбора используются одностенные и двустенные стеклянные, а также пластмассовые протезы различной толщины, как сопоставимые с одностенными, так и достаточно толстые. Выбор зависит от степени субатрофии глаза, анофтальма и состояния роговицы.
Грубое васкуляризированное бельмо способно перенести наложение любого протеза. Если же роговица прозрачна, к тому же истончена, подход должен быть осторожным: рекомендуется подбор одностенного протеза с достаточно глубокой втяжкой, чтобы минимизировать контакт задней поверхности протеза с роговицей. Обычно протезирование сопровождается помутнением прозрачной роговицы. Больной должен быть предупрежден об этом, особенно при пограничной ситуации, когда степень субатрофии невелика, роговица косметически сохранена, а пациенту требуется лишь увеличить глаз за счет протеза. Некоторые пациенты пользуются протезом только в особых случаях, а в обычной жизни обходятся без него. Приобретенное помутнение роговицы такого пациента не устроит.
Если нет противопоказаний со стороны роговицы, размер протеза подбирается таким же образом, как и при анофтальме, т.е. при большой культе тонкий протез, при маленькой — объемный.
Первый протез помещается в полость на 15-30 минут. При высокой тактильно-болевой чувствительности со стороны роговицы и конъюнктивы предварительно проводят инстилляционную анестезию. Перед постановкой протеза необходимо дождаться уменьшения конъюнктивальной инъекции, которая бывает после анестезии. После извлечения протеза осматривают конъюнктиву и отмечают динамику ее гиперемии.
В норме небольшое покраснение длится 5-10 минут, пациент при этом не испытывает неприятных ощущений. Если раздражение глаза продолжается полчаса или больше, от протезирования лучше воздержаться, чтобы не спровоцировать обострение посттравматического увеита. Если осложнений не было, на следующий день рекомендуется поставить протез на 2-3 часа. Степень реакции глаза на протез оценивают так же.
При отсутствии реакции разрешают пациенту пользоваться протезом в дневное время. На ночь его следует вынимать. Контроль офтальмолога за состоянием глаза нужен постоянно, осмотр необходимо проводить в первые полгода — каждый месяц, далее — 1 раз в три месяца.
Следует соблюдать общие требования к протезированию: следить за чистотой протеза и конъюнктивальной полости, регулярно менять протезы: стеклянные — через 6-12 месяцев, пластмассовые — через 1-2 года.
Симптомы
На основании размера переднезадней оси (ПЗО) и изменений в структурах глаза в офтальмологии выделяют следующие стадии атрофии глазного яблока: • начальная стадия (ПЗО превышает 18 мм).
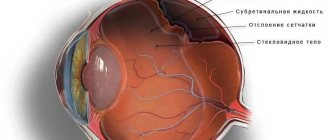
Отмечаются дистрофические изменения в роговице, наличие травматической катаракты, незначительные помутнения в стекловидном теле, отслойка сетчатки в одном квадранте.
• развитая стадия (ПЗО меньше 17 мм).
Происходит атрофия роговицы и радужки. В стекловидном теле образуются шварты, отслойка сетчатки распространяется на несколько квадрантов.
• далекозашедшая стадия (ПЗО меньше 15 мм).
В этой стадии на роговице формируется бельмо; отслойка сетчатки во всех квадрантах. При развитии атрофии острота зрения, как правило, сохраняется на уровне светоощущения, в конечных стадиях глаз полностью слепнет. Визуально отмечается уменьшение размера глаза по сравнению со здоровым, помутнение роговицы. Учитывая, что атрофия глазного яблока является финальной стадией травмы или воспаления, то и сопутствующие симптомы зависят от первоначального заболевания. При травмах отмечаются жалобы на сильную боль, чувство инородного тела, блефароспазм. При воспалительных заболеваниях может иметь место снижение зрения, светобоязнь, болевой синдром в области век. При отслойке сетчатки пациенты часто жалуются на фотопсии (вспышки в глазу), появление мушек либо резкое появление тёмной пелены перед глазами.
Диагностика
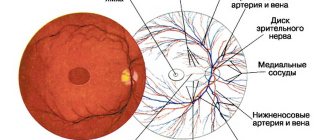
Основной метод диагностики патологии – УЗИ глазного яблока, которое проводит врач-офтальмолог. В процессе исследования определяется длина переднезадней оси, осматриваются изменения во внутренних структурах глаза. При всех патологиях, потенциально опасных в плане развития атрофии глазного яблока, проводят детальный опрос для уточнения момента возникновения жалоб. Выполняется офтальмоскопия (позволяет оценить степень и характер изменений стекловидного тела, иногда осмотреть сетчатку, обнаружить инородное тело); биомикроскопия глаза (выявляет локализацию травмы, изменения на роговице и радужке); тонометрия (ВГД в острых случаях определяется пальпаторно, в отдалённые сроки — инструментально). Перечень других методов диагностики зависит от первичного заболевания. При травмах глазного яблока дополнительно проводится рентгенография (для определения локализация рентгенконтрастных инородных тел), КТ орбит (выявление металлических, стеклянных, пластмассовых инородных тел) и магнитно-резонансная томография (диагностика органических инородных тел, уточнение повреждения склеральной капсулы и мягких тканей, глазных мышц, зрительного нерва). Важные сведения о состоянии сетчатки даёт электрофизиологическое исследование (электроретинография). Особенно информативным для прогноза зрительных функций является определение порога электрической чувствительности сетчатки и лабильности зрительного нерва. Если глазное дно не визуализируется, а порог электрического фосфена очень высок (превышает 600 мкА), то можно думать о тяжёлых и, возможно, необратимых изменениях во внутренних отделах сетчатки и неэффективности хирургического лечения.
Лечение
Лечения уже возникшей атрофии глазного яблока не существует. Важная задача врача-офтальмолога – не допустить прогрессирования заболеваний или травм глаза до атрофии. Для этого применяют как консервативные, так и хирургические методики. Консервативное лечение проводят при воспалительных заболеваниях глаз. Оно включает в себя противовоспалительную, антибактериальную, иммуносупрессивную терапию, применение цитостатиков. При травмах используют комплексный подход, который заключается в профилактике инфекционных и посттравматических осложнений (антибактериальная терапия препаратами широкого спектра действия, противошоковая терапия, профилактика столбняка), а также проведении первичной (ПХО), а затем и вторичной хирургической (ВХО) обработки раны глаза. При ПХО путем ревизии всех квадрантов глазного яблока определяется протяжённость раны. ВХО проводят через 2 недели. Основная цель вторичной обработки – улучшить остроту зрения. Для этого осуществляют удаление образовавшейся катаракты и гемофтальма (крови в стекловидном теле). При отслойках сетчатки используют различные хирургические методы лечения, направленные на сближение слоёв сетчатки, восстановление её целостности. Удаление (энуклеацию) глазного яблока проводят только при очень тяжёлых повреждениях и при отсутствии перспективы восстановления зрения.
Лечение субатрофии
Существует два основных направления лечебных мероприятий — медикаментозное и хирургическое.
Медикаментозные методы направлены на снятие воспалительного процесса и борьбу с гипотонией (пониженным внутриглазным давлением — ВГД). Применяются спазмолитические средства, нестероидные и гормональные препараты, кофеин и т.д.
Задача хирургического лечения — сохранить глаз как орган (о восстановлении зрения речи не идет) в косметических целях. При этом может проводиться витрэктомия, швартотомия, введение силикона, реконструктивные операции на переднем отрезке глаза.
При субатрофии глазного яблока возможность сохранения глаза существует и наш офтальмологический центр имеет все возможности для этого!
Профилактика
На профилактику развития атрофии глазного яблока направлены мероприятия по снижению травматизма органа зрения у детей и взрослых. Так, для снижения травматизма на производстве необходима автоматизация технических процессов с ограничением ручного труда, обеспечение качественной системы освещения и вентиляции в цехах, регулярная проверка знаний техники безопасности у рабочих. В быту необходимо соблюдение всех требований безопасности при работе с электроинструментами, острыми ножами. Для предотвращения детских травм необходим контроль со стороны взрослых и на улице, и дома. Требуется проведение санпросвет работы врачами-офтальмологами в виде лекций, где взрослым доступно объясняются самые частые причины травм у детей и меры их предупреждения. К вторичной профилактике атрофии глазного яблока относится оказание своевременной офтальмологической помощи, выявление воспалительных изменений или признаков отслойки сетчатки в глазном яблоке на ранних стадиях и назначение полноценного грамотного лечения.
Источник
Причины возникновения
Патология может быть спровоцирована ранением, которое повлекло разрушение сосудов и оболочек глаза. К ее причинам также относятся:
- разрыв сетчатки глаза;
- осложнение после глазной операции;
- резкий подъем внутричерепного давления (при синдроме Терсона).
Вызвать гемофтальм могут и другие проблемы со здоровьем:
- онкологические заболевания;
- гипертония;
- ангиит сетчатки;
- анемия;
- сахарный диабет;
- посттромботическая ретинопатия;
- атеросклероз.
В редких случаях кровоизлияние в глазном яблоке замечается у младенцев после продолжительного плача.