Болезни зрительного нерва существенно отличаются от патологий самого глаза (ирита, глаукомы, катаракты и т.д.). При этих состояниях нарушается формирование и передача импульса к мозгу. Их симптомы могут возникать у людей, которые никогда не имели проблем с цветовосприятием или остротой зрения. Отличительной чертой также является быстрое развитие и завершение острого периода. Наиболее часто, зрительный путь поражает воспалительный процесс – неврит.
Для понимания симптомов и принципов диагностики, необходимо знать основы анатомии глазного яблока и зрительного нерва.
Строение глаза и зрительного нерва
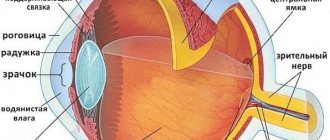
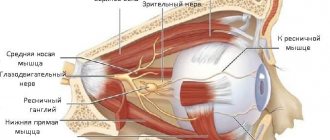
Чтобы человек смог что-либо увидеть, свет, который отражается от всех предметов окружающего мира, должен попасть на рецепторы зрительного нерва (колбочки и палочки). Однако перед этим, он проходит через несколько структур глаза. Перечислим их, начиная с самой поверхностной:
- Конъюнктива – тонкая оболочка, которая покрывает веки и наружную поверхность глаза. Не имеет большого значения в передаче света, однако инфекционные процессы (конъюнктивиты) с нее могут переходить на нерв;
- Роговица – несколько выпуклая прозрачная пластинка, которая находится в передней части глаза. Лежит наиболее поверхностно (сразу под конъюнктивой);
- Зрачок и радужка – под роговицей находиться полость, заполненная жидкостью, а за ней радужка. Это часть имеет форму кольца. Отверстие внутри называется зрачком. Радужка может суживаться или расширяться, в зависимости от этого изменяется количество проходящего света;
- Хрусталик – это «линза» глаза, которая может менять свою форму с помощью ресничной мышцы (тела). Благодаря хрусталику, здоровый человек может одинаково четко видеть удаленные и ближние предметы;
- Стекловидное тело – желеобразная масса. Последняя структура, которая преломляет свет в глазу;
- Сетчатка – представлена палочками (отвечают за сумеречное зрение) и колбочками (воспринимают цвет). Это начальный отдел глазного нерва. Они формируют импульс и отправляют его дальше по зрительному пути.
Все эти структуры, в основном, питаются за счет сосудистой оболочки, которая располагается непосредственно за сетчаткой. Болезни частей глаза, которые проводят свет развиваются достаточно медленно и приводят к потере зрения только на поздних стадиях. Неврит протекает значительно быстрее и в первую очередь нарушает зрительную функцию.
Чтобы своевременно заподозрить воспаление глазного нерва, следует знать наиболее распространенные причины, которые могут приводить к этому состоянию
Патогенез
Первые патологические изменения могут начинаться как в волокнах зрительного нерва, так и в подоболочечном пространстве и в самих оболочках. По мере прогрессирования заболевания дистрофические изменения распространяются на другие участки.
Неврит бывает:
- Ретробульбарным – воспаление локализуется между зрительным перекрестом и глазницей. На диск зрительного нерва деструктивные изменения распространяются только на поздних этапах развития заболевания. Этим и объясняется сложность диагностики воспаления зрительного нерва.
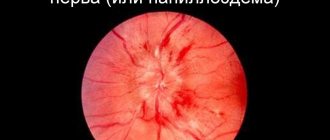
- Интрабульбарным – воспаление поражает диск зрительного нерва и берет начало во внутриглазном отделе, находящимся между решетчатой пластинкой склеры и уровнем сетчатки. В случае когда дополнительно поражается слой нервных волокон сетчатки, диагностируется нейроретинит – разновидность оптической нейропатии.
Причины
Неврит зрительного нерва может возникнуть только при наличии другой инфекционной патологии. Поэтому при диагностике, важно обратить на наличие у пациента следующих сопутствующих (или перенесенных в недавнем прошлом) болезней:
- Любых воспалительных процессов в глазу:
| Пораженная часть глаза | Название болезни |
| Радужка | Ирит |
| Радужка и ресничное тело | Иридоциклит |
| Сосудистая оболочка | Хориоидит |
| Роговица | Кератит |
| Наружная оболочка глаза | Конъюнктивит |
- Травм костей глазницы или их инфицирования (остеомиелитов и периоститов);
- Воспаления воздушных пазух (фронтита, сфеноидита, гайморита и т.д.);
- Тонзиллита;
- Различных хронических инфекций, вызванных специфическими микробами: нейросифилис, дифтерия, гонорея, сыпной тиф и другие;
- Инфекций оболочек и тканей мозга (энцефалита, энцефаломиелиты, любые менингиты и арахноидиты);
- Воспалительных процессов в полости рта (кариес, парадонтит и т.д.), которые также могут распространяться по клетчатке лица на зрительный нерв.
Очень характерно развитие болезни через несколько дней (4-7) после перенесенного гриппа или ОРВИ. Поэтому при появлении любых симптомов зрительного неврита, следует обратиться к доктору.
Диагностика неврита зрительного нерва
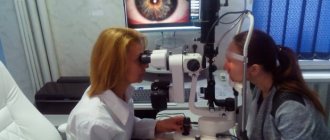
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
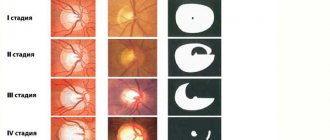
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
{banner_gorizontalnyy2}
Симптомы
Первые признаки болезни развиваются неожиданно и могут быть проявляться по-разному – от снижения/потери зрения до боли в области глазницы. В зависимости от пораженной части зрительного пути и клинической картины выделяют две формы неврита:
- Ретробульбарную – поражен зрительный тракт после выхода из глазного яблока.
- Интрабульбарную – воспалительный процесс развился в начальном отрезке нерва, который находится в пределах глаза;
Следует отметить, что симптомы неврита зрительного нерва чаще возникают только с одной стороны.
Симптомы интрабульбарного неврита
Болезнь начинается всегда остро – первые признаки появляются в течение 1-2 дней и могут быстро прогрессировать. Чем больше повреждение глазного нерва – тем сильнее симптомы. Как правило, при интрабульбарной форме можно обнаружить следующие изменения в зрительной функции:
- Наличие скотом – самый характерный признак неврита, при котором у пациента появляются слепые пятна в поле зрения (преимущественно в центре). Например, больной может видеть одним глазом все предметы окружающей обстановки, за исключением тех, которые находятся непосредственно перед ним;
- Снижение остроты (миопия) – наблюдается у каждого второго пациента. Чаще миопия выражена незначительно — зрение уменьшается на 0,5-2 диоптрия. Однако при повреждении всей толщи нерва, глаз полностью утрачивает зрение. Слепота может быть обратимой или необратимой, в зависимости от своевременности лечения и агрессивности инфекции;
- Нарушение «сумеречного» зрения – глаза здорового человека начинают различать предметы в темноте через 40-60 секунд. При наличии неврита, на стороне поражения адаптация зрения занимает не менее 3-х минут;
- Изменение цветовосприятия – больной может утрачивать способность видеть некоторые цвета. Также при раздражении нерва, могут возникать цветные размытые пятна в поле зрения.
Интрабульбарный неврит, в среднем, протекает от 3-х до 6-ти недель. Его исход может быть различным – от полного восстановления функции глаза до односторонней слепоты. Снизить вероятность неблагоприятного исхода можно с помощью адекватной и своевременной терапии.
Симптомы ретробульбарной формы
Этот неврит встречается несколько реже, чем интрабульбарная форма. Так как нерв лежит свободно в полости черепа (не считая окружающей клетчатки), инфекция может распространяться в двух направлениях: по наружной поверхности (периферически) и по внутренней (аксиально). Наиболее неблагоприятный случай, когда поражается весь поперечник глазного нерва.
В зависимости от расположения инфекции, будут отличаться симптомы болезни:
| Вид ретробульбарного неврита | Где располагается инфекция? | Характерные симптомы |
| Аксиальный | В центре зрительного нерва |
|
| Периферический | На наружных волокнах нерва |
|
| Трансверсальный (поперечный) | Воспалительный процесс развивается во всей толще нервного ствола | Сочетает признаки аксиального и периферического видов. |
Благодаря характерным симптомам, можно предположить диагноз неврита глазного нерва. Однако для его подтверждения необходима дополнительная диагностика, которая позволит уточнить наличие инфекции и ее расположение.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Диагностика
Лабораторные способы диагностики не имеют принципиального значения при глазных болезнях. В клиническом анализе крови (ОАК) может быть увеличено количество WBC/лейкоцитов – больше 9*109/литре. Также возможно ускорение СОЭ больше 15 мм/сек. Однако эти изменения свидетельствуют только о наличии воспаления и не указывают на его расположение и причину. Анализы мочи, кала и венозной крови, как правило, остаются в норме.
Наиболее информативными являются специальные офтальмологические методы, которые позволяют поставить диагноз интрабульбарного неврита в ранние сроки. К ним относятся:
- Офтальмоскопия – способ, не требующий специальной аппаратуры. Исследование выполняется в темной комнате, где доктор осматривает глазное дно пациента через зрачок, с помощью увеличительной линзы. Благодаря методу, можно изучить начальный отдел глазного нерва – зрительный дик. При неврите, он будет отечным, гиперемированным (покрасневшим), возможны точечные кровоизлияния;
- Флюоресцентная ангиография – этот метод позволяет уточнить, полностью или частично поражен зрительный диск. В процессе исследования, больному вводят специальное вещество в вену, которое «подсветит» сосуды дна глаза, после чего, доктор оценивает их с помощью специального аппарата (фундус-камеры). Ангиография применяется только в крупных/частных клиниках, так как способ достаточно дорогой. Средняя цена – около 3000 руб.
Вышеперечисленные методы не информативны при ретробульбарном неврите, так как поражен не зрительный диск, а участок нерва после выхода из глаза. Изменения в диске наблюдаются только к 5-й неделе. Диагноз ставится по жалобам и при исключении других болезней глаза.
Возможные осложнения
Неврит может привести к таким последствиям:
- Атрофия зрительного нерва, при которой падает зрение.
- Слепота.
Диагностика
Нужно прийти на прием к офтальмологу. Врач соберет анамнез, проверит остроту зрения. Потребуется дифференциальное обследование. Дополнительные процедуры помогут выявить степень болезни. Врач может назначить ангиографию глазного дна, люмбальную пункцию. Чтобы выявить причины неврита, потребуется провести МРТ мозга. Возможно, понадобится анализ крови. После сдачи анализов офтальмолог направит вас к инфекционисту.
Как отличить токсическую невропатию от неврита
Эти две болезни очень похожи между собой по симптомам, однако отличаются по тактике лечения и прогнозу. Чтобы назначить эффективную терапию, следует поставить правильный диагноз, как можно раньше. Для этого нужно проанализировать следующие нюансы:
- Причина заболевания – в развитии неврита всегда основную роль играют вирусы или микробы. Токсическая невропатия чаще всего появляется из-за воздействия метилового спирта или большого количества 40-градусного алкоголя (более 1,5 л). Также к возможным причинам относятся: Отравление тяжелыми металлами или их солями (свинцом, сурьмой, ртутью);
- Передозировка/индивидуальная непереносимость некоторых лекарств: НПВСов (Аспирин, Ибупрофен, Кеторолак и т.д.), синтетических антибиотиков (Сульфадиметоксин, Сульфацетемид) и сердечных гликозидов (Дигоксин, Строфантин);
- Отравление испарениями фенолформальдегидных смол (содержатся в обычных сигаретах и курительных смесях).
Используя вышеперечисленные признаки, можно определить токсическую невропатию. Главный принцип ее лечения – устранение повреждающего фактора (алкоголя, металла, лекарства) и выведение его из организма. После этого, стимулируют работу нерва и его кровообращение с помощью таких препаратов, как Нейромидин, Трентал, Актовегин и т.д.
В большинстве случаев, изменения зрения становятся необратимыми и эффект от лечения заключается в улучшении общего состояния.
Причины заболевания
Причины развития неврита зрительного нерва у детей и взрослых обусловлены в основном инфекционным заражением организма. Патология может возникнуть при:
- кератите, иридоциклите и других болезнях глаз;
- менингите, энцефалите;
- периостите, флегмоне;
- хроническом тонзиллите, ангине, гайморите и других болезнях носоглотки.
Вид кератита.
Вызвать зрительный неврит способны системные инфекционные патологии:
- туберкулез;
- сыпной тиф;
- малярия;
- бруцеллез;
- дифтерия;
- гонорея и другие.
Воспаление зрительного нерва нередко наблюдается при осложненной беременности и черепно-мозговых травмах. Спровоцировать неврит могут продолжительный алкоголизм, сахарный диабет, патологии крови, аутоиммунные заболевания.
Течение патологии провоцирует воспалительный отек, из-за чего возникает компрессия зрительных волокон, приводящая к их дегенерации.
В результате острота зрения снижается. При этом со временем интенсивность патологического процесса снижается и функции глаз восстанавливаются. В запущенных случаях воспалительный процесс вызывает распад волокон, на месте которых образуется соединительная ткань. Из-за этого возникает атрофия зрительного нерва, не поддающаяся восстановлению.
В группу риска развития неврита глаза входят люди в возрасте 20-40 лет. Чаще заболевание диагностируется у женщин. Высокий риск появления патологии наблюдается при рассеянном склерозе. Эта патология способствует демиелинизации (разрушению миелиновой оболочки) нервных волокон.
Лечение
В первую очередь, следует устранить причину заболевания – инфекцию зрительного нерва. Терапия зависит от микроорганизма, который вызвал болезнь. Если это вирус, необходимо назначение противовирусных препаратов (рекомендован Амиксин), при наличии микроба – применяется антибиотик. К сожалению, обнаружить причину неврита, в большинстве случаев, невозможно. Поэтому всем больным назначают антибактериальный препарат, который действует на большое количество разных микроорганизмов. Как правило, это комбинированный пенициллин (Амоксиклав) или цефалоспорин (Цефтриаксон).
Помимо этого, стандартная схема лечения неврита зрительного нерва включает:
| Группа препарата | Зачем назначают? | Как применяют? | Наиболее распространенные представители |
| Глюкокортикостероиды | Используются для уменьшения воспалительных реакций: отека нерва/зрительного диска и повреждающих процессов. | Если у пациента ретробульбарный неврит, возможно местное введение гормонов – с помощью специального шприца в клетчатку позади глаза. При интрабульбарной форме, преимущественно используются глюкокортикостероиды общего действия. | Дексаметазон; Гидрокортизон; Метилпреднизоло. |
| Дезинтоксикационные препараты | Применяются в виде внутривенных вливаний (капельниц) | Гемодез; Реополиглюкин. | |
| Витамины | Улучшают обмен веществ в нервной ткани. Незначительно стимулируют передачу нервных импульсов. | В стационаре применяются, как правило, в виде внутримышечных уколов. На амбулаторном этапе можно использовать таблетированные формы. | РР (никотиновая кислота); В1(тиамин); В6 (пиридоксин); Нейробион – комбинированный препарат. |
| Лекарства, улучшающие микрциркуляцию | Улучшают питание нервной ткани | Используются, преимущественно, после острого периода болезни при выраженном снижении зрительных функций. | Трентал; Ницерголин; Актовегин. |
Также, терапия может дополняться препаратами, которые улучшают передачу импульса по нервам. К ним относятся: Нейромидин, Нивалин и т.д. Следует отметить, что принять решение о необходимость такого лечения может только врач-невролог.
Помимо медикаментозного лечения возможно назначение физиотерапии. Необходимость в ней может возникнуть при выраженном нарушении зрения после болезни. Самые распространенные способы это магнито- и электротерапия, лазерная стимуляция глаза.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика
Так как поражение нерва возникает только при наличии других болезней, единственной мерой профилактики неврита является своевременное лечение инфекций. Особое внимание следует уделить глазным заболеваниям, которые нередко распространяются по окружающим тканям к нервному стволу или зрительному диску.
Неврит зрительного нерва может приводить к необратимому снижению функций глаза или односторонней слепоте. Предотвратить эти состояния с высокой вероятностью, можно своевременно обратившись к доктору, заподозрив характерные симптомы. В медицинском учреждении, будет дополнительно проведено обследование, которое позволит поставить окончательный диагноз. После этого назначается комплексное лечение из нескольких групп препаратов на 4-6 недель и, при необходимости физиотерапевтические процедуры.
Автор:
Селезнева Валентина Анатольевна врач-терапевт
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный
— является результатом вирусного заболевания или ранее перенесенной вакцинации. - Демиелинизирующий
— причина развития патологии разрушение оболочки нейронов. - Ишемический
— результат нарушенного кровообращения в мозге. - Токсический
— возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом. - Аутоиммунный
— возникает при нарушении аутоиммунных функции организма.
Если классифицировать болезнь по области поражения, то неврит бывает двух видов:
- Интрабульбарный неврит
– поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты. - Ретробульбарный неврит
– это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.