Причины афакии
Отсутствие хрусталика в глазу может быть врожденным или приобретенным, чаще встречается последний тип. Врожденную форму делят на 2 категории: первичную и вторичную. В первом варианте хрусталиковая линза не развилась вследствие генетических нарушений, в другом – произошло его быстрое разрушение после закладки. Если хрусталик был потерян на одном глазу, афакию называют монокулярной, в случае поражения обоих органов – бинокулярной.
Причины врожденной формы определяются двумя факторами:
- сбоями на генетическом уровне в процессе отделения хрусталикового пузырька от наружной эктодермы на этапе эмбриогенеза;
- идиобатическая абсорбция хрусталика вследствие случайной мутации.
Риск заболеть увеличивается с возрастом, одной из причин приобретенной формы является хирургическое удаление катаракты. Также может возникнуть из-за самопроизвольного вывиха хрусталика, глубоких травм глаза.
Формы и стадии развития болезни
Хрусталик может отсутствовать в одном или обоих глазах. По этому признаку различают следующие формы болезни:
- Монокулярная (односторонняя) – здоровый хрусталик имеется только в 1-м глазу. Данной форме часто сопутствует анизейкония – нарушение видения истинных размеров объектов.
- Бинокулярная (двусторонняя) – частое последствие катаракты в тяжелой форме, из-за которой хрусталик деформировался в обоих глазах.
Этот недуг значительно ухудшает качество жизни и способен привести к инвалидности.
В зависимости от тяжести течения недуга выделяют такие ее стадии:
- Односторонняя афакия, зрение падает до 0,4-1 диоптрии. Есть возможность коррекции на глазу, который лучше видит.
- Односторонняя или двусторонняя со значительным снижением остроты и сужением поля зрения.
- Монокулярная в сопровождении других недугов, затрагивающих и здоровый глаз.
- Отсутствие хрусталика в одном или обоих глазах протекает с серьезными офтальмологическими патологиями, зрение значительно ухудшается.
Согласно стадиям болезни пациентам присваивается группа инвалидности: от ограничения ВКК до 1 группы.
Важно! При первых признаках патологии следует немедленно обратиться за консультацией к офтальмологу. Вследствие заболевания есть вероятность полностью ослепнуть.
Симптомы афакии
Отличительным признаком патологии является дрожание радужки глаза, называемое иридодонезом. Радужку в нормальном положении удерживает хрусталик, без нее она становится подвижной и уходит вглубь. Особенно заметно при движении глаз в разные стороны. Снижается острота зрения, ухудшается аккомодация.
Среди других возможных симптомов:
- «туман» перед взором;
- раздвоенность изображения;
- головная боль;
- шум в ушах;
- невозможность фокусировки.
Неблагоприятной, с точки зрения прогноза, считается односторонняя афакия. Из-за формирования изображений на сетчатке разного размера происходит резкое ухудшение бинокулярного зрения.
Врожденная форма заболевания характеризуется прогрессирующим падением зрения, остальные клинические показатели не сигнализируют о проблемах. Симптоматика приобретенного типа зависит от главного заболевания или травмы, приведшей к оперативному вмешательству.
Развитие патологии в детстве осложняется микрофтальмией – уменьшение размера глазного яблока. Это происходит из-за отсутствия капсулы хрусталика – стекловидное тело ограничивает только пограничная мембрана. Как следствие – грыжа стекловидного тела, что может привести к опасному разрыву мембраны. Хирургическая ликвидация проблемы может осложниться кератитом и рубцами на роговице.
Признаки афакии
О наличии патологического процесса зрительного аппарата могут свидетельствовать следующие жалобы больных:
- ухудшение зрения, снижение его остроты;
- появление смушек перед глазами, пелены, ощущение инородного тела;
- отсутствие аккомодации, то есть человек не видит предметы. Ближняя и дальняя точки сливаются в одну. Это является главным признаком патологии;
- правый и левый глаз не получают однородную картинку изображения;
- иридодонез – дрожание радужки, которое возникает при движении глазного яблока. Если раньше хрусталик был плотной опорой, то сейчас глаз лишен такой защиты;
- нарушение бинокулярного зрения.
Происходит значительное углубление передней камеры пораженного глаза. Также обнаруживаются мелкие остатки или оболочка хрусталика. Если афакии предшествовало оперативное вмешательство, то врач может обратить внимание на наличие рубца.
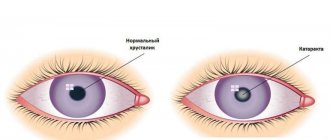
На фото с правой стороны четко показан главный признак афакии, при котором нет четкости предметов, все размыто
Диагностика афакии
При обнаружении признаков афакии нужно немедленно обратиться к врачу (визит откладывать опасно!). Для диагностики афакии применяется комплексное обследование, полнота которого зависит от причины болезни. Для выявления отсутствия хрусталика проводят следующие обследования:
- рефрактометрия;
- УЗИ глаза;
- биомикроскопия (используя щелевую лампу);
- обследование глазных камер.
Могут быть назначены дополнительные анализы, в зависимости от конкретного случая. Это позволяет определить офтальмологу наличие хрусталика и при его отсутствии форму и степень афакии. Если причиной афакии является травма, будут заметны гематомы или рубцы (старая рана). Если офтальмолог не уверен в диагнозе, он может назначить дополнительные консультации у специалистов другого профиля.
Диагностические мероприятия
Диагностика патологического состояния не представляет затруднений. Офтальмолог проводит следующие исследования:
- оценка остроты зрения;
- обследование глазных камер;
- биомикроскопия с помощью щелевой лампы;
- рефрактометрия;
- ультразвуковое обследование глаз.
Все эти методы позволяют обнаружить отсутствие хрусталика, а также определить изменения, развивающиеся в глазах вследствие афакии. Также врач оценивает общее состояние человека, определяя признаки заболевания, которое могло послужить причиной афакии.
Так, при травме будут видны гематомы и кровотечения в области глазницы, наличие инородного предмета в глазу. Если травма произошла давно, врач увидит рубцы на конъюнктиве и роговице. При необходимости назначаются консультации узких специалистов.
Наиболее неблагоприятной считается монокулярная форма, так как при этом человек по-разному воспринимает окружающий мир. Это вызывает сильное ухудшение зрения, постоянные головные боли и головокружение.
Дополнительно смотрите, как выглядит афакия у человека:
Лечение афакии
Один из методов коррекции зрения при отсутствии хрусталика – приобретение очков или контактных линз. Практичнее последний вариант, он подходит при любой форме болезни, а также не сказывается не внешнем виде. Для каждого возраста подбираются подходящие материалы: для маленьких детей — из мягкого силикона, для старших детей – мягкие дышащие, для взрослых подойдут даже жесткие линзы. Недостатком применения корректирующих линз – необходимость в частой смене, что означает дороговизну лечения.
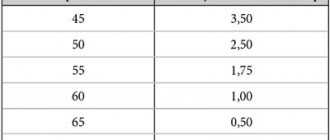
Очки назначаются только при двухсторонней афакии, приобретать нужно сразу две пары для близи и дали, исключение – близорукость до потери хрусталика (нужны только для близи). Очки для коррекции этого заболевания имеют сильновыпуклую форму, ведь количество диоптрий находится в диапазоне от +7 до +18.
Пациенты с афакией нередко страдают от астигматизма, из-за чего линзы нужно с цилиндрическим компонентом. Это делает изготовление линз трудоемким процессом, а также ухудшает их вид. Детям такая коррекция не подходит по причине тяжести конструкции очков – на носу она просто не удержится.
Но внешний вид – не единственный минус ношения очков при афакии. Из-за большого плюса очки могут стать причиной кольцевой скотомы – в «слепую зону» попадает целый участок. Это усложняет повседневную жизнь и делает ее даже опасной – при переходе проезжей части, например.
Хирургическое лечение начинается с удаления естественного хрусталика. Затем пациенту устанавливают в глазное яблоко пластиковую линзу, параметры и величину которой рассчитывают по специальным таблицам. Учитывают индивидуальные показатели:
- преломляющая сила роговицы;
- длина глазного яблока;
- глубина передней камеры;
- толщина хрусталика.
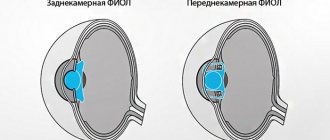
Также в расчет берется деятельность пациента и его пожелания – например, работа связана с компьютером или вождением. Интраокулярная линза (ИОЛ) может быть подобрана так, чтобы во время основной деятельности человек не пользовался очками. Из нескольких типов ИОЛ лучшей считается заднекамерный тип, который занимает наиболее естественное положение в глазном яблоке. Он не препятствует расширению зрачка, потому не ухудшает качество зрения.
Хирургическое лечение проводится только после окончательного формирования структуры глаз.
Лечение
Лечебные мероприятия при афакии бывают радикальными и нерадикальными. К последним относится коррекция зрения с помощью различного вида линз:
- контактная коррекция линзами, непосредственно прилегающими к роговице;
- очки с соответствующими степени снижения зрения диоптриями.
Очки используют при двусторонней афакии. Если хрусталика нет только в одном глазном яблоке, очковую коррекцию допустимо использовать только в том случае, если у пациента имеется непереносимость контактных линз.
Подбор очков осуществляется индивидуально, с учетом степени снижения зрения. Даже большое количество диоптрий не способно полноценно корректировать зрение, так как преломляющая сила хрусталика намного больше.
Операция поможет при монокулярной форме афакии. Хирургическое вмешательство заключается в постановке интраокулярной линзы – искусственного хрусталика. Преломляющую силу такой линзы подбирают тоже индивидуально, учитывая при этом степень преломления остальных прозрачных сред глаза. Существует несколько разновидностей ИОЛ (интраокулярных линз):
- фиксирующаяся в углу передней камеры глаза;
- зрачковая клипс-линза – крепится к краям зрачка;
- экстракапиллярная;
- заднекамерная.
Лечение детей с врожденной афакией глаз хирургическим способом возможно только с двухлетнего возраста, когда формирование структур глазного яблока окончательно завершается. До этого возраста проводится коррекция очками или контактными линзами.
По мере роста ребенка необходимо корректировать диоптрии в очках или линзах. Для новорожденных детей используют специальные силиконовые мягкие линзы, для более старших – жесткие.
Медикаментозное лечение неэффективно – оно может быть назначено только для устранения сопутствующих симптомов. Назначают капли с витаминами, сосудосуживающие и увлажняющие средства.
Профилактика
В офтальмологической практике нет каких-то особенных профилактических мер относительно врожденной формы патологии. Если вы выбрали правильные методы коррекции афакии, то вас ожидает благоприятный прогноз.
Относительно приобретенных форм патологии специалисты рекомендуют проходить ежегодный осмотр у офтальмолога. Это позволяет вовремя диагностировать заболевания, провоцирующие хирургическое удаление хрусталика. Если особенности вашей профессии связаны с травмоопасными ситуациями, используйте маску или защитные очки. Так как это заболевание считается достаточно редким, лечением афакии должны заниматься исключительно специалисты.
Афакия у детей
Врождённая неосложнённая афакия — это очень редкий дефект. Однако врождённая катаракта, которая может привести к развитию этой патологии, случается чаще: примерно в одном случае на две тысячи новорождённых.
Новорожденных обязательно должен осмотреть офтальмолог
Афакия — это то состояние, которое родители могут заметить у своих детей сами.
Если у вас появилось подозрение, обязательно обращайтесь сразу к детскому офтальмологу. Существует несколько методов коррекции детской афакии, каждый из которых используется в определённом возрасте:
- Для младенцев в возрасте до 2 лет применяются специальные мягкие контактные линзы. Другие средства коррекции у таких маленьких детей обычно не используются, это связано с очень активным ростом органа зрения в этот период.
- Очки — применяются с двух лет, когда ребёнок уже начинает понимать их предназначение и возможность травмы посредством очков снижается.
- Эпикератопластика — также применяется с 2–3 лет.
- Интраокулярные линзы — для младшего возраста не используются, так как существует риск различных осложнений при такой операции. Этот метод популярен для коррекции афакии у детей старше 2 лет.
При использовании очков и контактных линз у детей необходим постоянный контроль специалиста, так как рефракция растущего глаза постоянно изменяется, а значит, их придётся регулярно менять.
Диагностика
Выявить проблему можно уже во время первого посещения офтальмолога, но процесс диагностирования должен носить комплексный подход, включая ряд лабораторно-инструментальных обследований.
Первый этап диагностики направлен на осуществление клиницистом таких манипуляций:
- изучение информации касательно протекания беременности;
- ознакомление с историей болезни пациента;
- сбор и анализ жизненного анамнеза;
- оценка остроты зрения обоих глаз;
- осмотр органов зрения при помощи использования специально предназначенных офтальмологических приспособлений;
- детальный опрос больного на предмет первого времени появления и интенсивности выраженности симптоматики.
Затем проводят лабораторные исследования, среди которых:
- общеклинические анализы крови и мочи;
- биохимия крови;
- анализ крови на сахар.
Завершающий шаг диагностирования — инструментальные обследования:
- визометрия и периметрия;
- тонометрия и биомикроскопия;
- офтальмоскопия и рефрактометрия;
- гониоскопия и ультрасонография глаза.
Гониоскопия